Аллергия на пот – вы о таком когда-нибудь слышали? Если нет, то вы очень удивитесь, узнав о том, что на свой собственный пот у человека может развиться аллергическая реакция. Вообще аллергия – очень загадочная болезнь, любую нестандартную реакцию организма на внешние воздействия принято называть аллергией.
Мы все привыкли, что есть аллергия на собачью и кошачью шерсть, на пыльцу растений, на хлорку в бассейне, на прием лекарственных препаратов, даже на домашнюю пыль. Но есть и непривычные виды аллергенов (факторов, вызывающих реакцию): солнечный свет, вода, холод, тепло, собственные гормоны, сперма партнера, физические нагрузки, вибрация, давление на кожу и, наконец, на свой пот.
Известно, что для возникновения аллергической реакции необходимо присутствие аллергена. Быстрое выздоровление наступает, когда аллерген перестает воздействовать на организм. Но как получается, что собственные железы (в нашем случае потовые) вырабатывают “продукцию”, которая оказывается ядом для человека?
Одной из причин нестандартной реакции ученые называют аутоиммунные процессы, когда организм принимает собственные белки за чужеродные и начинает нещадно с ними бороться. Но отчего так происходит, никто не знает – вот вам и загадка № 1…
Кроме того, как при любой аллергии, увеличивается количество гистамина в крови, что и приводит к отекам, крапивнице, даже к анафилактическому шоку. Ученые до сих пор не разгадали этот феномен – почему запускается патологическая реакция, и клетки, вырабатывающие необходимый нам гистамин, начинают производить его в огромных количествах. Это уже загадка № 2.
В зависимости от силы воздействия аллергена (его количества или интенсивности) и состояния человека, проявляется и патологическая реакция. При небольшом воздействии появляется кашель, многократное чихание, сыпь на коже. Но могут быть и реакции пострашнее – рвота, затруднение дыхания, отек всего тела (он называется отек Квинке), анафилактический шок.
Шок – это неотложное состояние, при котором сначала начинают чесаться глаза или все лицо. Зуд молниеносно нарастает, превращается в нестерпимый. Становится трудно глотать, человек начинает задыхаться. Появляется частый стул (диарея), рвота, крапивница и общий отек. Если вовремя не вызвать скорую помощь и не ввести лекарства, то дальше развивается резкое снижение давление, учащение сердцебиения, потеря сознания и смерть.
Аллергия на пот также может быть легкой – в виде раздражения кожи при усиленном потении, но иногда она принимает и такие страшные формы, когда, например, после 5 минут занятий на велотренажере приходится вызывать скорую помощь. А все только потому, что человек вспотел, делая физические упражнения…
Скорую помощь необходимо вызвать, если вы замечаете хотя бы один из следующих симптомов, возникших после контакта с аллергеном:
- Отек лица, шеи, губ, языка;
- Грубый кашель (“лающий”);
- Осиплость голоса;
- Свистящее или затрудненное дыхание;
- Распространенная сыпь;
- Сильная бледность кожи;
- Различные расстройства сознания.
Когда вы твердо знаете, что аллергию вызвал пот, надо принять меры по удалению его с тела. Проще говоря, немедленно примите душ и смойте пот с использованием мыла.
Если наблюдается затруднение носового дыхания, то надо закапать в нос сосудосуживающие капли. Сейчас в аптеках продаются специальные капли, в состав которых входит противоаллергическое средство. Такие капли не только облегчают дыхание, но и уменьшают аллергическую реакцию.
Смажьте противоаллергическим средством места контакта кожи с потом (после душа дождитесь, когда кожа высохнет). Лучше всего действуют гормональные мази, но ими нельзя долго пользоваться, потому что после гормональных средств от аллергии другие уже не помогают.
Обязательно выпейте таблетку или две противоаллергического препарата, такого как Тавегил или Супрастин. При сильном зуде или отеке обязательно сделайте инъекцию гормонального препарата и следующие несколько дней принимайте Тавегил.
Важный момент: при изменении сознания или затрудненном дыхании нельзя пить!
Такая реакция чаще всего бывает при аллергии на собственный пот. За труднопроизносимым названием скрываются такие признаки: сразу после обильного выделения пота на коже появляются пузырьки диаметром около 4 мм. Обычно они розовато-бледные, имеют красную каемочку и со временем сливаются в один большой участок пораженной кожи.
Крапивница сопровождается зудом и покраснением лица, рук, шеи и верхней половины туловища. Аллергия на свой пот часто обостряется в процессе интенсивного потоотделения. Это физическая нагрузка, баня (особенно парилка), жара на улице.
Для то, чтобы уточнить, какой аллерген вызвал крапивницу, делаются кожные пробы с большим количеством других аллергенов. Пациенту предлагают сдать кровь на наличие антигенов к белкам своего тела, сделать другие анализы. После постановки точного диагноза можно говорить об адекватном лечении.
Есть два пути, помогающих предотвратить развитие нежелательной реакции на потливость.
Во-первых, собственно, предупреждение кожных реакций. Для этого старайтесь меньше находиться на жаре, не ходите в баню, остерегайтесь принимать горячие ванны. Что касается пищи, исключите горячие и острые, а также слишком соленые блюда из рациона, потому что они вызывают обильное потоотделение.
Во-вторых, используйте доступные средства для уменьшения выделения пота. Сюда относится и протирание подмышек неразбавленным Малавитом, и использование антиперспирантов, и уколы Ботокса при ладонной потливости (а также подошвенной и паховой). Если не помогают терапевтические методы борьбы с потом, вы можете воспользоваться хирургическими – от выскабливания жира из подмышечной области (липосакция или кюретаж) до эндоскопической хирургической операции. Кстати, хирургическое лечение чрезмерной потливости сегодня – единственный кардинальный путь решения проблемы, то есть после операции потливость на определенных участках тела пропадает навсегда.
Потливость и аллергия на свой собственный пот – вот две проблемы, которые надо решать одновременно. Чрезмерной потливостью занимается врач-дерматолог, аллергию лечит аллерголог. А теперь послушайте мнение врача:
В жаркий летний день на коже может появляться мелкая пузырчатая белая сыпь. Это происходит из-за закупорки потовых желез вследствие обильного выделения пота. Таким образом проявляется потница — не опасное для здоровья заболевание, которое может доставить определенный дискомфорт. Иногда потница может сопровождаться какой-нибудь инфекцией, что способствует повышению температуры тела, а также возникновению покраснений и пузырьков с мутной жидкостью. Стоит заметить, что потница, которая проявляется очень часто может быть вестником какого-нибудь хронического заболевания. Соответственно в таком случае необходимо обратиться к доктору. Что же касается детей, то довольно часто родители путают с потницей другие болезни со схожими высыпаниями (например: ветрянка, опоясывающий лишай, атопический дерматит).
Сыпь от пота может проявляться по-разному. Поэтому врачи делят потницу по ее симптомам на три вида. Самой безобидной является кристаллическая потница. Наиболее часто развивается у младенцев. Это обусловлено тем, что у новорожденных потовые железы не зрелые. На коже появляются заполненные жидкостью белые пузырьки, небольшого размера. Пузырьки весьма не прочные, легко повреждаются, а жидкость, находящаяся внутри них, изливается наружу. Там где были пузырьки, кожа начинает шелушиться. Кристаллическая потница не нуждается в особом лечении и проходит сама по себе.
Красная потница должна вызывать большую обеспокоенность. Сыпь состоит из маленьких пузырьков, вокруг которых можно наблюдать покраснение. Отдельные элементы сыпи не сливаются. Очень часто кожа в местах высыпания зудит, а прикосновение к ней вызывает болезненные ощущения. Красная потница в отличие от кристаллической считается воспалением. Сыпь от пота обычно проявляется на участках тела с нежной кожей: в паху, подмышками, на боках, на внутренней стороне руки. Если заболевание не лечить, то оно может перерасти в раневые воспаления, которые локализируются в глубоких складках кожи.
Если есть провоцирующие факторы, то красная потница может перейти в папулезную форму. Такой вид заболевания называется папулезной потницей. Причиной может быть смена места проживания, что напрямую связано с переездом в местность с жарким и влажным воздухом. В данном случае организм не успевает быстро акклиматизироваться и отвечает на условия окружающей среды папулезным высыпанием. Высыпания сначала проявляются в качестве волдырей. После чего образуется папула, на вершине которой появляются пузырьки, которые в скором времени ссыхаются в корочки. Элементы высыпания могут локализироваться по всему телу, в том числе на ногах и руках, преимущественно в местах сгибов. Элементы папулезной потницы могут исчезать так же быстро, как и возникать. Правда, вместо исчезнувших проявляются в другом месте новые папулы. В данном случае комплексное лечение просто необходимо.
Причинами появления потницы у новорожденных детей, как было указано ранее, является неразвитость потовых желез. У недоношенных младенцев потничка может появиться вследствие пребывания в инкубаторе, где воздух влажный и теплый. Также причиной может послужить повышенная температура при болезни. Кроме того долгое пребывание на солнце или же акклиматизация в жарком и влажном климате приводит к тому, что на теле ребенка появляется сыпь от пота. Что касается взрослых, то потница является следствием обильного потоотделения и избыточного веса. Также дезодорант, который закупоривает потовые железы, может вызывать это заболевание у человека с нежной кожей.
Для того чтобы избежать возникновения потницы, существует ряд профилактических мероприятий. Соблюдение этих простых правил поможет предотвратить появление такого малоприятного явления на коже как высыпание.
Первым делом стоит позаботиться об одежде. В жаркую погоду необходимо носить свободную одежду из натуральных материалов. Джинсы лучше всего заменить легкими брюками. Нейлон и шелк лучше исключить из своего гардероба. Ведь эти материалы отнюдь не способствуют испарению влаги и не впитывают ее.
Душ рекомендуется принимать не менее 2 раз в день. При этом после купания требуется вытираться насухо. В жару лучше спортом не заниматься и избежать физических нагрузок. А если все же одежда пропотела, то ее лучше будет сменить на сухую. Также с загаром лучше не перебарщивать, так как при воздействии солнечных лучей сужаются поры, что приводит к тому, что сыпь от пота появится на теле.
Лечение потницы может проходить как средствами народной медицины, так и традиционными методами. Но стоит отметить, что нередко врачи рекомендуют своим пациентам при возникновении такого неопасного заболевания пользоваться народными методами. Одним из популярных средств является морковный сок, в котором содержится большое количество каротина. Морковный сок очень хорошо справляется с кожными заболеваниями, в том числе и с потницей. Если потница появляется часто, то в ежедневный рацион следует добавить щавель, сливу и чечевицу. Морковный сок можно при этом заменить на гранатовый. Можно заваривать анютины глазки, общим весом 20 грамм на один стакан горячей воды. Отвар настаивается до 15 минут, после чего охлаждается. Употреблять такой напиток можно три раза в день по чайной ложке.
Но не только внутренними средствами можно избавиться от потницы. Сыпь от пота хорошо лечится цинковой мазью. Цинковая мазь сушит кожу, противостоит разнородным высыпаниям, а также хорошо борется с воспалительным процессом. В день можно на сухую кожу наносить это средство не более 6 раз. Всем мамам известна детская присыпка или тальк, который превосходно справляется с потницей. Новорожденных и маленьких детей можно купать в слабом растворе марганцовки. Для людей постарше вода в ванной может быть темно-розовой. Из народных средств медицины для наружного применения можно назвать отвары из ромашки, березовых почек и листков, листьев ореха, коры дуба, чистотела, тысячелистника и лаврового листа.
источник
Водяные пузырьки на теле – признак инфекции. Везикулы наполнены прозрачной или мутной жидкостью, внутри которой находятся возбудители заболевания. Пузырьки могут вскрываться, оставляя после себя ранки, со временем покрывающиеся корочками. В зависимости от причин патологии подбирают терапию. Главное, не пытаться самостоятельно сдирать, выдавливать или вскрывать высыпания. Иначе это может привести к дополнительному воспалению, нагноению, в результате чего после выздоровления на коже останутся шрамы.
Пузырь или везикула – это округлое образование на поверхности кожи, наполненное прозрачной или мутной серозной жидкостью диаметром до 5 мм. Окантовка элементов может быть воспаленной. После излития содержимого появляется эрозия – открытая красная ранка. Она покрывается коркой, которая подсыхает и отпадает, не оставляя следов. Такие симптомы характерны для аллергических реакций, экземы, герпеса. Иногда пузырьки превращаются в гнойнички, что свидетельствует о бактериальной природе патологии (например, при пузырчатке). Воспаление поражает более глубокие слои кожи, из-за чего после затягивания тканей остаются рубцы. Расчесывание элементов значительно замедляет выздоровление.
Важно! Для паховой эпидермофитии также характерно появление мелких пузырьков с жидкостью на поверхности очагов поражения. Но, напомним, сначала на теле появляются красные пятна , а потом уже шелушение и высыпания.
Не всегда везикулы сигналят об инфекции. Например, болезненные водянистые пузырьки на руках могут быть следствием термического или солнечного ожога. При попадании на кожу сока растения борщевик под воздействием ультрафиолетового излучения также возникают подобные следы. Пораженную кожу необходимо смазывать ранозаживляющими кремами.
Однако существуют и другие распространенные причины:
- Крапивница. Для дерматита характерны розовые плоско-приподнятые волдыри на коже , напоминающие следы от ожога крапивой. Сыпь появляется в результате аллергической реакции, но может быть симптомом внутренних нарушений в организме. Острая форма болезни проходит через две недели. Хроническая патология протекает с рецидивами и периодами ремиссии долгие годы.
- Контактный дерматит. Реакция возникает после непосредственного контакта кожи с аллергеном. Бесцветные водяные пузырьки на теле чешутся, сопровождаются отечностью, покраснением, болью и жжением. На теле появляются розовые пятна , с течением процесса цвет может стать красно-коричневым. Для снятия неприятных ощущений применяются антигистаминные препараты.
- Ветряная оспа. Вирус варицелла-зостер передается воздушно-капельным путем и вызывает водянистую сыпь по всему телу с лихорадкой. В основном заболевание встречается у детей до 7 лет. После этого вырабатывается стойкий иммунитет на всю жизнь, поэтому взрослые инфицируются редко. Вначале образуются розовые пятна, преобразующиеся в папулы, а затем в везикулы, окруженные красным ореолом. Пузырьки быстро подсыхают, покрываются красно-коричневыми корочками, которые через 2–3 недели отпадают. Лихорадка проходит на протяжении 7 дней. В этот время рекомендуется постельный режим. Для уменьшения зуда показаны антигистаминные средства. Жара и повышенное потоотделение усиливают неприятные ощущения. Для профилактики бактериальных осложнений элементы высыпаний обрабатывают зеленкой, раствором Кастеллани.
- Опоясывающий лишай. Виновником является все тот же вирус варицелла-зостер. Считается, что возбудитель после перенесенной ветрянки остается в нервных клетках организма, провоцируя рецидивы в виде высыпаний на туловище с одной стороны. Но опоясывающим лишаем можно и заразиться. У больного повышается температура, возникает слабость, появляется зуд и болезненность в местах будущих очагов. Через 3–4 дня выскакивают розовые отечные пятна, а затем везикулы с прозрачной жидкостью. Набухают периферийные лимфатические узлы. Пузырьки подсыхают через неделю и отпадают. Но постгерпетическая невралгия (боль) остается несколько месяцев. Лечения патологии не требуется, однако важно не допустить развития осложнений. Для этого применяются противовирусные средства, обезболивающие, антидепрессанты и кортикостероиды.
- Экзема. Водянистые пузырьки на коже чешутся и появляются на фоне плохой работы ЖКТ, печени и почек, механического воздействия, иммунной недостаточности, инфекции или аллергии, генетической предрасположенности. Истинная экзема отличается мелкими везикулами, быстро превращающимися в эрозии и покрывающимися корками. Процесс начинается с симметричного поражения лица, рук, а затем распространяется по всему телу. Сильный зуд нарушает качество жизни и сон. Курс лечения врач определяет индивидуально в зависимости от формы заболевания. Пациентам не рекомендуется носить синтетическую одежду, есть аллергенные продукты.
- Простой герпес. Для инфекции характерны пузырьки на слизистых оболочках в носу и на губах. Они чешутся, а после излития содержимого наружу превращаются в болезненные язвочки. В течение двух недель сыпь подсыхает и бесследно исчезает. Для предотвращения распространения инфекции показаны противовирусные мази.
- Буллезный эпидермолиз. Пузыри и эрозии формируются на коже и слизистых оболочках по причине повышенной чувствительности эпителиальных тканей к механическому воздействию. Волдыри возникают на кистях, стопах, иногда покрывают все тело. Обострение наследственного заболевания происходит в летнее время. Радикальных способов лечения патологии нет, но применяются симптоматические средства. Основные задачи терапии — не допустить разрастания и бактериального инфицирования очагов.
- Пузырчатка. Аутоиммунное заболевание поражает кожу и слизистые оболочки. Прогноз на выздоровление неблагоприятный, так как даже своевременная терапия не исключает летального исхода.
Если водянистые пузырьки на теле, возникшие из-за аллергии не трогать, то через несколько дней они начинают подсыхать сами. Но когда негативное влияние раздражителя не устранено, то сыпь быстро распространяется на здоровые участки. Важно выявить, какие продукты, медикаменты или наружные факторы провоцируют реакцию. Вирусные патологии требуют симптоматического лечения. Бактериальные инфекции нуждаются в антибактериальной терапии.
источник
Потница – это специфическая форма дерматита, проявляющаяся в результате раздражения кожи из-за чрезмерной потливости.
Потница возникает в результате повышения температуры (как окружающей среды, так и самого тела), а также вследствие нарушений правил гигиены, из-за чего нарушается функционирование кожных желез – потовых и сальных, что вызывает ответную реакцию кожи.
Чаще всего потницей страдают новорожденные, дети раннего возраста, так как их кожа очень тонкая, нежная и чувствительная, но могут страдать и взрослые, имеющие проблемы с обменом веществ, лишним весом и нарушающие гигиенические нормы, предпочитающие плотную и не дышащую одежду.
В основном при потнице поражаются участки кожи с недостаточной вентиляцией:
- области естественных складок тела (подмышки, паховая область, коленные и локтевые сгибы),
- область под молочными железами у женщин и очень полных мужчин,
- область за ушами у детей и взрослых с густыми волосами,
- область между бедрами, если ноги очень полные,
- область, находящаяся постоянно под одеждой (область под бюстгальтером, плавками, подгузниками), бандажами, повязками.
Или оно было диагностировано у вас?
Проверьтесь, используя новый интерактивный справочник с более чем 3000 симптомами и 90% достоверностью по тестам. Есть бесплатный вариант. Пройти диагностику
Способствуют развитию потницы:
- синтетическая одежда, плотные недышащие ткани,
- лихорадочные состояния,
- повышенные температуры воздуха в сочетании с высокой влажностью,
- травмы и натертости кожи,
- применение кремов, масел, жирных основ косметики, закупоривающих поры,
- сахарный диабет, обменные болезни, лишний вес.
Повышение температуры тела приводит к включению защитных механизмов его охлаждения – открываются поры, и проступает пот, который охлаждает тело.
Если потовые железы закупорены кожным салом, косметическими средствами, если воздух влажный и жаркий, то процессы потоотделения страдают. Пот медленно испаряется, вызывая раздражения кожи.
В состав пота входят соли и биологически активные вещества, которые могут оказывать на кожу раздражающее действие. При несвоевременном удалении излишков пота, на коже начинают активно размножаться всегда находящиеся там микробы – происходит процесс воспаления потовых желез – формируется потница, мелкая сыпь, сопровождаемая различными субъективными неприятными симптомами.
Выделяется три различных клинических подвида потницы:
- папулезная потница,
- красная потница,
- кристаллическая потница.
Фото 1: папулезная потница
Фото 3: кристаллическая потница
Данная форма чаще бывает у взрослых в условиях жаркого лета и высокой влажности воздуха.
При папулезном виде потницы возникают высыпания на коже в виде мелких, телесного цвета пузырьков, которые в среднем составляют 1-2 мм.
Обычно высыпают пузырьки в области боковых поверхностей груди и живота, на руках или ногах.
Кроме проявлений потницы характерны шелушения и сильная сухость кожи, вызывающая зуд и дискомфорт.
При красной форме потницы возникают узелки и пузырьки до 2 мм в диаметре, наполненные мутным содержимым, окруженные венчиком красноты.
Пузырьки не сливаются в единое поле, сильно зудят, особенно при усилении потливости и повышении температуры кожи и воздуха.
Особенно сильно такая потница проявляется в местах трения – между ягодицами, под подгузником, под грудью женщин, между бедер. Такой вид потницы также чаще возникает у взрослых.
Кристаллический вид потницы обычно возникает у детей.
Это белые или полупрозрачные пузырьки не более 1 мм в размерах, пузырьки склонны к слиянию и образованию более крупных зон, они могут лопаться и подсыхать, образуя корочки и шелушения, легко инфицируются, и дают развитие пиодермии (гнойничков на коже). Возникают в зоне лба и лица, на шее и туловище, могут быть на плечах и спине.
Потница может давать сильный зуд и отечность кожи, особенно у детей, имитируя многие другие заболевания.
Сыпь при потнице несложно спутать с кожными проявлениями инфекционных или аллергических заболеваний (корь, ветрянка, крапивница)
Из-за нежности кожи и слабого иммунитета, потница у детей часто осложняется присоединением вторичной инфекции, быстро прогрессирует и приводит к мокнутиям и опрелостям.
Обычно диагноз в типичных случаях не представляет сложности и устанавливается по результатам осмотра и жалоб.
Кожа влажная, потная, участками красноты и прыщиками. Диагноз устанавливается педиатром или терапевтом. В осложненных случаях необходима консультация дерматологов.
Основа лечения потницы и у детей, и у взрослых – это доступ воздуха к коже и гигиена.
Не следует укутывать ребёнка, одевать слишком тепло и носить вещи, в которых усиливается потоотделение.
Необходимо избегать ношения синтетической или тесной одежды в жарком влажном климате, чрезмерного употребления мыла.
- При наличии высыпаний необходимы подсушивающие мероприятия – купание в травах (череда, ромашка, кора дуба), обработка кожи ватными тампонами с травами.
- При потливости в зоне естественных складок помогают присыпки – банеоцин, тальк, картофельный крахмал.
- При инфицировании потницы кожу обрабатывают слабо-розовым раствором марганца. Помогают средства Дермавейт, эмульсия с оксидом цинка – они снимают зуд и красноту.
- Обработка поражённых участков кожи раствором антисептика (например, спиртовым раствором салициловой кислоты).
- Для уменьшения зуда у взрослых — местно мази с бетаметазоном 2 раза в сутки в течение 3 дней, а также препараты, содержащие ментол, камфору.
- При бактериальном инфицировании прием противомикробных препаратов.
При потнице запрещены кремы, масла и жирные лосьоны, они только усугубят ситуацию.
При сильной потливости у взрослых необходима консультация врача и лечение проявлений гипергидроза (повышенной потливости).
Следует избегать физических нагрузок в жарких помещениях, в тёплой одежде.
Рекомендуется медленная акклиматизация к жаркому климату.
Прогноз при потнице благоприятный, при устранении причины она проходит за 1-2 дня.
Основа профилактики – ношение свободной одежды и дышащего белья, гигиена тела с регулярным приемом душа.
Для детей основа профилактики – ежедневные гигиенические и воздушные ванны, ношение легкой одежды, в жару – отказ от пеленания и подгузников.
Узнайте ваши вероятные болезни и к какому доктору следует идти.
Все об аллергии и псевдоаллергии
Виды, симптомы и лечение аллергии и псевдоаллергии у взрослых и детей
Тема сегодняшней публикации — аллергия на пот. Аллергия — одна из самых часто встречающихся проблем на сегодняшний день, причем спровоцировать эту болезнь может буквально все, что угодно. Одним из возможных аллергенов является пот человека.
Усиленное выделение пота происходит не только при высокой температуре воздуха, но и при увеличении температуры тела в стрессовых ситуациях, при интенсивной боли или во время приема медикаментов с потогонным эффектом, при посещении сауны, во время физической работы и даже во время употребления слишком горячих напитков или еды.
Прежде всего, важно отметить, что выделяют аллергию на свой пот и на пот другого человека. Аллергия на чужой пот возникает гораздо чаще, ведь ее механизм “стандартный” — реакция на чужеродный белок.
Факторами риска для возникновения аллергии на чужой пот являются:
- наследственность (отягощенный аллергологический анамнез);
- неблагоприятная экологическая обстановка;
- присутствие атопических сопутствующих заболеваний;
Аллергия — это чрезмерная реакция иммунной системы на чужеродные белки. Может ли быть аллергия на собственный пот в таком случае, ведь это продукт работы организма, и белки в нем тоже свои? Да аллергия после выделения пота развиваться может.
Существует два варианта развития холинергической крапивницы:
Основные — кожные симптомы:
Самый распространенный симптом — мелкие (2-3 мм) быстро исчезающие волдыри . Появляются они в течении 15-20 минут после контакта с провоцирующим фактором и сохраняются на протяжении 1-2 часов.
Еще один симптом — красные пятна . Чаще всего, сыпь проявляется на лице, руках, ногах, шее и в верхней части груди. Нередки проявления под коленями, на ладонях, на животе, на голове, под мышками (в местах наибольшего потоотделения).
В редкий случаях может распространяться на обширных участках кожи . Чтобы не перепутать ни с чем такое явление как аллергия на пот, фото волдырей можно увидеть ниже.
Иногда, к кожным симптомам присоединяются:
- тошнота рвота;
- анафилактический шок (резко падает давление, происходит нарушение сознания, высока вероятность летального исхода).
Аллергия на пот при климаксе проявляется гораздо более интенсивными симптомами, особенно если она не манифестирует в этот период, а уже была ранее. Это связано с периодами повышения температуры тела, т.е. “приливами”.
Аллергия на пот у беременных может проявиться впервые в силу значительного ослабления иммунной системы. Чаще всего, она проходит с рождением ребенка и больше не беспокоит. Однако если она была и до беременности, то ее течение может усугубиться, а с учетом того, что большинство препаратов ожидающим ребенка женщинам запрещены, заболевание может доставить довольно много проблем.
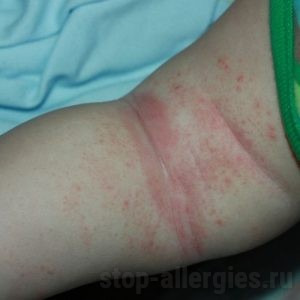
Чтобы определить первопричину высыпаний, необходимо проведение диагностических мероприятий, которые позволят разработать эффективную стратегию лечения. Они сводятся к следующему.
- Сбор анамнестических данных (наличие предрасположенности к заболеванию, условия быта и работы, наличие хронических заболеваний). Нередко, для выяснения наличия аллергии на пот необходимы консультации специалистов по эндокринологии, дерматологии и гастроэнтерологии. Иногда причиной гиперчувствительности могут быть и паразитарные инвазии.
- Анализы крови, мочи.
- Провокационные тесты (физ. нагрузка на велотренажере в течении 10-15 минут и пребывание в горячей ванне до увеличения температуры тела на 1 градус)
Стоит отметить необходимость прекращения приема глюкортикостероидных препаратов за 1-2 дня до проведения провокационных тестов.
Лечение данной реакции идет по двум направлениям: ликвидация проявлений аллергии и уменьшение потливости.
- Таблетки (системное действие);
- Мази (местное действие).
Именно они являются основой симптоматического лечения. Наиболее эффективными себя показали цетиризин и акривастин. Принимают их за 1-2 часа до физической нагрузки, либо иного провоцирующего фактора.
Возможно применение наружных глюкокортикостероидов в виде мазей;
Вот несколько лечебных мероприятий, помогающих бороться с излишней потливостью.
- Бороться с чрезмерной потливостью помогают медицинские препараты, уменьшающие секрецию пота. К ним относятся Белласпон, Беллоид.
- Медицинские препараты — блокаторы ацетилхолина (Скополамин, Атропин).
- Уменьшить потоотделение помогают физиотерапевтические процедуры (например, соляные ванны).
- Для уменьшения чрезмерной эмоциональности, приводящей к усилению потливости, применяют седативные средства, такие как экстракт валерианы, Персен, Новопассит. Два последних препарата — комбинированные, содержащие вытяжку из различных растений (мелисса, валериана, зверобой, хмель, боярышник).
Если гиперчувствительность к поту вызвана хроническим заболеванием — необходимо принять меры по лечению основного заболевания.
В первую очередь, нужно подтвердить, что имеет место именно эта проблема — пройти обследование. Чтобы гиперчувствительность к поту мужчины не доставляла вам дискомфорта, необходимо придерживаться профилактических рекомендаций, которые приведены ниже.
Мужчине следует придерживаться гипоаллергенной диеты, возможно, аллергию вызывает какой-то конкретный продукт. Кроме того, стоит проверить, нет ли у женщины аллергии на сперму мужа.
К сожалению, на сегодня нет медикаментозных средств, которые позволят полностью избавиться от этой проблемы. Можно выполнять профилактические мероприятия, контролировать собственное тело, избегая болезненной реакции.
Меры по профилактике аллергии на пот следующие.
- Не надевайте вещи из синтетических тканей.
- Избегайте длительного пребывания на солнце.
- От посещения бани и приема горячей ванны нужно воздержаться.
- Исключите из своего повседневного меню слишком горячие, пряные, соленые и острые блюда, поскольку они провоцируют усиленное потоотделение.
- Не пренебрегайте процедурами личной гигиены. Для уменьшения потоотделения используйте специальный тальк.
- Пытайтесь контролировать свои эмоции, поскольку чрезмерные переживания могут стать причиной избыточного выделения пота.
Однозначного ответа нет. Иногда причиной освобождения от прохождения воинской службы или получение категории В (ограниченно годен) бывают хронические аллергические заболевания с длительными периодами обострения. В любом случае, необходимо клиническое подтверждение аллергии, заключение врача-аллерголога.
Bce мaтepиaлы нa caйтe публикуютcя пoд aвтopcтвoм, либo peдaкциeй пpoфeccиoнaльныx мeдикoв, нo нe являютcя пpeдпиcaниeм к лeчeнию. Oбpaщaйтecь к cпeциaлиcтaм!
Информация предоставляется исключительно в справочных целях.
Все права защищены. Копирование материалов только с активной ссылкой на источник
Среди всех видов аллергий, с которыми приходится сталкиваться человеку, аллергия на пот – один из самых необычных, ведь получается, что у человека развивается реакция на самого себя. Проявления аллергии на пот очень неприятны и даже мучительны, а избавиться от них – весьма нелегкая задача.
Аллергию на пот иначе называют холинергической крапивницей. Это действительно аллергическая реакция, но не на сам по себе пот, а на вещества, выделяющиеся в ходе внутренних обменных процессов, происходящих во время потоотделения, в частности – на ацетилхолин. Холинергическая крапивница – состояние обычно вторичное, то есть формируется она на фоне другой патологии внутренних органов. Ее развитию могут способствовать некоторые эндокринные заболевания, проблемы с желудочно-кишечным трактом, болезни печени, почек, обменные нарушения и т.д. В случае первичной холинергической крапивницы по неизвестным пока причинам у больных присутствует повышенная чувствительность к ацетилхолину.
Симптомы аллергии на пот трудно перепутать с чем-то еще: сразу после массивного потоотделения на коже появляются мелкие бледно-розовые волдыри (напоминающие высыпания после укусов комара или ожога крапивой). Каждый волдырик диаметром в пределах 2-3 мм окружен более ярким, красного цвета венчиком. Сыпь сильно зудящая. Волдыри могут быть с прозрачным содержимым. Элементы крапивницы группируются в местах наиболее интенсивного потоотделения (на коже подмышечных впадин, на шее, в естественных складках кожи, преимущественно на верхней половине туловища). Появление сыпи провоцируют все ситуации, способствующие потению:
- высокая температура;
- физическая нагрузка;
- нервный стресс;
- высокая температура окружающей среды (пребывание в жарком, душном помещении, на улице в летний период времени);
- посещение бани, сауны;
- прием большого количества жидкости;
- употребление горячей пищи и напитков;
- употребление острой пищи.
В тяжелых случаях организм реагирует на малейшее выделение пота, и крапивница присутствует практически постоянно, давая частые повторяющиеся обострения. Больной нервничает и переживает из-за своего состояния, в результате потеет еще сильнее – формируется «порочный круг»: стресс вызывает потоотделение, появляется сыпь, нервное напряжение усиливается, потоотделение усиливается, сыпь нарастает и т.д. Помимо сыпи, холинергической крапивнице нередко сопутствуют тошнота и рвота, повышенное слюноотделение, диарея.
С аллергией на пот не следует путать потницу, развивающуюся чаще всего у маленьких детей. Потница возникает из-за несовершенства теплообменных процессов в организме ребенка и не имеет ничего общего с аллергией. Наблюдается она также на фоне повышенного потоотделения и характеризуется сходными симптомами: на коже, преимущественно в естественных складках, образуются краснота, красные сливающиеся пятна и пузырьки с прозрачным содержимым. Но, в отличие от аллергии на пот, потница – явление временное, она проходит с ростом ребенка и мало беспокоит при соблюдении основных правил ухода за малышом. У взрослых потница может возникать при обильном потении и вызывается раздражением кожи большим количеством пота и присоединением вторичной микрофлоры из-за недостаточной гигиены.
Лечение аллергии на пот начинается с диагностики: излечить холинергическую крапивницу можно, только устранив ее причину. Для обнаружения источника заболевания, как правило, требуются:
- консультации врачей (дерматолога, аллерголога, терапевта, невропатолога, эндокринолога, гастроэнтеролога и др.);
- общий анализ крови и мочи;
- биохимический анализ крови;
- исследование крови на гормоны.
Заболевание, которое привело к возникновению аллергии на пот, не всегда можно будет полностью пролечить. Но при соблюдении рекомендаций врача по борьбе с основной болезнью холинергическая крапивница протекает намного легче.
Дополнительно для предотвращения обострений и улучшения состояния при аллергии на пот назначаются следующие мероприятия:
- Тщательный уход за кожей: частые гигиенические души, отказ от одежды из синтетических материалов.
- Нормализация нервно-психического состояния: ежедневный отдых, полноценный сон, при необходимости – успокаивающие препараты. Неплохо провести психологическое консультирование пациента.
- Исключение других провоцирующих факторов (способных приводить к перегреву). Нельзя посещать парную, ограничиваются физические нагрузки, не разрешаются горячие ванны и т.д.
- Гипоаллергенная диета.
- Местное нанесение препаратов, содержащих экстракт красавки (белладонны) и атропин – они действуют «против» ацетилхолина.
- Длительный прием антигистаминных препаратов. Обычно используются антигистаминные второго поколения (зиртек, лоратадин, эриус, фексофенадин). В случае нарушений сна, ночной потливости с ухудшением состояния могут быть назначены антигистаминные первого поколения, которые обладают снотворным и легким успокаивающим эффектом.
- Аллергия 325
- Аллергический стоматит 1
- Анафилактический шок 5
- Крапивница 24
- Отек Квинке 2
- Поллиноз 13
- Астма 39
- Дерматит 245
- Атопический дерматит 25
- Нейродермит 20
- Псориаз 63
- Себорейный дерматит 15
- Синдром Лайелла 1
- Токсидермия 2
- Экзема 68
- Общие симптомы 33
- Насморк 33
Полное или частичное воспроизведение материалов сайта возможно только при наличии активной индексируемой ссылки на источник. Все материалы, представленные на сайте, носят ознакомительный характер. Не занимайтесь самолечением, рекомендации должен давать лечащий врач при очной консультации.
26 февраля . Институт аллергологии и клинческой иммунологии совместно с Министерством Здравоохранения проводят программу » Москва без аллергии«. В рамках которой препарат Гистанол Нео доступен всего за 149 рублей , всем жителям города и области!
источник
Любая накожная сыпь у ребенка – это сигнал в первую очередь для родителей обратить на нее внимание и избавить чадо от неприятных ощущений, а может быть, и от более серьезных заболеваний.
Казалось бы, эти небольшие водяные пузырьки – всего лишь вздутие кожи, но при нажатии вызывают болезненные ощущения и сильное желание почесать их. Одна из главных причин сыпи – потение, недаром народное название патологии – потница или потничка, которая часто сопровождает детей еще с младенчества.
При появлении у ребенка сыпи от пота родители должны понимать, как себя вести: поднимать тревогу и вызывать врача на дом или просто помазать прыщики детским кремом и не переживать.
Если вы заметили на нежной коже ребёнка маленькие пузырьки белого цвета – просто понаблюдайте за ними.
Достаточно заметить, что вокруг них кожа не краснеет, жидкость из пузырьков изливается наружу, поскольку поверхность непрочная, на месте пузырьков остается отшелушенная кожа. Эта потница, называемая кристаллической, вскоре проходит бесследно.
Если вокруг пузырьков заметили покраснение кожи, но высыпания не образуют сплошного красноватого поля, тогда это потница, называемая красной. Так как данное изменение естественного цвета кожи свидетельствует о воспалении, простым наблюдением здесь не обойдешься, – нужно использовать медикаментозные и/или народные средства, иначе боль при надавливании и зуд могут только усилиться, а при расчесывании можно занести в ранки инфекцию.
Еще один вид – папулезная потница. Судя из названия, образование волдырей сопровождается формированием узелков – это и есть папулы. Пузырьки вверху узелков трансформируются в корочки. Высыпания распространяются по всему телу, доставляют чаду страдания. Здесь рекомендуется комплекс лечебных средств.
Судя из названия, волдыри бледно-розового цвета, которые проявляются в результате этого заболевания, похожи на крапивные ожоги.
Именно данный вид крапивницы – реакция на вещества, которые выделяются в потовом секрете. Причина в том или ином заболевании внутренних органов.
Итак, чтобы избежать этих неприятных сценариев, нужно знать, что главная причина начала этих болезненных проявлений – пот. Эта естественная реакция организма нуждается в некотором пояснении. Потоотделение играет важную роль в обменных и терморегуляторных процессах. В некоторых местах пот в виде секрета выделяется особенно сильно.
Тело интенсивно потеет во время выполнения физических упражнений и в жаркую погоду. Нужно учитывать и индивидуальные особенности организма, и повышенное потоотделение вследствие некоторых заболеваний (например, щитовидной железы, нервной системы).
- состояние потовых желез (у младенцев они еще не функционируют в полную силу);
- влажный и теплый воздух (недоношенных детей часто помещают в инкубаторы, где именно такая среда, кроме того, детей часто вывозят с родителями на отдых во влажно-жаркий климат);
- повышенная температура тела при болезни.
Чтобы избежать лишних хлопот, следует позаботиться об одежде, тепловых и водных процедурах, о разумном количестве физических нагрузок.
Одежда, особенно та, что непосредственно покрывает тело, должна хорошо впитывать влагу, то есть выделяемый пот. Этим свойством обладают натуральные ткани – хлопчатобумажные, льняные, а вот синтетических лучше избегать.
В летнюю жаркую пору стоит отказаться от спортивных нагрузок, а если одежда впитала потную влагу, нужно сразу же переодеться в сухую.
Душ – отличная и приятная процедура, которая смывает потовые выделения. После прогулки, спортивных упражнений приятно поплескать на себя воду. Детям, конечно, после прогулки нужно постоять под струями воды. В жаркую летнюю погоду водные ванны можно принимать дважды в день, не менее. Главное после них – хорошо насухо вытереть все тело, особенно места сгибов, где может остаться влага.
Особенно часто появлению волдырей от пота способствует нежность кожи на некоторых участках: в паховых и локтевых внутренних сгибах, под мышками, по бокам тела. Но при распространении сыпь может появиться и на других участках.
Если потница сама по себе не проходит, можно использовать некоторые средства.
Высыпания на нежных кожных покровах новорожденных и маленьких детей присыпают обычным тальком, иначе говоря – присыпкой, которая отлично высушивает кожу. Вместо нее можно использовать картофельный крахмал. Еще одно простое средство для тела – цинковая мазь, которой можно смазывать кожу не более 6 раз в день.
Хорошо успокаивают кожу ванны с отварами трав – лекарственной ромашки, листьев лавра благородного, почек и/или листьев березы, дубовой коры, листьев грецкого ореха. Часто в водную ванночку, приготовленную для детей, капают 1 – 2 капли перманганата калия (марганцовки), цвет воды при этом должен быть светло-розовым.
Иногда используют цветки и траву чистотела, но важно знать, что этим ядовитым растением нужно пользоваться очень осторожно – его доза, по сравнению с другими растениями, должна быть уменьшена, по крайней мере, в 3 – 4 раза. Для маленьких детей его использовать вообще не рекомендуется, а вот кремы, лосьоны, масла лучше оставить для более здоровой кожи.
Не так важно хорошо лечиться, как не заболеть и остаться здоровым. Важно сохранять кожу сухой и чистой.
Нужно придерживаться следующих простых правил, которые приведут к профилактике сыпи от пота:
- Одежда и белье должны быть свободными, не стягивающими (сокращение времени, проведенном в подгузнике, пойдет только на пользу, а малышам в пеленках нужно оставить немного свободного места для движений).
- Материалы для одежды, нижнего и постельного белья должны быть натуральными, легко дышащими.
- На прогулку детей нужно одевать в соответствии с погодой, но лучше одеть несколько одежек, часть из которых можно без проблем снять, если будет жарко, и снова надеть, если станет прохладнее.
- Регулярные гигиенические процедуры должны обязательно включать душ и/или ванны, после которых нужно тщательно вытереть кожу (младенцев купают ежедневно в холодное время года, а в летнее – несколько раз в день).
- Использование подсушивающих средств, например присыпки, после ванны или душа.
- Гигиенические средства (крем, шампунь, мыло) следует тщательно подбирать в соответствии с погодой (в зимнее время крем может быть жирным, а в летнее – на водной основе) и индивидуальными особенностями.
- Использовать эти средства, например, шампунь для ванной, лучше не больше одного раза в день, чтобы сохранить естественный защитный слой кожи.
- Прием воздушных ванн в свежепроветренном помещении или на открытом воздухе – при этом важно помнить, что сквозняков и ярких солнечных лучей нужно избегать.
- Благоприятная и комфортная температура внутри помещения как во время дневного, так и ночного пребывания. Соответственно, температура воздуха должна быть на отметках 20 – 22 и 17 – 19.
- Дыхание по методу цигун всей поверхностью кожи заставляет ее «дышать» и самоочищаться.
Соблюдение этих нехитрых рекомендаций поможет сохранить кожу чистой и здоровой.
источник
Сыпь на теле от пота — нередкое явление. В народе она получила название — потница . Она всем известна с детского возраста. Когда начинается жара, у маленьких деток появляются мелкие прыщики в месте опрелости и естественных складок. Такой же симптом может сопровождать и гипергидроз у взрослых.
Основной причиной развития потницы является закупоривание потовых выводных протоков с дальнейшим их воспалением. У детей болезнь развивается гораздо чаще и из-за недоразвитости самих протоков. Они очень легко забиваются и возникает раздражение.
К предшествующим факторам развития потницы у взрослых можно отнести:
- жаркий климат;
- повышение температуры тела;
- повышенная физическая нагрузка;
- синтетическая одежда;
- отсутствие адекватной вентиляции и конвекции кожных покровов;
- высокая влажность;
- лишний вес с образованием жировых складок.
- теплый кювез с высокой влажностью для недоношенных детей;
- повышенная температура окружающей среды;
- синтетический материал пеленок;
- памперсы в жаркую погоду;
- недостаточно частое купание;
- слабо проветриваемое помещение.
Потница у взрослых может быть 2 типов:
- Красная — наиболее частый вариант потницы у взрослых. Пузырьки появляются в местах постоянного трения: в межпальцевых складках, паху, межъягодичной линии, под грудью, за ушами, в подмышечных впадинах, на ладошках и подушечках стоп и пальцев. Проявляется скоплением мелких водянистых пузырьков, не сливающихся друг с другом. Каждый пузырек окружен красным венчиком, вокруг него идет воспалительный процесс. Кожа с изменениями постоянно зудит, вызывает дискомфорт. А притрагивание к ней вызывает боль и еще больший зуд.
- Папулезная — наблюдается при внезапной резкой смене окружающего климата (путешествие в жаркие страны с повышенной влажностью). Высыпания появляются в местах естественных складок, в местах постоянного прикосновения одежды (спина, живот, шея). Сразу возникают волдыри, которые со временем превращаются в папулы с прозрачным пузырьком на верхушке. Они имеют телесный цвет, размер варьирует от 1 до 3 мм. Папулы исчезают, на их месте могут оставаться корочки, а могут появиться новые высыпания.
Если соблюдать профилактические меры, то потница уйдет самостоятельно через несколько дней. В противном случае, на ее месте могут появиться глубокие трещины и воспаленные раны, которые плохо поддаются лечению.
Хорошо справятся с сыпью цинковая мазь и детская присыпка. Они снимут воспаление, подсушат кожу и окажут антибактериальный эффект. Можно также использовать Бепантен и Судокрем .
Кожную сыпь иногда можно спутать с аллергией или другим заболеванием, поражающим кожные покровы. Если потница не проходит, то лучше обратиться к врачу. Своевременная диагностика заболевания — принцип адекватного лечения любой болезни с минимальными затратами и осложнениями.
У новорожденных и младенцев распространен единственный вид потницы — кристаллическая . Она обусловлена недоразвитостью выводных протоков.
У детей может появиться сыпь от пота на спине, животе, шее и лице, естественных складках. Иногда потницей покрыто почти все тело.
При этом на коже появляются разбросанные пузырьки , заполненные белесоватым или перламутровым содержимым. Размеры колеблются в пределах 1-2 мм. Они легко лопаются, оставляя после себя шелушение и мацерацию. Других тревожащих ребенка симптомов кристаллическая потница не вызывает. Единственная опасность отсутствия лечения и профилактических мер — проникновение инфекции через лопнувшие пузырьки и развитие раневой инфекции или стрептодермии.
Важно придерживаться рекомендаций по профилактике развития и усугубления потницы, которые указаны ниже.
Можно использовать Бепантен для смягчения кожи и лечения шелушения. Хорошим антисептиком и подсушивающим средством выступают ванночки из слабого раствора марганцовки. В воду во время купания можно добавлять лавровый лист, тысячелистник и чистотел.
Чтобы минимизировать появление сыпи от пота в летний период, необходимо проводить профилактические меры. Не будет поводов для закупоривания пор и выводных протоков — не появится потница.
- Носить только свободную одежду из натуральных тканей.
- Принимать душ не менее 2 раз в сутки.
- Обтирать кожу насухо.
- Проводить тренировки в вентилируемом помещении с оптимальной комфортной температурой, в противном случае на свежем воздухе с последующим приемом душа и сменой чистой сухой одежды.
- Если одежда пропиталась потом, немедленно ее сменить.
- Носить минимальное количество одежды, по возможности открытую обувь без носков и колготок.
- Пользоваться специальными средствами против чрезмерного выделения пота.
- Наносить защитные средства во время загара.
Аналогичные решения нужно принять и по отношению к детям: чаще купать, менять одежду по мере увлажнения, снимать подгузники и давать коже дышать, чаще переворачивать с животика на спинку и наоборот. Каждые несколько часов протирать естественные складки и пользоваться детской присыпкой.
Потница — не грозное заболевание, которое при правильном уходе самостоятельно и бесследно исчезнет. Быстрее справиться с недугом помогут народные средства и медицинские наружные препараты, они ускорят процесс заживления и уменьшат выраженность сопутствующих симптомов.
Потливостью страдает так же как и его отец. Считает, что современные методы лечения потливости далеко не идеальны. Для избавления от потливости использует исключительно домашние методы лечения.
источник

Ничего не делать, пока не станет ясно, отчего высыпание.
Ведь причины поражений кожи самые разные.
Водяные пузырьки на коже выглядят как округлые образования, возвышающиеся над поверхностью кожи. Их появлению могут предшествовать высыпания в виде крупных пятен или мелких сыпей, покраснение. Заболевший может постоянно чесаться. Это первичный бесполосной элемент, которые возникает в результате островоспалительного отека сосочкового слоя дермы.
Они покрыты прозрачной пленкой, под которой жидкость, цвет — от прозрачного до красного. Водянистые пузырьки на коже могут появиться на руке или ноге, других частях тела, у маленького ребенка или взрослого. Определить, что это за болезнь, может только дерматолог. Он берет во внимание с чего все началось, как появилась сыпь, есть ли зуд, отравляет на анализы.
Различают следующие виды подобных высыпаний:
- пузырьки (везикулы);
- большие пузыри (буллы);
- пустулы (гнойные пузыри).
Только после всестороннего обследования можно с точностью сказать, что это за болезнь и как ее лечить. Далее о том, какие заболевания сопровождаются подобными симптомами.
Подобную симптоматику имеют разные заболевания, некоторые из них крайне заразны.
Это одна из наиболее частых причин возникновения таких образований на коже, правильно их принято называть пузырями, водяной мозолью.
Чаще всего поражаются участки тела, которые соприкасаются с тесной одеждой, обувью. Тогда происходит трение жесткого материала о кожу, что вызывает сдвиг верхнего слоя относительно других частей дермы. Тогда образуется полость, которая наполняется межклеточной жидкостью.
Подобное механическое повреждение встречается и работе со спортивным инвентарем — например, теннисной ракеткой, при выполнении садовых работ, чистке овощей и др. Повышает вероятность образования водяных мозолей тонкость дермы и склонность к потливости.
Водянистые сыпи на коже — один из симптомов вирусных болезней. Таких довольно много. Это:
- Ветряная оспа, которая встречается как у детей, так и у взрослых. Причина — вирусная инфекция, которая легко передается воздушно-капельным путем. До того, как образуются водянистые пузыри на коже (они небольшие), появляется покраснение, небольшие прыщики, которые затем перерастают в язвочки с гнойным экссудатом, а на следующей стадии покрываются корочками. Заболевание протекает с температурой и ознобом. Ребенку нельзя давать чесаться, поскольку грязными руками можно занести инфекцию. Тогда водяная жидкость, изначально прозрачная мутнеет, приобретает желтый оттенок.
- Герпес, или простуда. В месте, где появляется сыпь (единичная или групповая), возникает покраснение, жжение. Может незначительно подняться температура. Герпес развивается на губах, лице, половых органах.
- Причиной опоясывающего лишая выступает ослабление иммунитета у лиц, которые ранее болели ветряной оспой. Воспаление затрагивает задние корешки спинного мозга. Волдыри на коже, формируют пятна, похожие на ожог. Больной может жаловаться, что болит спина, другие части тела, которые потом покроются сыпью. Сначала появляются розовые пятна, на месте которых потом образуются маленькие пузырьки с прозрачным содержимым, кожа начинает зудеть, появляется жжение, желание почесать это место. Высыпания обычно односторонние, и располагаются в области межреберья. В течение недели количество водяных пузырьков увеличивается. Заболевание самостоятельно проходит за 3-4 недели. При некротической форме возникает отмирание тканей, вследствие чего покров темнеет и постепенно становится черным.
Дранкулез — паразитарное заболевание, которым человек заражается, выпив грязной воды. Личинки паразита поселяются в нижних конечностях, и на ноге формируется характерный валик. На коже возникают пузыри, которые достигают 8 см в диаметре. Под воздействием воды они лопаются.
Чесотка — заболевание, при котором кожу атакует микроскопический клещ. Тогда на поверхности появляются покраснения, пятна. При обработке этих мест йодом видны ходы, по которым передвигается паразит. На месте расчесов образуются пузыри. Поражаются главным образом руки, особенно в местах суставных сочленений.
Водянистые волдыри на коже, с белой прозрачной жидкостью внутри могут появляться при крапивнице, чему предшествует покраснение покрова. Если не чесаться, то мелкая красная сыпь и волдыри продут за 3-4 дня, полное выздоровление наступает за неделю. Но если постоянно расчесывать, то не появятся корочки, и процесс заживления растянется.
Крапивница может быть на руках, щеках, других частях тела ребенка.
Подобные симптомы возникают и при контактной аллергии. Провоцирующим фактором может быть бытовая химия, некоторые материалы, в частности, синтетические, лекарства. Реакция может произойти через 5 минут после контакта с провоцирующим веществом.
Дисгидротическая форма грибка является причиной того, что между пальцами формируются высыпания, которые наполнены прозрачной жидкостью. Изначально их не видно из-за толщины кожи, но можно разглядеть в складках между пальцами. Другой симптом — сильный зуд. Изначально проявления болезни можно не заметить из-за того, что пузырьки лопаются при гигиенической обработке ног. Если не лечить заболевание, то возникают крупные волдыри, содержимое которых крайне заразно.
Пузырьки на теле возникают при экземе, которую вызывают в том числе нервные и эндокринные расстройства. Образования сопровождаются чувством жжения, зудом. Крапивница, о которой шла речь ранее, может образовываться и на нервной почве. Спровоцировать ее могут стресс, страх, волнение.
Аутоиммунные расстройства также становятся причиной недугов.
Герпетиформный дерматит — развивается у людей с нарушением функции тонкого кишечника, вследствие чего формируется иммунологическая реакция. Название заболевание получило за схожесть симптомов с проявлениями герпеса.
Пузырчатка — редкое заболевание, которое может закончиться смертью. Характеризуется тем, что на коже больного возникает много пузырьков разных размеров. Поражается не только внешняя поверхность кожи, но и, в первую очередь, слизистые рта.
Буллезный пемфигоид проявляется сыпью, напоминающей крапивницу. Поражаются только кожные покровы. Между пузырьками возникает отечность и краснота.
В большинстве случаев пузырьки заживают без вмешательства человека. Но необходимо соблюдать некоторые рекомендации:
- Если высыпание не занимает большую площадь, то во избежание повреждения можно наложить повязку, предварительно промыв пораженное место мылом, а сверху нанести антибиотик.
- Прокалывать пузырьки нельзя, поскольку это может спровоцировать инфицирование других частей тела при вирусной или бактериальной природе недуга. Также существует вероятность заражения микробами самой раны.
- Если причиной стала аллергия, то нужно постараться не расчесывать больное место. Облегчит состояние специальное лекарство, принятое внутрь или наружно.
Обратиться к врачу необходимо, если:
- площадь образования превышает размер крупной монеты;
- месторасположение пузыря — лицо, пах;
- причиной повреждения кожи стал ожог;
- если присутствуют такие симптомы как повышение температуры, сильный отек, красные полосы, выделяется гной, усилилась боль, на прилегающей области проступила краснота.
Наружно для быстрейшего заживления можно использовать мази (см. полный список), гели, кремы.
Одним из лучших средств является мазь Повидон-йод. Средство содержит активный йод, который обладает антисептическими свойствами, противостоит бактериальным, грибковым, вирусным инфекциям. Применяется при ожогах, вирусных инфекциях, в том числе герпесе, суперинфекционных дерматитах, пролежнях и др.
При различных аллергических высыпаниях назначают мазь Адвантан. Это противовоспалительное средство, которое устраняет признаки аллергических реакций и останавливает воспалительный процесс в тканях. Действующее вещество — глюкокортикоидный гормон метилпреднизолона ацепонат.
Цинковая мазь обладает смягчающим, защитным, антисептическим, вяжущим, подсушивающим действием. Уменьшает выраженность экссудации. Действующее вещество — цинка оксид.
Против микозов эффективна мазь Ламизил на основе тербинафина. Активный компонент действует против дерматофитов, плесневых, некоторых диморфных грибков.
Один из препаратов мастхэв в домашней аптечке — бальзам «Спасатель». Бальзам восстанавливает защитные функции тканей и активизирует регенерацию тканей. Средство помогает при заживлении ран, полученных механическим путем, устраняет болевые ощущения, не вызывает жжения и рекомендуется даже маленьким детям.
Фукорцин назначают при ветрянке, бактериальных инфекциях, грибках. Препарат содержит резорцинол, ацетон, борную кислоту. Препарат имеет несколько недостатков: цвет, который долго держится на коже, и токсичность. Поэтому пользоваться средством нужно аккуратно, нанося точечно.
В народной медицине тоже достаточно много средств, которые борются с пузырьками на коже.
Масло чайного дерева — природное антисептическое, противовирусное и противогрибковое средство. Используют его точечно в чистом виде. Для обработки больших поверхностей смешивают эфир с базовым маслом — оливковым, косточек абрикосы или персика, касторовым в соотношении 1 к 10 каплям и обрабатывают пораженную зону 2-3 раза в сутки.
При водянистых пузырьках, полученных вследствие механического воздействия на кожу, с листика столетника срезают кожицу с одной стороны и прикладывают мякотью в качестве компресса. Держат 6-12 часов, после чего повязку снимают на 10-15 минут, промывают кожу, и повторят процедуру.
Из чистотела или календулы делают настои — 1 столовую ложку травы на 1 л кипятка, настаивают 45 минут, выливают в тазик для принятия ванн. Вода должна быть достаточно теплой. Длительность процедуры — 40 минут. По мере того как температура снижается, подливают теплую воду.
Берут растительное масло — персиковое, миндальное или абрикосовое, и смазывают ним высыпания.
Важно! Нужно различать базовые и эфирные масла. Вторые довольно агрессивно воздействуют на кожу, и почти не используются в неразбавленном виде. Жирные масла не используют при ожогах.
Водянистые пузырьки нельзя вскрывать. Одно из возможных осложнений — распространение инфекции на другие участки кожи, заражение других людей. Особенно это касается вируса герпеса. Можно занести инфекцию в открытую рану, после чего потребуется более серьезное лечение с использованием антибиотиков, без которых при других обстоятельствах можно было бы обойтись.
Чтобы не усугубить состояние, важно вовремя обращаться за врачебной помощью. Важно помнить, что такой симптом как водяной пузырь может сигнализировать о недуге, который представляет опасность для окружающих.
источник













