В российской неврологии боль в спине часто объясняют протрузией или грыжей. Но весь мир думает по-другому, а я стараюсь донести до вас современные мировые взгляды простым языком.
В нашем теле с годами происходят изменения. Кожа малыша нежная, упругая. В 30 лет, как бы мы ни прибегали к косметическим процедурам, она уже не такая. А представьте моряка, который всю жизнь провел в плаваниях: его кожа грубая и морщинистая.
То же самое происходит с нашим позвоночником. В большинстве случаев протрузии и грыжи — естественные возрастные изменения. Если в вашей жизни много провоцирующих факторов, например, ношение тяжелых грузов, то вероятность заполучить большую грыжу увеличивается.
Многочисленными исследованиями установлено, что протрузии дисков встречаются у здоровых людей: в 20 лет — до 40% обследованных (напомню, это пациенты без боли в спине), в 70 лет — до 90%. Кроме того, выраженность изменений на МРТ не связана со степенью болевого синдрома: при большой грыже боли может не быть совсем, а при маленьких протрузиях у пациента может быть сильная боль (потому что причина не в протрузиях, а в другом).
Конечно, вызывает! Примерно в 1-4% от всех случаев боли в спине.
Грыжа приводит не только к боли, но и к другим расстройствам: нарушению чувствительности, изменению рефлексов, иногда снижению мышечной силы. Все это грамотный врач определяет в ходе неврологического осмотра. Если сила мышц достаточная, рефлексы при постукивании молоточком симметричные, не ослабленные, чувствительных нарушений нет, то крайне маловероятно, что боль в спине обусловлена грыжей.
Кроме того, сдавливая спинномозговой корешок на определенном уровне (если Вы почитаете результаты МРТ, увидите, что описаны протрузии и грыжи на уровне, например C3-C5 или L5-S1), грыжа вызывает не просто снижение чувствительности где попало, а в определенных сегментах, и строго определенные изменения рефлексов. Невролог соотносит уровень поражения с данными МРТ.
Все причины боли в спине можно разделить на 3 группы: неспецифические, специфические и корешковые.
Неспецифические — до 85%, обусловлены мышцами, связками, сухожилиями, мелкими суставами.
При неврологическом осмотре нет никаких настораживающих симптомов и признаков поражения нервных корешков, боль усиливаются при движении, уменьшаются в покое, чаще всего связана с неправильным двигательным стереотипом.
Острая боль возникает после неудачного поворота, наклона, вынужденной позы, например, сон в неудобном положении — и наутро невозможно повернуть шею. Хроническая боль часто обусловлена тем, что человек дает слишком большую нагрузку на одни группы мышц и совсем не нагружает другие.
Длительная работа в сидячем положении, ношение ребенка на одном боку — это неверные двигательные стереотипы. Можно бесконечно пить таблетки, но пока вы не поменяете свою двигательную активность, высока вероятность, что боль вернётся. Конечно, активность должна быть с умом.
ни рентген, ни МРТ не нужны, только осмотр врача. Почему? Там либо ничего не обнаружат, либо найдут протрузии/грыжи, не имеющие отношения к делу.
Специфические — до 10%: перелом позвоночника, туберкулез, остеомиелит, абсцесс, стеноз позвоночного канала, новообразование, анкилозирующий спондилит и другие.
Кроме боли в спине могут быть другие симптомы (повышение температуры, похудение) да и сама боль имеет необычные характеристики, например, не зависит от движения или усиливается в покое, ночью.
Анализ крови, рентген, МРТ, ПЭТ-КТ — все зависит от предполагаемой причины.
Корешковые — до 4% (по некоторым данным до 10%), вызваны сдавлением нервного корешка вследствие грыжи.
Может понадобиться МРТ позвоночника, но необходимость в каждом случае определяет врач.
Задача врача — определить, к какой из 3 групп причин относится боль, от этого будет зависеть дальнейшая тактика.
Существует система «красных флагов» ? — симптомов, которые должны вызвать у врача диагностическую настороженность:
- возникновение боли с новыми, необычными характеристиками в возрасте менее 20 или более 55 лет;
- боль, не зависящая от движения, боль в покое;
- усиление боли в ночное время;
- нарастающий со временем характер боли;
- отсутствие облегчения боли или ее усиление после пребывания в лежачем положении;
- локализация боли в грудном отделе позвоночника или в грудной клетке;
- длительное недомогание, лихорадка, необъяснимая потеря массы тела.
- перенесенная в недавнем прошлом травма спины;
- наличие в анамнезе онкологических (злокачественных) заболеваний;
- персистирующая инфекция;
- остеопороз;
- длительный прием кортикостероидов (в том числе в виде ингаляций);
- применение антикоагулянтов;
- внутривенное употребление наркотических препаратов;
- иммунодефицит (в том числе ВИЧ-инфекция), прием иммуносупрессивных препаратов.
- наличие у пациента очаговой неврологической симптоматики (слабость конечностей, онемение, нарушение мочеиспускания и дефекации);
- болезненность при пальпации и перкуссии позвоночника, усиление боли при натуживании;
- выраженная деформация позвоночника;
- пульсирующее образование в брюшной полости.
Наличие этих симптомов (особенно совокупности) у пациента с болью в спине должно заставить врача получше подумать о причине боли и исключить серьезную патологию.
С проведением МРТ при боли в спине есть 2 крайности: делать ее всем подряд «на всякий случай» и не делать исследование тогда, когда оно действительно нужно. Разбираемся вместе с вами.
Если боль в нижней части спины возникла у пациента младше 50 лет, она не иррадиирует в ноги, не сопровождается лихорадкой и неврологический симптоматикой (слабость мышц, нарушение рефлексов и чувствительности, нарушение мочеиспускания и дефекации), в прошлом не было опухолей, то с вероятностью 99% боль носит неспецифический характер и связана с вовлечением мышц, связок, сухожилий, мелких суставов.
Чтобы приблизить эту вероятность к 100% мы оцениваем пациента в динамике и смотрим, уменьшается ли боль после лечения или нет. Если сделать такому пациенту МРТ позвоночника, никакой важной информации мы не получим.
Даже если будут найдены грыжи или протрузии, это ни на что не повлияет.
Во-первых, у пациента без неврологический симптоматики грыжи и протрузии являются случайной находкой и не связаны с болью в спине. Эта мысль так трудно приживается в умах пациентов и коллег, но тем не менее это так.
Во-вторых, находки на МРТ в виде немых, молчащих грыж и протрузий никак не повлияют на лечебную тактику.
Но как же не пропустить другую серьезную патологию? Для этого есть красные флаги ?, которые мы уже обсудили. Врач анализирует все эти настораживающие симптомы (в совокупности, а не по отдельности), после чего принимает решение о необходимости МРТ.
источник
Кровь в моче может проявляться без болевого синдрома. Но иногда она сопровождается наличием боли и дискомфорта. По локализации боли врач может лучше сориентироваться в постановке диагноза, а кровь в моче позволит быстрее соотнести два показателя.
Боль в правом боку может быть вызвана воспалительным процессом в яичниках, простате или мочевом пузыре. И эти же недуги могут сопровождаться наличием крови в моче. Воспаления урологического характера должен устанавливать врач с помощью анализов и осмотра пациента.
Иногда изменения не видны в результатах анализов. Тогда потребуется дополнительная рентгенография. У женщин воспаления в яичниках могут возникать из-за переохлаждения. Воспаления простаты у мужчины могут носить возрастной характер. Боль и кровь в моче могут появиться в одно время или по очереди друг за другом.
Боль в левом боку и кровь в моче могут быть признаком почечной колики, которая привела к выходу камня. Мочекаменная болезнь часто протекает без симптомов. Или их проявление становится незначительным для пациента, и он их не замечает.
Камень мог выйти не полностью, поэтому при боли в левой части и крови в моче следует незамедлительно обратиться к врачу и сделать УЗИ почек, надпочечников и мочевого пузыря. Эти меры необходимы, ведь камни могут повреждать мочеиспускательный канал и вызывать обильное кровотечение и болевой синдром.
Появление боли в левом боку и крови у женщин может указывать на воспаление придатков. В сложных формах могут присутствовать выделения с неприятным запахом. Локализация боли при этом может меняться от левого бока до центральной части низа живота.
При обнаружении данных симптомов необходимо срочно обратиться к врачу. Лучше не проделывать никаких манипуляций на дому. Особенно это касается приема лекарственных средств, которые могут сильно изменить картину заболевания.
К такой группе препаратов можно отнести противовоспалительные средства. На время они снимут симптомы, но это только усугубит течение заболевания.
Врач после осмотра сопоставит симптомы и назначит процедуры и обследование. Это будут УЗИ органов малого таза и почек, а также ряд анализов крови и мочи с развернутыми характеристиками. Если острая боль в боку появилась ночью, то лучше не дожидаясь приема у врача вызвать скорую помощь для госпитализации.
Боль в спине и кровь в моче, скорее всего, связана с заболеванием почек. Это могут быть воспалительные процессы, такие как пиелонефрит. Для того чтобы определить конкретное заболевание потребуется обследование у врача.
Кровь в моче и боль в спине могут быть симптомом переохлаждения. Но иногда боль в спине может появиться из-за недугов связанных с мочевым пузырем. Это может быть мочекаменная болезнь. Иногда боль в спине и кровь в моче указывают на опухоль злокачественного характера.
Кровь в моче и боль в пояснице имеет ту же картину, что и боль в спине. У женщин боль в пояснице и кровь в моче могут сигнализировать о воспалительных процессах гинекологического характера.
Если кровь появилась в дни менструации, то, скорее всего в этом нет ничего страшного. Но лучше посетить врачей и пройти осмотр у онколога, гинеколога и терапевта. Камни в почках, это еще один недуг, провоцирующий такую симптоматику.
Дело в том, что камни могут перемещаться, менять свое положение. Это приводит к повреждению мочеиспускательных каналов и, конечно же, болям. Боль может локализироваться в области спины или поясницы. Она похожа на тянущие и колющие ощущения, а также прострелы.
1 Инфекции. Боли в паху и кровь в моче может появляться из-за инфекции в органах малого таза. Инфекция приводит к воспалительному процессу, а он в свою очередь к увеличению лимфоузлов. Лимфоузлы являются отражением внутреннего состояния. У женщин инфекции в органах малого таза распространены также как и мужчин.
2 Камни. Также боли в паховой области могут появиться из-за образования камней в почках или мочеточнике. Появление камней очень опасный недуг. Их нужно вовремя обнаружить. Сделать это можно с помощью УЗИ почек, надпочечников и мочевого пузыря. Образование камней может произойти в любом возрасте.
3 Грыжа. Еще один недуг с похожими симптомами, это паховая грыжа. Она отличается сильными болями и кровью в моче и кале. Защемление грыжи опасно для здоровья и может вызвать необратимые последствия. При появлении данных симптомов необходимо сразу обратиться к врачу!
Грыжа чаще случается у мужчин. Это связано с широким паховым каналом и с тем, что мужчины чаще женщин поднимают тяжести. У женщин грыжа случается крайне редко. Грыжа у мужчин может появиться в любом возрасте. Иногда грыжу удаляют хирургическим путем. Если пациент отказывается, то он должен всю. Жизнь наблюдать, а состоянием грыжи, не поднимать тяжести и принимать ряд лекарственных препаратов по назначению врача.
4 Венерическое заболевание. Боли в паху и кровь в моче может быть связана с венерическими заболеваниями. В этом случае необходимо срочно сдать анализы на скрытые половые инфекции и мазки на микрофлору. При обнаружении инфекций врач назначит курс антибиотиков и восстанавливающих препаратов.
5 Аденома предстательной железы. Это заболевание, которое может проявляться болью в паху и кровью в моче, особенно на поздних стадиях. При этом недуге страдают кровеносные сосуды, поэтому, чем раньше оно будет диагностировано, тем лучше.
Человеческий организм устроен очень сложно. Часто боль может указывать сразу на несколько недугов. Боли в области спины, паха, левой и правой части живота должны насторожить. Особенно если они сопровождаются появлением крови в моче. Достоверный диагноз можно поставить только после комплексного обследования. Чем раньше будет обнаружен тот или иной недуг, тем быстрее можно приступить к лечению. Любое заболевание поддается лечению на ранних стадиях.
источник
Симптомы мочекаменной болезни зависят от ряда факторов:
- Размер камня. Как правило, камни большого размера вызывают больше симптомов. Но нередко крупные камни наоборот могут быть бессимптомными.
- Положение конкремента.
- Наличие закупорки мочевой системы.
- Движение камня по мочевой системе.
- Наличие инфекции.
Болевой симптом. Характер и локализация боли зависят от места расположения камня.
Стоит отметить факт, что размер камня не всегда определяет выраженность болевого симптома. Например, очень маленький камень в мочеточнике может вызвать сильную боль, в то время как большой конкремент в почке или мочевом пузыре не сопровождается болью, или же она имеет тупой, ноющий характер.
Камни почки могут вызывать ноющую, тупую боль в поясничной области или спине. Иногда она распространяется на область живота или подреберье. Выраженность болевого синдрома варьирует от незначительной до сильной боли.
При продвижении камня в мочеточник. проявления симптомов мочекаменной болезни усиливаются и характеризуются обострением дискомфорта и боли в поясничной области, как показано на рисунке. Как правило, болевой синдром возникает внезапно и может быть настолько сильным, что не дает пациенту спокойно сидеть. Человек постоянно меняет положение тела, чтобы найти более комфортную позу. Боль локализуется по ходу мочеточника в поясничной области и может “отдавать” в промежность, у мужчин – в мошонку, у женщин – в половую губу. Нередко приступ колики сопровождается тошнотой и рвотой.
Такой симптом как наличие крови в моче проявляется лишь у 1/3 пациентов с мочекаменной болезнью. Чаще кровь в моче появляется при прохождении конкремента по мочевой системе.
Иногда кровь в моче (гематурия) определяется только при помощи микроскопического исследования мочи (микрогематурия). Если примесь становится видимой невооруженным глазом (моча окрашена красным), такое состояние называется макрогематурия.
Дизурические расстройства – частые симптомы мочекаменной болезни. Продвижение камня до уровня нижней трети мочеточника может быть ассоциировано с учащением мочеиспускания. Иногда может возникать нестерпимое желание мочиться, что заставляет человека буквально бежать в туалет. Мочеиспускание при этом сопровождается чувством жжения и дискомфортом. При наличии камня мочевого пузыря в процессе мочеиспускания может происходить прерывание струи мочи из-за того, что камень закрывает выходное отверстие мочевого пузыря.
При наличии сопутствующей инфекции мочевой системы. приступы боли могут сопровождаться повышением температуры и ознобом. Моча становится мутной, в ней появляются воспалительные клетки – лейкоциты. В общем анализе крови наблюдаются воспалительные изменения (повышение уровня лейкоцитов и появление бактерий).
Типичные симптомы мочекаменной болезни могут отсутствовать. С одной стороны это хорошо, когда болезнь не вызывает симптомов, с другой стороны в таком случае камни могут увеличиваться до крупных размеров значительно угнетая почечную функцию. Конкременты в данном случае выявляются случайно при выполнении ультразвукового, рентгеновского или другого исследования по другому поводу.
Любой конкремент может вызывать закупорку и появление симптомов мочекаменной болезни. Явление, когда мочевой камень «застревает» в мочеточнике, носит название почечной колики. Боль является результатом нарушения оттока мочи и растяжения капсулы почки, в которой находится множество болевых рецепторов. При полной односторонней закупорке в пораженной почке происходят следующие процессы:
- Начальная фаза занимает около двух часов. В этот период из-за нарушения оттока мочи происходит нарастание давления в чашечно-лоханочной системе почки выше места закупорки. На фоне растущего давления, происходит снижение скорости образования первичной мочи.
- Через 6-24 часа в чашечно-лоханочной системе давление остается повышенным, а скорость образования первичной мочи снижается.
- При сохранении закупорки более 24 часов прогрессирует сдавливание почки, что в последствие может приводить к тяжелым необратимым поражениям почки.
Более подробную информацию о почечной колике вы сможете найти в статье Приступ мочекаменной болезни.
Заболевания почек обычно односторонние, хотя при остром нефрите (очевидно, из-за напряжения почечной капсулы) встречаются и несильные двусторонние боли или чувство напряженности, давления в области поясницы. Эта боль редко становится сильной, обычно она иррадиирует кпереди. Острый пиелит или пиелонефрит сопровождается сильными острыми болями, болезненностью при простукивании и пальпации почечной области. То же самое относится и к почечнокаменной колике, распознать которую помогает острота боли и ее иррадиация вниз.
Аномалии развития почек, нефроптоз, интермиттирующий гидронефроз, опухоли почек, гипернефромы также могут сопровождаться тупыми или более острыми болями в пояснице. Иногда такие боли сопровождают туберкулез почки и даже поликистозные образования.
Эти заболевания могут быть исключены путем анализа мочи, однако поскольку при многих заболеваниях (например, при закупорке одной почки или мочеточника, относительно часто при опухолях почек, гипернефроме) анализ мочи не выявляет патологии, следует обратиться к урологическим методам исследования (анализ мочи после ходьбы больного, хромоцистоскопия, внутривенная и ретроградная пиелография, периренальная инсуффляция).
Паранефритный абсцесс сопровождается лихорадкой, поясничная область на больной стороне отечна, при рентгеновском исследовании тень поясничной мышцы размыта.
Следовательно, при поясничных болях первостепенное значение имеет тщательный анализ мочи. Пиурия и гематурия (видимые или обнаруживаемые под микроскопом) свидетельствуют о заболевании почек. Если сначала в моче обнаруживается кровь, а позже появляется боль или болей вообще не возникает, прежде всего следует заподозрить опухоль или туберкулез почки. Если же гематурия следует за сильными болями, то следует прежде всего подумать о нефролитиазе.
Боли в области почек, сопровождающиеся лихорадкой, указывают на пиелит, иногда — на опухоль. Возможно и одновременное наличие камня и опухоли. Важны такие симптомы, как пальпируемость почки (речь может идти и о нефроптозе), асимметричная поясничная чувствительность при постукивании и при пальпации почечной области.
Иногда поясничные боли может вызвать заболевание надпочечника (например, острое кровотечение его может сопровождаться болями в области почек). Внезапные боли в почечной области, с микроскопической, а иногда с макроскопической гематурией у сердечных больных вызывают подозрение на почечный инфаркт. Очень редко отмечается спонтанный разрыв почки.
Острые люмбальные боли вызывает тромбоз почечной вены. При остром тромбозе боль возникает внезапно, постепенно усиливается и иррадиирует в живот и в паховую область. Почка увеличивается, становится чувствительной при прощупывании. Общее состояние больного тяжелое, отмечаются рвота, метеоризм, лихорадка, лейкоцитоз. Моча содержит кровь и белок, если процесс двусторонний, возникает анурия, уремия.
Хронический тромбоз небольших сосудов вызывает гематурию, протеинурию, несильные боли, увеличение почки. Позднее развивается нефротический синдром, но чаще тромбоз почечной вены возникает на почве нефроза. Пиелография показывает патологическую систему полостей с дефектами заполнения.
На практике тромбоз почечной вены обычно носит вторичный характер, присоединяясь к опухоли почки или к опухоли окружающих почку образований. Еще чаще он возникает как осложнение тромбоза вен нижних конечностей или вместе с тромбозом полой вены. На закупорку почечной вены указывают и внезапно возникающие при тромбофлебите жалобы, сопровождающиеся олигурией, анурией, возможно, даже шоковыми симптомами и в благоприятных случаях переходящие в нефротический синдром, полиурию.
Очевидно, почечный генез имеют и интенсивные поясничные боли при гемолитическом состоянии. Их отмечают при пароксизмальной гемоглобинурии, при остром гемолизе любого генеза (например, после трансфузии несовместимой крови). Обнаружение в моче гемоглобина помогает определить причину поясничных болей.
Во всех описанных случаях болезненность или, по крайней мере, повышенная чувствительность при надавливании определяется не только в поясничной области, но и в средней части живота. Изолированные поясничные или крестцовые боли вызываются изменением положения матки (миома или злокачественная опухоль матки), возможно, и другими гинекологическими заболеваниями, которые обнаруживаются при вагинальном исследовании.
Поясничные боли могут быть вызваны воспалительными или опухолевыми заболеваниями кишок (энтеритом или колитом, опухолями слепой, прямой или сигмовидной кишок). При хроническом воспалении тонкой кишки иногда после приема пищи возникает тянущая двусторонняя боль в пояснице, которая сопровождается плохим самочувствием, слабостью, симптомами, напоминающими гипогликемию. Очень сильные поясничные боли вызывает и опухоль поджелудочной железы. Особенно мучительны боли по ночам, больной вынужден садиться, нагибаться вперед и так сидеть долгими часами. Эта боль происходит за счет раздражения или сдавления чревного сплетения.
Обычно причина такой боли определяется не сразу. Чаще всего подозревают заболевания позвоночника и назначают больному физиотерапию, тем более, что с определенного возраста и рентгеновское исследование обнаруживает солевые отложения, обызвествления в спинных и поясничных позвонках. До постановки правильного диагноза обычно проходит много времени. Положение осложняется и тем, что стало широко распространенным мнение, будто бы опухоль поджелудочной железы протекает безболезненно или вызывает боль в левом боку. На деле же карцинома тела или хвоста поджелудочной железы сопровождается чрезвычайно сильными болями в поясничной области.
Боли в пояснице могут объясняться и забрюшинными опухолями (диагноз ставится с помощью пневмографии забрюшинного пространства). Главным образом ночные боли в поясничной области могут причиняться опухолью спинного мозга, лептоменингитом, опухолью конского хвоста. Больной не может лежать, но чтобы ослабить боль, он не садится, а скорее встает. При подозрении на названные заболевания (если исключены все другие) необходимо провести тщательное неврологическое обследование и исследование ликвора. Подозревать опухоль поджелудочной железы или неврологические заболевания приходится главным образом в тех случаях, когда боль появляется по ночам.
Если больной обращается к врачу из-за жалоб на боли в пояснице, то прежде всего подозреваются заболевания позвоночника, костей, суставов или спинномозговых нервов, а не брюшных органов.
Однако нельзя забывать о том, что опухоль тела или хвоста поджелудочной железы долгое время вызывает лишь мучительные боли в области поясницы или крестца. У женщин, жалующихся на боли в пояснице, прежде всего следует подозревать гинекологическое заболевание, но и здесь нельзя забывать о возможной злокачественной опухоли.
Моча при этом приобретает цвет от ярко-красного до темно-коричневого. Ярко-красная окраска говорит о том, что источник кровотечения находится в нижних отделах мочевыводящих путей. Моча бурая или темно-коричневая свидетельствует о поражении почек. Надо обратить внимание, есть ли у больного жар, отеки вокруг глаз, боли в животе или пояснице. Отметим, что моча может иметь красный оттенок и после употребления некоторых пищевых продуктов (свеклы, вишни, продуктов с пищевыми красителями), т. е. в норме.
Инородное тело в мочевыводящих путях
Нередко случается у детей, когда ребенок засунет инородное тело в мочеиспускательный канал, в результате чего появляются расстройства мочеиспускания и закупорка уретры. Моча при этом часто содержит примеси крови и гноя, издает неприятный запах.
Квалифицированную помощь может оказать только врач-уролог.
Инфекции мочевыводящих путей
Незначительное выделение крови с мочой бывает при инфекциях мочевыводящих путей. При этом повышается температура, возникают озноб, рвота, боли в пояснице, частые позывы к мочеиспусканию.
Необходимо сделать в поликлинике бактериологический анализ мочи для выяснения вида инфекции и подбора наиболее эффективного антибиотика. В иных случаях сначала дают сульфаниламидные препараты. Следует выдерживать постельный режим, пока моча не нормализуется, то есть пока не исчезнут примеси гноя, придающие моче мутность и резкий неприятный запах.
Больному дают обильное питье, эффективен в этом случае клюквенный морс или чай из толокнянки. Чай из толокнянки готовят так: 1 столовую ложку измельченной травы заливают стаканом кипятка, настаивают 30 мин, остужают и процеживают. Принимают 5 раз в день перед едой по 1 столовой ложке, дети – по 1 десертной ложке. Не надо смущаться, если в начале от этого чая моча может приобретет темный цвет.
При мочекаменной болезни, кроме примеси крови и гноя в моче, у больного наблюдаются острые колики в животе. Начинаются они, как правило, сзади, в области поясницы, затем распространяются по животу и, что характерно, по направлению к мочевому пузырю, наружным половым органам, на переднюю и внутреннюю поверхность бедра.
Почечная колика может сопровождаться тошнотой, рвотой и двигательным беспокойством. Последнее обстоятельство очень важно, поскольку оно помогает отличить боли при почечной колике от болей при аппендиците или остром панкреатите. Во время колик больной крутится в кровати в поисках положения, при котором боль облегчится. Это также очень важное обстоятельство при диагностировании. Так как при острых желудочно-кишечных заболеваниях ребенок предпочитает лежать неподвижно, ибо любое движение только усиливает боль.
Мочеиспускание болезненно, в моче иногда можно обнаружить маленькие камни.
При первом появлении перечисленных симптомов необходимо обратиться в поликлинику. Рекомендуется давать больному большое количество воды в течение суток для уменьшения концентрации осаждаемых кристаллоидов. В качестве питья можно порекомендовать настой петрушки. Готовится он так: 1 чайную ложку мелконарезанных корней и 1 чайную ложку измельченных листьев петрушки (можно сухих) заливают стаканом кипятка. Настаивают, укутав в теплое, 3 часа. Принимают это количество в 3 приема перед едой небольшими глотками. Показан перед едой и березовый сок.
Инфекционно-аллергическое воспаление почек (нефрит) может развиться как осложнение скарлатины, стрептококковой инфекции верхних дыхательных путей или кожи. Заболевание связано с аномальной иммунной реакцией организма против собственных тканей (в этом случае почек). Началу заболевания предшествует инфекция, перенесенная 1–3 недели назад. Появляется лихорадка, отечность лица, особенно вокруг глаз, рвота, общее недомогание, головная боль.
Заболеванию наиболее характерны 3 симптома: отеки лица, скудная моча с примесью крови и высокое кровяное давление. Больной может ощущать и жаловаться на болезненность поясницы с боков или боли в животе. Мочится редко. Моча мутная.
Нужна помощь врача. Для излечения особенно важен правильный уход и диета. Необходимо строго соблюдать постельный режим. В острый период болезни устраивают сахарно-фруктовый день, во время которого больной получает только сахар из расчета 10–12 г на 1 кг веса, но не более 300 г в сутки. Рекомендуется 1/3 сахара давать в чистом виде, вторую треть заменить яблоками, учитывая, что в 300 г яблок содержится в среднем 40 г сахара, и еще 1/3 сухофруктами и вареньем. Количество выпитой жидкости в разгрузочный день в виде воды, компота или свежих фруктовых соков не должно превышать объема мочи, который больной выделил в предыдущий день. По мере восстановления нормального мочевыделения увеличивают и количество выпиваемой жидкости.
Молоко при этом заболевании пить нельзя, так как оно богато белками, их количество в пище следует строго ограничивать. При необходимости сахарно-фруктовый день повторяют через 5–6 дней. Диета между разгрузочными днями включает компоты, фрукты, овощи, сухари, рис, каши, масло, яичный желток. Молоко используют только как добавку к блюдам. К концу первой недели болезни начинают давать молочные продукты (кефир, творог). Отварное мясо и рыбу добавляют к диете со второй недели. Затем постепенно переходят к смешанной пище, бедной белками и солью. В первую неделю болезни белок в пище ограничивают. Следующие 2 недели постепенно увеличивают (детям дают по 3 г на 1 кг веса).
Первые 3 недели пищу готовят без добавления соли. Хлеб дают только белый, так как черный содержит много соли. С четвертой недели можно добавлять в пищу соль. Сначала 2–3 г, затем увеличивают дозу. Если отеки нарастают, необходимо уменьшить потребление воды и соли.
Для стимуляции мочеотделения на область поясницы полезно накладывать согревающие компрессы, грелку, принимать горячие ванны.
источник
В здоровом теле – здоровый дух! О том, что человек здоров и чувствует себя хорошо, в большей мере расскажут его анализы. Кровь в моче – тревожный симптом, который просто обязует обратиться в больницу за консультацией и лечением.
Анализ мочи – один из главных способов диагностики, помогающий определить большинство заболеваний ещё на ранних стадиях. По химическому составу мочи диагностируют:
- Заболевания почек, в том числе и опухоли.
- Болезни предстательной железы, мочевого пузыря.
- Инфекции других внутренних органов.
Основные показатели, на которые обращают внимание при исследовании:
- Цвет. Когда клиническое состояние человека нормальное, моча прозрачная, цвет — от соломенно-желтого до янтарного, в ней отсутствует мутный осадок.
- Плотность. Если она выше 1018 – 1025, тогда можно говорить о повышенном сахаре. А если, напротив, ниже нормы – это почечная недостаточность.
- Белок. Не должен вообще быть в моче. Допустимое количество – 0, 033%. Высокие показатели всегда говорят о воспалительных процессах.
- Эритроциты и лейкоциты. Значительное превышение нормы всегда указывает на наличие инфекций.
Кровь при мочеиспускании у женщин, как и у мужчин, — недопустимое состояние! Это уже серьёзный сигнал, чтобы бить тревогу и мчаться на приём к специалисту. Игнорирование такого знака и откладывание визита к врачу – безответственное отношение к себе, которое приводит к печальным последствиям. Цистит, уретрит, эрозия – только малая часть из них.
Появление крови в моче – очень тревожный симптом, который может говорить о воспалениях разной локации:
- Мочевой пузырь.
- Почки.
- Инфекции половых органов.
Самые распространённые причины попадания крови в мочу – это уретрит и цистит.
Цистит – воспаление мочевого пузыря, которое может быть спровоцировано как переохлаждением и дефицитом витаминов, так и более серьёзными явлениями – камни в почках, нарушенное кровообращение в органах малого таза. Распознать цистит можно по частому и болезненному мочеиспусканию, повышенной температуре тела, болезненных половых актах.
Уретрит – воспаление мочеиспускательного канала. Часто заболевание путают с циститом, что в результате влияет на тактику лечения. Симптомы заболеваний хоть и похожи, однако есть и свои особенности. В частности, боли при мочеиспускании наблюдаются не в конце, как при цистите, а сопровождают весь процесс и могут продолжаться даже после него. Основные признаки: покраснение половых органов, зуд, гнойные выделения из мочеиспускательного канала.
Это ещё далеко не все причины появления крови в моче у женщин. Нарушать кровообращение органов малого таза также могут такие болезни, как скарлатина, брюшной тиф, эндокардит, гемофилия, опухоли.
Цистит – собирательное название заболеваний органов малого таза. В зависимости от причин возникновения выделяют несколько его форм:
- Острый инфекционный цистит – заражение собственной микрофлорой, которая попадает в мочевой пузырь. Это протеи, клебсиелла, энтеробактеры, хламидии, кишечная палочка и другие. Заболевание появляется в результате переохлаждения, инфекций половых органов, механических вмешательств. Симптомы: учащённое мочеиспускание, боль, жжение, редко – недержание мочи.
- Хронический цистит. Симптомы могут быть выражены незначительно. Иногда наблюдается дискомфорт при мочеиспускании, боли внизу живота частые позывы в туалет.
- Рецидивирующий цистит – это повторное возникновение болезни после полного выздоровления. Причина – постоянные воспалительные процессы половых органов, которые возникают на фоне ИППП, при несоблюдении правил личной гигиены, антибиотикотерапии.
Каждую из форм цистита можно распознать по главному признаку – кровь в моче у женщин. Поэтому общий анализ мочи и её посев – основной вид диагностики.
Цистит – заболевание в большей степени женское, нежели мужское. Лечение необходимо начинать сразу при обнаружении первых симптомов, основной из которых – частое и болезненное мочеиспускание. Характерным признаком является кровь в моче у женщин.
Назначать терапию должен опытный специалист после тщательного осмотра и сдачи всех анализов.
Лечение включает в себя курс антибиотиков, восстанавливающие и иммуностимулирующие препараты. Хорошо зарекомендовали себя и народные методы, которые применяют только в комплексе с основным лечением. Это отвары из трав (ромашка, календула, зверобой). Не стоит забывать и о полезных бактериях, которые наполняют микрофлору человека. Ведь их недостаток приводит к появлению патогенных организмов.
Своевременная диагностика и лечение – это залог успешного и быстрого выздоровления. Поэтому, когда появляется кровь в моче у женщин – это повод бить тревогу.
Урологические болезни занимают не самое последнее место среди всяких других человеческих недугов. Основной симптом, указывающий на воспаления в области органов малого таза – гематурия. Другими словами, кровь при мочеиспускании.
У женщин, мужчин и детей признаки урологических болезней могут быть самые разные. К примеру, кровь в моче у мужчин не всегда говорит о воспалении. А в случае с детьми это может быть не инфекция, а простая травма. Однако распознать заболевания именно в этой области можно по таким общим симптомам:
- Частые позывы в туалет.
- Мутный осадок в моче.
- Выделения.
- Покраснение половых органов.
- Боль разного характера (в пояснице, внизу живота, в паху, в надлобковой области).
- Кровь в моче.
У женщин подобные симптомы указывают на такие заболевания, как цистит, уретрит, воспаление почек, эндометриоз. А у мужчин это ещё может быть и воспаление простаты.
В любом случае не обойтись без тщательной диагностики врача. Ни в коем случае не стоит заниматься самолечением. Так болезнь может перейти в хроническую стадию.
Эндометриоз – разрастание тканей. Заболевание это женское. Может поражать как саму матку, так и мочевой пузырь. Во втором случае на стенках пузыря появляются своеобразные «наросты», которые образуются из эндометрия.
Основные признаки заболевания – тяжесть и болевые ощущения внизу живота, частое мочеиспускание, кровь в моче у женщин. Причины недуга могут быть самые разные – гормональный сбой, метаплазия, наследственность.
Самые страшные последствия эндометриоза – бесплодие и онкозаболевания. Поэтому при обнаружении малейших симптомов следует немедленно обратиться к врачу.
Когда появляется кровь в моче у женщин, лечение народными методами и советами подруги неэффективно и недопустимо! Терапию может назначить только специалист после диагностики и выяснения причин недуга.
Почки – важнейший орган человека. Основная их функция – фильтрация и очищение крови от токсинов, а организма – от лишней жидкости. Когда почки работают неправильно, жидкость и токсины начинают накапливаться в организме и отравляют его.
Среди наиболее встречаемых симптомов, которые указывают на воспаление этого органа, следующие:
- Утомляемость, головные боли и тошнота.
- Повышенная температура тела.
- Повышенное давление.
- Рвота.
- Боль в пояснице.
- Болезненное и частое мочеиспускание.
- Моча с кровью у женщин.
Как лечить заболевание почек, подскажет только врач. Не стоит игнорировать даже самые незначительные симптомы. Ведь так заболевание может перейти в хроническую стадию, доставляя ещё больше дискомфорта.
Воспаление почек чаще встречается у женщин, нежели у мужчин, что связано с близким расположением влагалища и уретры. Распространёнными причинами заболевания почек являются половые инфекции, которые проникают в мочеиспускательный канал, а затем и в сами почки.
Главные симптомы заболевания – боли внизу живота, спины, повышенная температура тела и кровь в моче у женщин. Лечение недуга, а точнее, его эффективность, зависит от ранней диагностики. Своевременное обращение к врачу – первый шаг к выздоровлению!
Появление крови в моче для многих является причиной для паники. Однако не всегда всё так страшно. У мужчин такое явление может быть последствием повышенных физических нагрузок или артериального давления. Лучше, конечно, посетить специалиста и убедиться, что со здоровьем нет проблем.
Когда появляется кровь в моче у женщин – картина обстоит совсем по-другому. В первую очередь это всегда говорит о воспалении в организме. Поставить правильный диагноз может только врач.
Гематурия – это не только признак цистита, уретрита. Это может быть симптомом куда более серьёзных болезней, таких как рак почек или рак мочевого пузыря. Нередко такие осложнения являются последствиями самолечения. Часто люди, не желая идти в больницу, подлечиваются самостоятельно дома, чем только доводят болезнь до критичного уровня. И если эндометриоз, цистит, уретрит поддаются лечению, то опухоль, особенно на последних стадиях, почти всегда приводит к смерти пациента.
Беременность – лучший подарок от Бога. Кроме большой радости, она, к сожалению, может преподнести и много неприятных сюрпризов. Во время вынашивания нагрузка на организм женщины возрастает, а иммунитет снижается. Это основная причина, по которой беременные более других категорий людей подвержены заболеваниям. На фоне всех изменений иногда появляется и такой неприятный симптом, как кровь в моче у женщины.
Все причины возникновения, перечисленные выше, к счастью, не всегда применяются к будущим мамам. Появление крови в моче возможно как при серьёзных отклонениях, так и при нормальном вынашивании. Главное – не паниковать. Ведь стресс может куда больше навредить! А своевременное обращение к участковому гинекологу развеет все сомнения.
Часто причиной попадания крови в мочу становится употребление витаминов и специфических медикаментов для беременных. Также могут окрашивать мочу в красноватый цвет некоторые продукты питания.
Чтобы исключить все опасные причины гематурии, следует ещё до беременности пройти обследования у специалистов и сдать все необходимые анализы. Такие серьёзные заболевания, как цистит, пиелонефрит, уретрит, воспаления почек и ИППП лучше пролечить ещё до наступления беременности.
Интерпретация любых результатов анализов в большей мере зависит от правильной их сдачи. Чтобы сдать общий анализ мочи, как говорится, много ума не надо. Главное – придерживаться простых правил:
- Ёмкость для анализа должна быть стерильной. Есть два варианта: либо это будет стеклянная баночка, продезинфицированная кипятком, либо стаканчик, приобретённый в аптеке.
- Собирать мочу для общего анализа необходимо только с утра.
- Перед процедурой всегда нужно провести гигиену половых органов.
- Подмываться надо спереди назад, чтобы избежать попадания инфекций из влагалища или прямой кишки.
- Собирают для анализа среднюю порцию мочи. То есть первую струю жидкости нужно слить в унитаз, а следующую – в предназначенную ёмкость.
- Женщинам во время сбора во влагалище лучше вставить ватный диск или тампон. Особенно в тех случаях, когда есть половые инфекции.
- Анализ необходимо доставить в лабораторию не позднее чем через 1,5 часа после сбора.
Нашу жизнь постоянно сопровождают всяческие инфекции и недуги. Как бы мы ни старались оградить себя и близких от них, иногда всё бывает напрасно. Лучшей профилактикой всех болячек является правильный образ жизни. Прогулки на свежем воздухе, занятия спортом, здоровый сон и питание, включая витамины, – эффективный способ избежать многих проблем со здоровьем.
Когда появляется моча с кровью у женщин, как лечить и как избежать негативных последствий, объяснить может только врач. Не стоит затягивать с визитом!
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
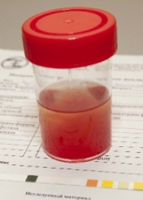
Кровь в моче на профессиональном языке называется гематурией. Если в моче присутствует кровь, окраска ее меняется благодаря наличию в крови красных кровяных телец.
В зависимости от количества крови, гематурия различается на макрогематурию и микрогематурию. В первом случае крови столько, что ее можно заметить невооруженным глазом. Во втором же случае количество крови мизерно и обнаруживается она только во время лабораторного исследования или с помощью специальных одноразовых тестов – полосок.
По симптоматике гематурия может быть болезненной или безболезненной. А по происхождению гломерулярной или постгломерулярной.
В любом случае присутствие крови в пробе мочи не является нормой.
Любое количество крови в моче может указывать на очень серьезные заболевания. Поэтому, даже если обнаружены микроскопические примеси крови, необходимо полное обследование организма. Причем чем старше человек, тем вероятнее наличие тяжелых заболеваний.
Кровь может проникнуть в мочу из органов, находящихся на пути мочи, то есть из почек, мочеточников, мочевого пузыря или уретры. Существует больше полутора сотен различных причин этого явления.
Наиболее частые причины гематурии:
- Инфекционные заболевания,
- Новообразования,
- Травмы,
- Конгломераты.
Менее распространенные причины крови в моче:
1. Врожденные аномалии: кисты или поликистоз почек.
2. Заболевания, при которых ухудшается сворачиваемость крови: лейкемия, гемофилия, анемия серповидно-клеточной формы, а также прием препаратов, ухудшающих сворачиваемость крови.
3. Заболевания сосудов: тромбоз вены почек, наличие сгустка крови в почечных сосудах.
4. Другие болезни почек:
- Пиелонефрит. При этом заболевании пациент может не испытывать боль, но это редкость. Обычно первыми признаками пиелонефрита является озноб, боль в нижней части спины,
- Гломерулонефрит. При гломерулонефрите выделяется микроскопическое количество крови, которое можно обнаружить только в лабораторных условиях. Заболевание может проходить совершенно без каких-либо признаков, могут наблюдаться симптомы почечной недостаточности,
- Папиллярный некроз. Это заболевание характерно для пациентов с сахарным диабетом, с нарушением оксигенации. Заболевание поддается лечению.
Это в первую очередь туберкулез почек или мочевого пузыря, а также гнойные процессы, спровоцированные гноеродными микроорганизмами, цистит, уретрит.
Кровь в моче после травмы может наблюдаться при разрыве почки. Травма может быть как тупой, так и проникающей.
Травмироваться может и мочевой пузырь. Например, при длительном беге с пустым мочевым пузырем его стенки могут натирать друг друга. После подобной пробежки в моче вполне может быть незначительное наличие крови.
Такой больной должен немедленно обследоваться. Уже при его осмотре и опросе врач может заподозрить источник выделения крови. В том случае, если ушиб живота или тазовой области был очень силен, а также, если мочеиспускания после травмы не было ни разу, врач может подозревать разрыв органов мочевыведения.
Если промежность была повреждена в позе «сидя на лошади», существует вероятность травмы луковицы уретры.
Если болит над лобком, а также боль разливается по всему животу, если пациента тошнит, можно заподозрить разрыв мочевого пузыря.
Если болит верхняя часть живота, существует вероятность тяжелой травмы почек.
Убедиться в наличии или отсутствии камней в мочевыводящих путях можно с помощью экскреторной урографии.
Если кроме сгустков крови никаких других симптомов не ощущается, не было никаких травм и пациенту уже исполнилось сорок лет, вполне вероятно наличие раковой опухоли мочевого пузыря.
В мочевом пузыре может развиваться рак трех видов: самым распространенным является переходно-клеточный, который развивается из клеток переходного эпителия слизистой оболочки. Чуть реже встречается плоскоклеточная карцинома или аденокарцинома. Наиболее частой причиной заболевания является хроническое присутствие в организме шистосомы – паразитического червя. Очень редко в органах мочевыведения развивается аденокарцинома.
Рак мочевого пузыря лечится оперативно и в большинстве случаев не затрагивает глубокие слои. Если же опухоль распространяется на все слои или дает метастазы, назначается удаление мочевого пузыря либо облучение. Иногда при раке мочевого пузыря с метастазами эффективной бывает и химиотерапия.
При раке уретры кровь наблюдается не только в анализе мочи, но ее можно обнаружить и в промежутке между мочеиспусканиями во внешнем конце уретры.
Если же сгустки крови имеют форму червей, это в большой степени вероятности указывает на рак почки.
Не только злокачественные новообразования приводят к появлению крови в анализе мочи. Доброкачественные опухоли также могут быть его причиной. Однако они очень редки в органах мочевыведения. Чаще всего это кисты почек.
Ангиомиолипома – это доброкачественное новообразование, чаще обнаруживаемое у женщин в период беременности. Ее объемы могут быть очень велики, и в таком случае она может проявляться наличием крови в моче. Вся ткань ангиомиолипомы пронизана кровеносными сосудами и жировыми клетками. Сосуды нередко самопроизвольно лопаются, и кровь попадает в мочу. Такой вид опухоли лечится только с помощью операции. Она удаляется без повреждения здоровых тканей.
Чаще всего причиной появления крови в моче у женщин являются воспалительные процессы в системе мочевыведения. При таких процессах изменяется кровообращение, инфекция приводит к тому, что красные кровяные тельца проникают в ткани организма.
Очень часто наличие гематурии объясняется циститом. Во время мочевыведения женщина испытывает острые боли, рези или жжение. Анатомическое сложение органов малого таза у женщин таково, что создаются благоприятные условия для инфицирования мочевыделительных органов. Благодаря короткой уретре инфекции легко попасть в мочевой пузырь.
Если гематурия наблюдается во время менструации, это указывает на наличие эндометриоза мочевого пузыря.
У беременных женщин нередко в моче можно обнаружить кровь. Но до сих пор еще ни один врач не может толком объяснить, в чем причина этого явления. Одно из объяснений говорит, что во время развития плода матка увеличивается в размерах, пережимает близлежащие органы мочевыделения и вызывает микроскопические травмы. Они абсолютно безвредны для здоровья как мамы, так и плода. Однако если во время беременности в моче обнаружили кровь, нужно обязательно как можно быстрее посетить врача.
Причинами появления в моче крови у женщин могут быть как заболевания, свойственные обоим полам, например, мочекаменная болезнь, киста, пиелонефрит, мелкоклеточная анемия, рак почки, так и вполне физиологичные причины. Например, во время сбора анализа мочи в нее попала менструальная кровь.
Иногда при приеме гормональных противозачаточных таблеток в моче обнаруживается некоторое количество крови. Связано это с тем, что гормоны, находящиеся в таблетках, нарушают состояние стенок сосудов в органах мочевыделения. Ухудшается трофика тканей, развиваются воспаления, которые иногда невозможно обнаружить визуально.
При аденоме простаты или доброкачественной гиперплазии существует невысокая вероятность появления в моче крови. Но чаще это бывает при сочетании аденомы и цистита в острой форме.
Диагностируют заболевание с помощью определения уровня оттока мочи и количества остаточной мочи в пузыре. Лечение осуществляется оперативно.
Очень часто у мужчин кровь в пробе мочи обнаруживается после тяжелых физических нагрузок. Увеличивается кровяное давление, активизируется движение крови в почках и под действием некоторых веществ, остающихся в организме при тяжелых нагрузках, небольшое количество крови попадает в мочу. Хороший отдых — и никаких тревожащих явлений больше не будет.
Рак простаты
Около 20% пациентов, пришедших в поликлинику с явными признаками наличия в моче крови, оказываются больными именно этим заболеванием. Если же количество крови так мало, что обнаруживается только случайно во время анализа, вероятность рака простаты составляет 5%. Это заболевание обнаруживается с помощью биопсии, осуществляемой под контролем ультразвука. Методика терапии выбирается в зависимости от степени заболевания. Иногда назначается удаление простаты и последующее облучение. Если же заболевание на терминальной стадии развития, присоединяют и гормональное лечение.
Воспаление простаты – простатит. Наличие крови в моче – это не самый распространенный симптом данного заболевания. Однако в ряде случаев они связаны.
Другие причины:
- Наследственная предрасположенность к заболеваниям почек,
- Инфекционное заболевание,
- Неграмотный уход за органами воспроизводства после рождения,
- Травма уретры, нанесенная самим ребенком во время игры.
Кровеносные сосуды малыша более тонкие и хрупкие, чем у взрослого человека. Поэтому некоторые заболевания могут способствовать проникновению крови в мочу. Это может быть геморрагический диатез или другое заболевание. Иногда кровь может попасть в мочу при лечении некоторыми сильными препаратами.
Чаще всего причиной крови в моче ребенка являются воспалительные процессы в почках или мочевом пузыре. Более предрасположены к подобным заболеваниям девочки, так как уретра у них короче и путь для инфекции меньше. При воспалениях ребенок обязательно будет жаловаться на боль, часто мочиться, плакать во время мочеиспускания.
Иногда родители впадают в панику при виде изменившегося цвета мочи ребенка. Но иногда красный цвет не означает присутствие крови. Он может появиться при употреблении некоторых продуктов. Если же ребенок не употреблял в пищу ничего ярко красного цвета, следует обязательно и безотлагательно посетить врача.
Кровь может обнаружиться во время беременности на любых сроках вынашивания. При этом подобный симптом всегда очень нервирует и саму женщину, и ее врачей. Хотя в подавляющем числе случаев явление это является беспричинным (идиопатическим) и не вызывает никаких неприятностей, женщине требуется обязательно тщательно обследоваться.
Врачи полагают, что наличие в моче крови во время беременности можно связать с изменением гормонального фона, а также сдавливанием маткой органов мочевыделения.
Обычно тут же после появления ребенка на свет все тревожащие симптомы пропадают и только иногда гематурия не проходит. Но в таком случае она является симптомом заболевания мочевого пузыря, уретры или почек.
Если у пожилого человека гематурия сочетается с болями в области подвздошных костей, это может указывать на эмболию почечных артерий. У такого больного важно выявить заболевания сосудов и сердца, а также узнать: не принимает ли он лекарства от таких болезней.
Если кровь в моче сочетается с болью и появляется после совокуплений, у пациентки, вероятно, посткоитальный цистит. Развивается он на фоне воспаления, вызванного патогенной микрофлорой, проникающей в органы мочевыведения во время совокупления. Далее микроорганизмы поднимаются вверх до мочевого пузыря.
Строение органов мочевыведения у женщин способствует развитию посткоитального цистита. Когда уретра находится таким образом, что во время совокупления в нее проникают семенная жидкость и влагалищная слизь, вероятно инфицирование мочеполовой системы и развитие в уретре и мочевом пузыре воспаления. Очень важна поза, в которой осуществляется совокупление. Так как влагалище, уретра и заднепроходное отверстие находятся в непосредственной близости друг от друга, вероятность инфицирования увеличивается.
Признаки посткоитального цистита могут обнаружить себя как с первых сексуальных опытов, так и в более позднем возрасте.
Диагностика осуществляется урологом на основе осмотра и лабораторных исследований.
Лечение заболевания медикаментозное, в некоторых случаях при его неэффективности, назначают операцию.
Для предупреждения развития посткоитального цистита следует соблюдать требования гигиены, применять барьерные контрацептивы, а также избегать проникновения спермы и влагалищного секрета в уретру.
Нередко на цвет мочи влияет пища. Так, поедание красной свеклы придает моче интенсивный красноватый оттенок. Некоторые красители, добавляемые в пищу, также приводят к окрашиванию мочи.
Ряд лекарств могут изменять цвет мочи. Например, при лечении от туберкулеза рифампицином моча может стать оранжевого цвета, некоторые пациенты полагают, что это от присутствия крови.
Существует три метода обнаружения крови в моче:
- Органолептический (на глазок),
- С помощью экспресс-теста,
- С помощью микроскопа.
Два первых метода являются достаточно приблизительными. Так, при рассматривании мочи любой красный краситель можно принять за кровь. А тест может дать ложноположительный результат при наличии гемоглобина в моче.
Механизм действия тест-полосок на кровь в моче основан на реакции с гемоглобином красных кровяных телец. Тесты обладают очень высокой чувствительностью. Однако их результаты следует перепроверять с помощью лабораторных анализов.
Такие тесты чаще дают ложноположительные результаты, чем ложноотрицательные.
Для этого существует масса диагностических методов:
- Опрос пациента,
- Осмотр его,
- Анализ мочи общий,
- Бактериальный анализ мочи,
- Цитология мочи,
- Урография внутривенная,
- Цистоскопия,
- Компьютерная томография,
- Ультразвук.
В большом количестве случаев достаточно бывает только осмотра и опроса больного. Так, по тому, на каком этапе мочеиспускания появляется кровь, уже можно заподозрить причину нарушения.
Если кровь обнаруживается в первой порции мочи, значит, поражен мочеиспускательный канал.
Если кровь появляется в последних порциях мочи и сочетается с болью, это указывает на камни в мочевом пузыре, на цистит. При мочекаменной болезни кровь выделяется, если стенки пузыря сжимаются вокруг камня во время выделения мочи.
Иногда все порции мочи содержат кровь. И в таком случае сложнее установить источник крови.
Если наличие крови в моче сочетается с болями в нижней части спины или живота, существует вероятность инфекционного воспаления, новообразования или камней в почках. Цистит нередко протекает с достаточно обильными кровотечениями. При этом заболевании во время выделения мочи больной страдает от жжения или резей.
Наличие крови в виде сгустков у больных среднего возраста с большой степенью вероятности указывает на наличие злокачественной опухоли мочевого пузыря. У представителей сильного пола сложности с выделением мочи, например, вялая струя, торможение мочевыведения и долгое мочеиспускание говорит о нарушении функции простаты.
В ходе обследования женщинам обязательно следует пройти консультацию гинеколога, а мужчинам ректальное обследование. Иногда это дает возможность сразу выявить новообразование.
Для того чтобы уточнить наличие крови в моче и причины его, нужно сдать анализ, в том числе и на бактериальную флору.
Если пациент уже перенес раковое заболевание, ему назначат цитологию, показывающую состав клеток, присутствующих в моче.
Этот осмотр обязателен при наличии крови в моче, даже при самом ее малом количестве. Обычно для осмотра верхнего отдела мочевыделительной системы применяют ультразвук или урографию. Для проведения урографии внутривенно вливается контрастное вещество на основе йода. Аппарат фиксирует движение контрастного вещества по мочевыделительной системе. В результате врач получает несколько рентгеновских снимков с изображением разных частей мочевыделительной системы. Это самый широко используемый способ диагностики состояния органов выделения, который помогает обнаружить камни и новообразования в верхних частях системы мочевыведения.
Вместо урографии иногда используют УЗИ вместе с обзорной рентгенограммой. Большое удобство ультразвука в том, что этот вид обследования совершенно безвреден.
Если причиной крови в моче являются маленькие опухоли паренхимы почек, то ультразвук их обнаружит скорее, чем урография. А вот если новообразование появилось в дренажной системе почек, более эффективной является урография. Польза от любой из этих мер напрямую зависит от квалификации врача. Но в любом случае урография и УЗИ являются дополняющими друг друга методами. Иногда назначаются оба обследования.
Если эти обследования указывают на наличие новообразования, в качестве дополнительного метода выбирается компьютерная томография. Как первый метод обследования КТ при подобных симптомах никогда не используется.
Но, ни УЗИ, ни урография не обнаружат новообразование в мочевом пузыре. Для этого используется цистоскопия. При гематурии обязательно назначается это обследование.
Обычно назначают в таких случаях ультразвуковое обследование органов мочевыведения, общий анализ крови и мочи, уровень сахара в крови, уровень креатинина в крови.
Так как для постановки диагноза важно понимать, из какой части мочевыделительной системы проникает кровь, врач подробно опросит пациента и осмотрит его.
После определения причины будет назначено соответствующее лечение:
- При травмах — это медикаментозная терапия и, часто, хирургия,
- При новообразовании в почках назначается операция,
- При аутоиммунном недуге или инфекции используется лекарственная терапия,
- При мочекаменной болезни используется дробление ультразвуком или операция,
- При недугах мочевого пузыря, таких как новообразование или полип, используется хирургическое лечение,
- При инфицировании мочевого пузыря назначается антибиотикотерапия,
- При инфицировании уретры назначается антибиотикотерапия,
- При заболеваниях предстательной железы также назначается терапия с использованием антибиотиков, а в дальнейшем обычно прибегают к хирургическому лечению.
Автор: Пашков М.К. Координатор проекта по контенту.
источник