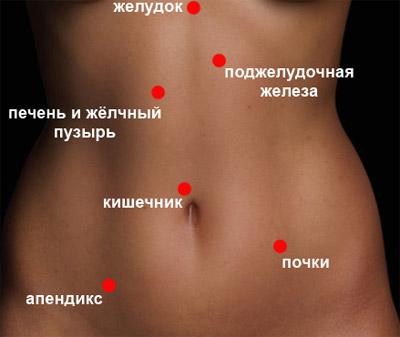
Боли в животе снизу справа — одни из наиболее распространенных причин визитов пациентов в отделение неотложной помощи. Нижняя правая область живота расположена ниже воображаемой горизонтальной линии, проведенной под нижними правым подреберьем и справа от воображаемой вертикальной линии, проходящей вдоль пупка.
|
Боль в этой области, как правило, острая и может быть спонтанной или хронической, а также тупой или острой, локализованной или диффузной, отдавать в спину. Перейти к таблице причин
В правой нижней брюшной области много структур, в которых она может возникнуть. Эти внутренние структуры включают часть толстой кишки (называемой слепой кишкой), аппендикс и восходящие кишки, части тонкой кишки, правого яичника и маточной трубы, а также правый мочеточник. Причиной того, что болит бок внизу, в правой части живота или сзади могут стать любые аномалии или нарушения одной или нескольких этих структур.
Наиболее распространенной причиной, почему болит бок справа, внизу живота является аппендицит, или воспаление червеобразного отростка. Это происходит примерно у 10% людей и наиболее часто возникает в 10-30 лет, хотя это может произойти в любом возрасте.
Причиной аппендицита может быть инфекция или блокада, что приводит к воспалению и отеку. Симптомы обычно начинаются как ноющая боль вокруг пупка или в середине верхней части живота, а затем переходит к нижней правой его части. Эта боль обостряется после нескольких часов.
Сопутствующие симптомы аппендицита включают:
- субфебрильную температуру,
- тошноту,
- рвоту,
- потерю аппетита,
- запор
- или диарею.
Если вы испытываете такие симптомы, немедленно обратитесь к врачу.
Боли, связанные с овуляцией может произойти либо в правой, либо в левой стороне нижней части живота. Как правило, при этом медицинское вмешательство не требуется. Тем не менее, иногда из-за той же локализации ее путают с симптомами аппендицита.
Боль при овуляции возникает примерно за 2 недели до следующей менструации, когда яйцеклетка выходит из яичника. Она может иметь ноющий характер, проявляться как судорога, быть резкой и внезапной. Обычно оно не тяжелая, но может сопровождаться кровянистыми выделениями или кровотечениями из влагалища. Освобождаются от нее обезболивающими и отдыхом, но если боль идет с повышением температуры и тошнотой, инфекцией, то это должно рассматриваться, как аппендицит.
Внутри почки могут образовываться небольшие кристаллические отложения, особенно когда моча становится слишком концентрированной. Камни из почки в мочевой пузырь могут проходить через любую часть мочевыводящих путей. Это очень болезненный процесс, хотя и не приводит к необратимым повреждениям.
Симптомы включают сильную боль под правыми ребрами, в том числе сбоку и сзади, которая может распространиться по нижней правой части живота и в паху. Она может идти волнами и колебаться по своей силе.
Сопутствующие симптомы включают: боль при мочеиспускании, розоватый, красноватый или коричневатый цвет мочи, которая может быть мутной и дурно пахнущей, тошнота, рвота, лихорадка с ознобом, и частое мочеиспускание.
Иногда все проходит, если пить много воды и принимать обезболивающие. Однако, если состояние тяжелое, стоит проконсультироваться с врачом на предмет возможного удаления камня.
Инфекция в мочевом пузыре или в мочевыводящих путях может распространиться на почки, вызывая воспаление и боль. Она характеризуется болью внизу живота, в спине, в боку или в паху. Возникает стойкое желание сходить в туалет по малому и это мочеиспускание может быть болезненным. Моча выходит с гноем или кровью. При этом часто наблюдается повышение температуры.
Если не лечить инфекцию в почках, это может привести к ее широкому распространению или повреждению органов. Таким образом, чтобы предотвратить осложнения требуется лечение антибиотиками, поэтому следует обратиться за консультацией к доктору.
Иногда на поверхности яичника появляются кисты — мешочки заполненные жидкостью, которые могут разрастись и стать причиной дискомфорта. Хотя они, как правило, безвредны и могут пройти сами собой, но могут и разрастись, причиняя боль внизу живота. Это тупая, ноющая боль в области таза, которая является стойкой или периодической и может отдавать в нижнюю часть спины и бедра. Тазовые боли могут возникнуть практически в самом начале или в конце менструации. Менструальный период может быть нерегулярным. Боли внизу живота, тошнота, рвота и давления на мочевой пузырь или прямую кишку могут быть также связаны с его тяжестью или полнотой.
Хотя большинство кист яичников проходит само, к врачу стоит обратиться, если внезапно появилась тяжесть в нижней части живота или боль в области таза, которые сопровождаются повышением температуры или рвотой.
Другой распространенной причиной боли в правой нижней части животе (или слева) является запор. Это происходит, когда вы не в состоянии регулярно легко ходить по большому, а вместо этого претерпеваете жесткий стул реже чем 3 раза в неделю. Напряжение, вздутие живота, и давление в прямой кишке сопровождается болью. Она обычно исчезает с дефекацией и не сопровождается дополнительными симптомами. Для освобождения от этого недуга нужно изменить диету и принимать смягчающие стул средства или слабительные.
Когда оплодотворенная яйцеклетка имплантируется вне матки, это приводит к внематочной беременности. Оплодотворенная яйцеклетка может оказаться в правом яичнике, маточной трубе или в брюшной полости и вызывать при этом сильную боль. Если это происходит на правой стороне, то может быть ошибочно принято за аппендицит. Тем не менее, определить действительную причину не сложно, потому что процесс, как правило, связан с задержкой месячных, симптомами ранней беременности и вагинальным кровотечением.
При этом требуется немедленная медицинская консультация, потому что маточные трубы могут разорваться и вызвать сильное кровотечение, которое опасно для жизни.
- Температура,
- тошнота, рвота,
- потеря аппетита,
- запор
- или диарея.
- Облегчить симптомы, поспособствовать прохождению стула;
- Использовать слабительные, изменить диету.
- Прием обезболивающих,
- отдых
- Боль при мочеиспускании,
- розовый, красный или коричневый цвет мочи, которая может быть мутной и дурно пахнущей,
- тошнота,
- рвота,
- температура с ознобом
- и частое мочеиспускание.
- Легкая — ничего или анальгетики;
- Тяжелая — хирургия.
- Стойкие позывы к мочеиспусканию,
- болезненное мочеиспускание,
- гной или кровь в моче,
- температура.
- Нерегулярные месячные,
- тяжесть,
- кровянистые выделения,
- тошнота,
- рвота,
- давление.
- Умеренная боль — ничего, или анальгетики;
- Тяжелая — возможно, хирургия.
- Задержка месячных,
- признаки беременности,
- кровотечение из влагалища.
- Рак толстой кишки — встречается у пожилых пациентов и проявляется в виде запоров или изменений в кишечнике, хронических болей в животе, а также заметой потери веса.
- Воспалительные заболевания тазовых органов — это инфекция в женских репродуктивных органах, вызванные передающимися половым путем бактериями.
Боль в животе сопровождается:
- выделениями из влагалища, которые имеют неприятный запах,
- нарушением менструации,
- повышенной температурой тела,
- болями внизу спины и во время секса.
источник
В медицинских кругах кровь в моче сверх физиологической нормы называют гематурией. Она не является самостоятельной болезнью. Это признак другого патологического заболевания. Термин походит от латинского слова haematuria. В переводе с древнегреческого языка означает кровь и моча.
В зависимости от формы заболевания различают два ее вида:
- Макрогематурия (макроскопическая). Кровь видна невооруженным взглядом. Цвет урины может варьироваться от розового до ярко-красного. Возможны появления сгустков крови, примесь, гной.
- Микрогематурия (микроскопическая). В моче незначительный процент кровяных телец. Ее цвет радикально не меняется. Изменение обнаруживается только при лабораторных исследованиях или с помощью специальных тестов.
По факторам возникновения гематурию разделяют на:
- Постренальную – то есть сопряженную с заболеваниями почек и их травмами.
- Экстраренальную – обусловленную другими заболеваниями.
Помните! При обнаружении даже малейших признаков выделений мочи с кровью нужно немедленно обратиться за квалифицированной помощью к врачу для проведения тщательного анализа и обследования. Такая патология может быть летальной для человеческой жизни!
Боль в мочевом пузыре, канале может возникать как после процесса, так и непосредственно во время мочеиспускания. Может быть жгучей и незатухающей. Она дает повод и информацию для проведения анализа и установления дифференцированного диагноза. Он необходим, так как причины возникновения боли могут быть разнообразными. Существует список, в котором насчитывается до 200 факторов такого проявления, как кровь в моче. Чаще всего это инфекции, камни, злокачественные опухоли и травмы. Приведем примеры некоторых.
- О пиелонефрите (воспалительном недомогании почек), нефроптозе (опущение почек) и произошедшей травме сигнализируют болезненные импульсы в пояснице, в боку или под лопаткой.
- При значительной потере крови об интенсивном, можно сказать, тотальном выделении крови с мочой скажут общая слабость, тошнота, головокружение, бледный цвет лица и постоянная жажда.
- Об основных признаках мочекаменной заболеваемости можно узнать через большое выделение плотных образований (конкрементов), зуд, песок и сгустки крови с мочой.
- Если выделения в виде продолговатых сгустков розового, желтоватого и зеленого оттенков, то они указывают на больную печень, реже — желчного пузыря. Билирубин определит гемолиз эритроцитов.
- Затруднительное мочеиспускание сигналит о значительном кровотечении с процессом выделения большого сгустка крови. Также возможен выход с мочой крупного камня, который перекрывает вход в мочеиспускательный канал.
- Значительные комки крови с мочой говорят о вероятности рака, что потребует операции.
- При воспалении мочевика (цистите) наблюдается зуд, рези, реже гной. Мочеиспускание сопровождается жжением.
Симптомы вдобавок:
Если кровь в урине не сопровождается другими явлениями и признаками, то это плохой знак. Хуже чего может быть только злокачественная опухоль. Дополнительные симптомы:
- снижение физической активности;
- общая слабость, тошнота;
- бледность кожи;
- температура;
- зуд, жжение, рези;
- частые позывы.
Рассмотрим основные заболевания, при которых выделяется кровь с мочой.
Проявление гематурии возникает как у женщин, так и у мужчин. Возможны выделения крови с мочой у новорожденного по причине врожденной патологии. При воспалении в почках необходимо сдавать как анализ крови, так и анализ мочи. Симптомы этого заболевания проявляются поздно. Изменение в худшую сторону работы одной почки приводит в активную фазу работоспособности вторую. Она работает на износ, за двоих. И диагностировать патологию при этом тяжело. Лечение носит длительный характер. В запущенном виде единственным способом избавления от проблем являются операции.
Симптомы:
- нарушение функционирования мочеиспускательного канала;
- выделение урины более частое, либо отток мочи вовсе нарушается;
- болезненное мочеиспускание, зуд, гной;
- сильные боли в спине, пояснице, с неопределенным местом локации;
- отечность лица;
- снижение аппетита;
- температура.
Биохимический анализ определяет степень поражения почек при пиелонефрите. Наличие крови в моче – первый признак. Необходимо знать, как меняется цвет урины при пиелонефрите. Темная кровь с мочой свидетельствует о повышенном уровне эритроцитов и наличии гнойного содержимого. При лабораторных анализах изучают также уровень лейкоцитов и цилиндров. Билирубин указывает на воспалительный процесс. Появление ацетона позволяет определить степень заболеваемости. Присутствие белка, нитритов – явный признак бактериальной инфекции почек.
Частыми случаями являются почечные колики. Идет болевой синдром либо в левом, либо в правом боку. Он возникает внезапно. Колики в области почек свидетельствуют о наличии мочекаменной болезни. Это, в свою очередь приводит к повреждению лоханки, растяжению стенок почек. Сдавать анализ мочи при пиелонефрите нужно обязательно. Только так можно выявить истинный источник заболевания и вовремя его устранить. Многие пациенты, сдав анализ, пытаются провести расшифровку исследования самостоятельно. Высчитывают количество и уровень показателей. Правильно это сделать и назначить нужное лечение может только высококвалифицированный специалист!
Помните! Патологию почек необходимо лечить вовремя. Она требует экстренной госпитализации, интенсивной терапии, а иногда и операции.
Частая причина гематурии у мужчин – гиперплазия предстательной железы. Ранее такие болезни носили название аденома простаты. В процессе этого заболевания образуются небольшие узелки, сдавливающие мочеиспускательный канал при росте. Изменение приводит к нарушению свободного освобождения мочевого канала. Кровь в моче при простатите выходит в измененном виде. Она бывает молочного, белого, бесцветного, или желтого оттенка, как у здорового организма. Но у больного она чаще всего мутного цвета. Аденома придает щелочность моче, у здоровых людей она кислая. Билирубин указывает на воспалительный процесс. Требуется срочное лечение.
Зачастую на ранних стадиях не получается диагностировать этот источник гематурии. А это, в свою очередь, ведет к осложнениям, опухолям и раку, которые в 80% случаев требуют операции.
Симптомы, как определяющий фактор, чтобы сдавать анализ:
- мочеиспускание происходит учащенно, имеет прерывистый характер, при этом человек испытывает сильную боль;
- снижение полового влечения, спад потенции, и, как результат, отсутствие секса;
- боль мочеиспускательного канала и промежности, рези, зуд.
- кровь с мочой может выделяться непроизвольно по каплям;
- боли в области поясницы;
- сухость во рту и жажда;
- запоры.
С такими симптомами необходимо срочно обращаться к урологу. Он назначит лечение. Если поход к доктору отложить, то уже за неделю мужчине порекомендуют это сделать окружающие. Причиной станет запах от самопроизвольно выделяющейся крови с мочой. Возможно, жена посоветует это сделать из-за отсутствия секса.
При лабораторном исследовании в таких случаях основополагающими факторами становятся плотность крови с мочой, цветность и реакция уретры, а также количество белка, лейкоцитов, билирубин, уровень ацетона, локальность лейкоцитов. Все вместе дает ясную картину самого заболевания. За неделю до сдачи анализов нельзя употреблять алкоголь, принимать уросептики и антибиотики. Необходимо придерживаться здорового режима питания.
Также гематурия может развиться по следующим причинам:
- Во время сильных физических нагрузок. В таких случаях в почках не успевают перерабатываться метаболиты – углеводы, липиды, белки, нуклеиновые кислоты. Причина – повышенное и длительное давление на органы.
- Анемия. Заболевания крови приводят к изменениям функций мочеиспускательного канала. В урине присутствует кровь, белковые тельца, билирубин в высоком процентном соотношении.
- Опухоль предстательной железы. Гематурия наблюдается после операции по удалению рака.
- Синдром Геппеля-Ландау. Это наследственные болезни, при которых образования растут на таких органах, как позвоночник, яички, на почках.
- Камни в почках, мочевом пузыре, травмы.
- Недостаток определенных ферментов в организме и частое употребление животной пищи.
- При употреблении некоторых лекарственных препаратов.
Важно! Лечение не всегда может быть назначено правильно. Поэтому неоднократный анализ происхождения болезни и добавочные исследования просто необходимы! Аденома может стать ложным диагнозом, а основной причиной – опухоль почек, мочеиспускательного канала или мочевого пузыря.
Женская гематурия часто возникает в период менструаций. Анемия – малокровие является причиной этого. В случаях потери крови свыше 80 грамм говорится о значительном малокровии, что может быть чрезвычайно опасно для здоровья. Также может развиться железодефицитная анемия. Она провоцирует выделение месячных со значительными по размеру сгустками. Они пропадают после лечения болезни. Поставить диагноз и назначить терапию при этом может только квалифицированный врач. Поэтому анемия – не повод начинать самостоятельно глотать таблетки с высокой концентрацией железа.
Иногда кровяные сгустки выходят через неделю у только родившей женщины. Почему появляются, и что это может быть? Такие признаки могут проявиться после операции кесаревого сечения. Возможно, причина в плохом сокращении матки. Не редкость послеродовая анемия, которая приводит к изменениям функций мочеполовой системы.
Более опасный симптом – кровь в моче при беременности. Он дает сигнал о протекании воспалительных процессов, развивающейся инфекции. Реже причинами становятся анемия и возникновение опухолей. Но цвет мочи у беременных еще не факт болезни. Оттенок урины может измениться после употребления в пищу красящих продуктов питания – апельсины, свекла, морковь и другие. Часто у будущих мамочек развиваются воспаления мочеиспускательного канала, так как организм в этот период подвержен разного рода инфекциям и очень восприимчив. Иногда возникает жжение, зуд. При таких факторах необходимо сдавать анализы, дабы не навредить развивающемуся плоду. Результаты лабораторных исследований установят уровень наличия лейкоцитов, эритроцитов, микробов и других возбудителей инфекции. Билирубин – желчный пигмент, укажет на то, как работает печень и желчный пузырь. Иногда кровь с мочой выделяется по менее серьезной причине – давление растущей матки на мочевик.
Поставить диагноз и назначить терапию при этом может только квалифицированный врач.
Поэтому анемия – не повод начинать самостоятельно глотать таблетки с высокой концентрацией железа.
Также у женщин гематурия может развиться по следующим причинам:
- Заболевания мочеполовой системы.
- Цистит, как особый вид протекания инфекционных изменений в почках.
- Пиелонефрит в острой и хронической формах.
- Прием оральных контрацептивов, при котором снижается тонус сосудов малого таза.
- Новообразования как доброкачественные, так и злокачественные.
- Травмы. Разрывы тканей, их повреждение приводит к появлению крови с мочой.
- Анемия, гемофилия и другие болезни, связанные со свертываемостью крови в организме.
- Билирубин как показатель сбоев в работе печени.
- Хирургическое вмешательство – операции.
Внимание! В любом случае при малейшем изменении цвета урины каждая женщина обязана обратиться за консультацией в медицинское заведение.
Анализ мочи дает общее представление о здоровье организма ребенка. Сдавать анализы детям необходимо регулярно. Это уменьшает риск развития хронических заболеваний мочеиспускательного канала, предотвращает пиелонефрит и другие болезни. Если не проводить лабораторные исследования вовремя, может возникнуть необходимость проведения операции в столь раннем возрасте. Кровяные следы и гной на нижнем белье ребенка обязаны насторожить каждого родителя. Также не должны остаться без внимания жалобы на зуд. Кровь в моче у ребенка – первый признак патологии в организме. На что обратить внимание?
- Запах аммиака в детской урине сигнализирует о цистите. Особенно часто встречается у девочки. Под воздействием бактерий моча разлагается и пахнет гнилыми яблоками.
- При обезвоживании организма, росте сахара снижается плотность мочи.
- Об инфекциях мочеиспускательного канала свидетельствует белок. Обнаружение лейкоцитов также говорит о такой болезни.
- Билирубин указывает на заболевание печени.
- Анемия также является одним из главных факторов появления гематурии.
Нормальный цвет мочи у новорожденного – бесцветный или светло-соломенный. Если он меняется, то это тревожный сигнал о протекании болезни, какой необходимо квалифицированное лечение. Сложность для родителей состоит в том, что грудничек не может сказать о том, что у него болит. Поэтому мамы и папы должны быть внимательными к фактам изменений цвета урины новорожденного, чтобы не запустить процесс, потребующий операции.
Симптоматика гематурии у детей:
- боли в боку, животе;
- температура и лихорадка;
- болевые расстройства процесса мочеиспускания;
- отечность;
- розовый, красный, коричневатый цвет урины.
В таких случаях нужно также собрать семейный анамнез. Это даст возможность определить возможную генетическую предрасположенность к нефритам, болезням почек и другим видам заболеваний, передающимся по наследству.
Важно! При возникновении хотя бы одного фактора из перечня симптомов необходимо срочное обращение в медицинское учреждение к педиатру. Проведение лабораторных исследований даст возможность назначить правильное лечение, и предупредить развитие хронических заболеваний с раннего возраста!
Как уже говорилось, кровь в моче – не болезнь. Это фактор, указывающий на патологические изменения в человеческом организме. Тяжелые заболевания представляют значительную угрозу в лучшем случае для здоровья, в худшем – для жизни. Поэтому лечение необходимо начинать с установления причин и терапии основного заболевания. При этом помнить, что изолированная (бессимптомная) гематурия не требует врачебного вмешательства.
Общие правила терапии.
- Проведение рентгенографии мочеточника и почек.
- Ультразвуковое обследование – введение специального вещества для получения рентгеновского снимка.
- Компьютерная томография.
- Цистоскопия для оценки степени инфицирования уретры и мочевого пузыря.
- Гинекологическое обследование для женщин.
- Проведение анализов мочи и крови, при необходимости – дополнительные лабораторные исследования.
- В случаях инфекционных заболеваний назначение антибактериальных препаратов, например цифазолина, спазмолитиков, чтобы снять боль.
- Введение кровоостанавливающих и повышающих свертываемость крови препаратов, если причина заболеваемости – анемия.
- Установление дренажа, катетера для отвода мочи из почки.
- В особо сложных случаях хирургическое вмешательство.
Методов терапии много. Мы рассмотрели основные из всего перечня. Гематурия, если ее не лечить, приведет к хроническим стадиям мочекаменной болезни, поликистозу, нефроптозу, гидронефрозу, пиелонефриту, злокачественным опухолям почек и мочевыводящих путей.
Знайте! Скорость развития хронических патологий в последние годы стремительно растет последующим причинам:
- плохого экологического фона,
- природных факторов,
- нездорового питания,
- неправильного образа жизни,
- вредных привычек.
Помните! Несвоевременное обращение к врачу запустит мощные патологические процессы. Они приведут к распространению основных заболеваний, сопутствующих осложнений, не поддающихся лечению без операции. Берегите себя и свое здоровье!
источник
Боли в почках ощущаются в нижней части спины и могут быть признаком многих заболеваний или не патологических состояний.
Давайте рассмотрим причины, в том числе колики из-за камней – это, несомненно, наиболее распространенная причина почечных болей, и возможные средства, чтобы облегчить раздражающие боли в почках.
Боль в почках обычно чувствуется в боку или со стороны поясницы, а иногда излучает в сторону центра живота к нижней части живота.
Этот тип боли может иметь острый или хронический характер, то есть возникать внезапно, как в случае острой, или мучать на протяжении длительного времени, как при хроническом расстройстве.
Соматическая боль в почках возникает из-за воспаления, инфекции, увеличение объема или повреждение почечной ткани. Может быть легкой или тяжелой интенсивности, в зависимости от причины, и сопровождаться другими симптомами заболевания.
Наиболее частая причина боли в почках – это препятствие оттоку мочи, в результате образования камней, которые движутся в мочевых путях. Почечные камни врезаются в мочеточник, вызывают сильную и спастическую боль в поясничной области, которая прекращается только тогда, когда камень проходит в мочевой пузырь,
Мочевыводящие пути состоят из:
- Почки. Органы, расположенные с обеих сторон позвоночника, которые производят мочу путем фильтрации крови и устраняя продукты метаболизма, избыток воды и электролитов (натрия, калия, бикарбонатов и т.д.), чтобы сохранить водно-солевой баланс в организме.
- Мочеточники. Органов в виде трубки, подключенные к почкам, которые собирают мочу и передают её в мочевой пузырь.
- Мочевой пузырь. Мышечный мешок, который собирает мочу и, когда он полный, толкает её в уретру.
- Мочеиспускательный канал. Канал, который выводит мочу из мочевого пузыря вне тела.
Часто заболевания почек не дают никаких симптомов, пока болезнь находится в начальных стадиях развития.
Боль становится первым симптомом, но могут появляться и другие:
- Лихорадка, как признак воспаления или инфекции почек.
- Слабость и рвота, в результате присутствия токсинов, которые не удаляются почками.
- Нарушения мочевыведения: частые позывы к мочеиспусканию, снижение количества мочи, никтурия (позывы к мочеиспусканию в ночное время), задержка мочеиспускания.
- Кровь в моче, как признак инфекции или образования сгустка крови.
- Изменения цвета и запаха мочи, может стать темно-желтой или коричневой из-за присутствия белков или красных кровяных телец.
Причин болей в почках, как я уже сказал, много, и не всегда они патологические, кроме того, иногда они могут быть связаны с заболеваниями других органов, например, толстой кишки или желудка.
Среди заболеваний почек, которые причиняют боль, мы имеем:
Камни в почках: образование кристаллов, состоящих из различных веществ (оксалаты кальция, фосфаты кальция, мочевая кислота и т.д.), которые обычно присутствуют в моче, но иногда кристаллизуются и оседают в почках. Малые камни проходят через мочеточники в мочевой пузырь, и выбрасываются, но крупные могут застрять в путях, блокируя отток мочи и вызывая болезненные спазмы.
- Боль. Степень боли не связана с величиной камней, но зависит от того, как он движется. Боль обычно расходится «лучами» за спиной на уровне поясницы, но может также включать верхнюю и нижнюю часть живота.
- Кровь в моче. В результате повреждения тканей.
- Тошнота/рвота.
Гидронефроз: это расширение почечной лоханки, дренажной системы почек, которая собирает мочу и пускает её в мочеточники, вызванное застоем мочи из-за обструкции уретры.
Симптомы, связанные расширением почечной лоханки:
- кровь в моче;
- снижение диуреза вплоть до анурии (отсутствие мочи).
Нефрит: воспалительное заболевания почек, вызванное бактериальной инфекцией, которая может поражать клубочки почек.
- лихорадка;
- тошнота и рвота;
- задержка воды;
- отек;
- снижение объема мочи;
- темная моча с кровью.
Поликистозом почек: наследственная патология, которая приводит к образованию кисты, наполненной жидкостью, что увеличивает объем почек и приводит к потере их функциональности.
Симптомы, связанные с поликистозом почек:
- наличие крови в моче;
- частое мочеиспускание;
- колики.
Инфаркт почки: некроз почечной ткани в результате окклюзии артерии почек или ветви из-за тромба.
Боль почек из-за инфаркта сопровождается:
Кисты или рак почек: доброкачественные или злокачественные новообразования, которые вызывают боль в боку между ребер и бедром:
- кровь в моче;
- лихорадка;
- потеря веса;
- повышение артериального давления.
Аневризма брюшной аорты: серьезная патология, вызванная повреждением стенки брюшной аорты.
Почечные симптомы, которые появляются при аневризме аорты:
Аппендицита: воспаление червеобразного отростка толстого кишечника.
Боль при аппендиците излучает в почки и сопровождается:
- лихорадкой;
- тошнотой и рвотой;
- отеком;
- запором или поносом.
Условия, не связанные с заболеваниями, которые могут вызвать боли в почках, такие как:
- Травмы в результате дорожно-транспортных происшествий, спортивные или падений, которые могут привести к травмам почек. Основными симптомами являются боль и появление крови в моче.
- Злоупотребления некоторых препаратов, таких как НПВС, может вызвать побочные эффекты на почки, а иногда привести к состоянию, которое называется анальгетической нефропатией, имеющей такие симптомы, как боли в области поясницы и в боку, чувство усталости, кровь в моче, частое мочеиспускание.
- Беременности. Во время беременности почки фильтруют большой объем крови, особенно между 16 и и 24 неделями, а увеличивающиеся давления матки может уменьшить приток крови к почкам. Эти условия могут привести к боли, дискомфорту и увеличению диуреза.
- Менструальный цикл. Во время менструального цикла боль излучает из брюшной полости в почки из-за увеличения уровня простагландинов, веществ, похожих на гормоны, которые стимулируют мускулатуру и вызывают болезненные схватки.
- Неправильное питание. Диета, слишком богатая белком, влечет за собой перегрузку почек и способствует образованию мочевых камней.
Чтобы выяснить причину боли в почках, помимо анализа симптомов и признаков, врач использует много тестов:
- Анализ мочи: для выявления уровня веществ, таких как белок, кровяные тельца, нитриты, бактерии, которые могут указывать на инфекцию.
- Рентгенография: для того чтобы оценить размер и расположение почек, и чтобы выявить камни, которые содержат кальций.
- УЗИ: позволяет получить информацию о функции почек, обнаружить наличие каких-либо препятствий или наличие кист и опухолей, может найти все виды камней мочевыводящих путей, даже те, которые не содержат кальций, при условии, что они больше 5 мм.
- Контраст: можно найти массы и образования, оценить состояние почечных артерий.
- МРТ: дает трехмерное изображение почек и позволяет отличить кисты от опухолей.
- Сцинтиграфия: состоит в том, что пациенту вводят радиоактивный индикатор, который отслеживается с помощью специальных инструментов, называемых гамма-камеры. Позволяет оценить кровоток почек.
- Биопсия почек: забор образца тканей почек с последующим изучением под микроскопом и используется для диагностики заболеваний клубочков.
- Цитология мочи: исследование мочи, направленное на поиск раковых клеток для выявления опухоли мочевого пузыря или почек.
Боли в почках – это симптом, а лечение, конечно, заключается в устранении причины. Боль, часто острая и продолжительная, как правило, устраняется обезболивающими средствами.
К числу наиболее часто применяемых при болях почек обезболивающих средств относятся НПВП, т.е. нестероидные противовоспалительные препараты.
Камни в почках, если они имеют небольшой размер, могут быть легко удалены естественным путем, достаточно пить очень воды и стимулировать диурез.
Которые, не могут быть извлечены, должны быть удалены хирургическим путем. В настоящее время практика вмешательства заключается в использовании экстракорпоральной ударно-волновой терапии, благодаря которой происходит измельчение камней, чтобы они могли выйти естественным путем.
Использование мочевой кислоты позволяет осуществить постепенное растворение камней.
В случаях нефрита рекомендуется диета с низким содержанием белка и натрия, что помогает восстановить функции почек. В случае, острого инфекционного нефрита могут быть введены антибиотики, а в случае гломерулонефрита требуется лечение иммунодепрессантами, чтобы уменьшить воспаление.
Поликистоз почек требует постоянного контроля инфекций мочевыводящих путей и уровня давления крови, но в любом случае болезнь почти всегда ухудшается и приводит к почечной недостаточности, что требует диализа или трансплантации почки.
Что касается кисты и опухоли, единственная возможная терапия – это хирургическое вмешательство, что включает в себя удаление масс или всей почки.
источник
Кровь в моче может проявляться без болевого синдрома. Но иногда она сопровождается наличием боли и дискомфорта. По локализации боли врач может лучше сориентироваться в постановке диагноза, а кровь в моче позволит быстрее соотнести два показателя.
Боль в правом боку может быть вызвана воспалительным процессом в яичниках, простате или мочевом пузыре. И эти же недуги могут сопровождаться наличием крови в моче. Воспаления урологического характера должен устанавливать врач с помощью анализов и осмотра пациента.
Иногда изменения не видны в результатах анализов. Тогда потребуется дополнительная рентгенография. У женщин воспаления в яичниках могут возникать из-за переохлаждения. Воспаления простаты у мужчины могут носить возрастной характер. Боль и кровь в моче могут появиться в одно время или по очереди друг за другом.
Боль в левом боку и кровь в моче могут быть признаком почечной колики, которая привела к выходу камня. Мочекаменная болезнь часто протекает без симптомов. Или их проявление становится незначительным для пациента, и он их не замечает.
Камень мог выйти не полностью, поэтому при боли в левой части и крови в моче следует незамедлительно обратиться к врачу и сделать УЗИ почек, надпочечников и мочевого пузыря. Эти меры необходимы, ведь камни могут повреждать мочеиспускательный канал и вызывать обильное кровотечение и болевой синдром.
Появление боли в левом боку и крови у женщин может указывать на воспаление придатков. В сложных формах могут присутствовать выделения с неприятным запахом. Локализация боли при этом может меняться от левого бока до центральной части низа живота.
При обнаружении данных симптомов необходимо срочно обратиться к врачу. Лучше не проделывать никаких манипуляций на дому. Особенно это касается приема лекарственных средств, которые могут сильно изменить картину заболевания.
К такой группе препаратов можно отнести противовоспалительные средства. На время они снимут симптомы, но это только усугубит течение заболевания.
Врач после осмотра сопоставит симптомы и назначит процедуры и обследование. Это будут УЗИ органов малого таза и почек, а также ряд анализов крови и мочи с развернутыми характеристиками. Если острая боль в боку появилась ночью, то лучше не дожидаясь приема у врача вызвать скорую помощь для госпитализации.
Боль в спине и кровь в моче, скорее всего, связана с заболеванием почек. Это могут быть воспалительные процессы, такие как пиелонефрит. Для того чтобы определить конкретное заболевание потребуется обследование у врача.
Кровь в моче и боль в спине могут быть симптомом переохлаждения. Но иногда боль в спине может появиться из-за недугов связанных с мочевым пузырем. Это может быть мочекаменная болезнь. Иногда боль в спине и кровь в моче указывают на опухоль злокачественного характера.
Кровь в моче и боль в пояснице имеет ту же картину, что и боль в спине. У женщин боль в пояснице и кровь в моче могут сигнализировать о воспалительных процессах гинекологического характера.
Если кровь появилась в дни менструации, то, скорее всего в этом нет ничего страшного. Но лучше посетить врачей и пройти осмотр у онколога, гинеколога и терапевта. Камни в почках, это еще один недуг, провоцирующий такую симптоматику.
Дело в том, что камни могут перемещаться, менять свое положение. Это приводит к повреждению мочеиспускательных каналов и, конечно же, болям. Боль может локализироваться в области спины или поясницы. Она похожа на тянущие и колющие ощущения, а также прострелы.
1 Инфекции. Боли в паху и кровь в моче может появляться из-за инфекции в органах малого таза. Инфекция приводит к воспалительному процессу, а он в свою очередь к увеличению лимфоузлов. Лимфоузлы являются отражением внутреннего состояния. У женщин инфекции в органах малого таза распространены также как и мужчин.
2 Камни. Также боли в паховой области могут появиться из-за образования камней в почках или мочеточнике. Появление камней очень опасный недуг. Их нужно вовремя обнаружить. Сделать это можно с помощью УЗИ почек, надпочечников и мочевого пузыря. Образование камней может произойти в любом возрасте.
3 Грыжа. Еще один недуг с похожими симптомами, это паховая грыжа. Она отличается сильными болями и кровью в моче и кале. Защемление грыжи опасно для здоровья и может вызвать необратимые последствия. При появлении данных симптомов необходимо сразу обратиться к врачу!
Грыжа чаще случается у мужчин. Это связано с широким паховым каналом и с тем, что мужчины чаще женщин поднимают тяжести. У женщин грыжа случается крайне редко. Грыжа у мужчин может появиться в любом возрасте. Иногда грыжу удаляют хирургическим путем. Если пациент отказывается, то он должен всю. Жизнь наблюдать, а состоянием грыжи, не поднимать тяжести и принимать ряд лекарственных препаратов по назначению врача.
4 Венерическое заболевание. Боли в паху и кровь в моче может быть связана с венерическими заболеваниями. В этом случае необходимо срочно сдать анализы на скрытые половые инфекции и мазки на микрофлору. При обнаружении инфекций врач назначит курс антибиотиков и восстанавливающих препаратов.
5 Аденома предстательной железы. Это заболевание, которое может проявляться болью в паху и кровью в моче, особенно на поздних стадиях. При этом недуге страдают кровеносные сосуды, поэтому, чем раньше оно будет диагностировано, тем лучше.
Человеческий организм устроен очень сложно. Часто боль может указывать сразу на несколько недугов. Боли в области спины, паха, левой и правой части живота должны насторожить. Особенно если они сопровождаются появлением крови в моче. Достоверный диагноз можно поставить только после комплексного обследования. Чем раньше будет обнаружен тот или иной недуг, тем быстрее можно приступить к лечению. Любое заболевание поддается лечению на ранних стадиях.
источник

Проблема может быть обусловлена травмой, острым воспалительным процессом, обострением хронического заболевания и некоторыми другими причинами. В любом случае, когда пациента беспокоит ноющая боль в правом боку, врач обязательно проведет диагностические мероприятия для исключения патологий, требующих незамедлительной медицинской помощи.
Существует ряд признаков, позволяющих понять характер изменений в организме, приведших к состоянию, когда у пациента ноет в правом боку.
Боль в правом боку имеют несколько признаков, помогающих определить ее причину. По интенсивности и характеру выделяют такие виды:
- острая боль, для которой характерно внезапное начало, интенсивность – симптом печеночной колики при желчнокаменной болезни;
- тупая боль возникает постепенно, сохраняется долго — бывает при хронических заболеваниях органов брюшины;
- ноющая слабоинтенсивная боль бывает при хроническом воспалении слизистой оболочки толстого кишечника (колит) и желчного пузыря (хронический холецистит);
- схваткообразная боль характеризуется периодами высокой и низкой интенсивности — возникает вследствие спазма в кишечнике.
По локализации болевого синдрома выделяют:
- боль в подреберье – справа расположены печень и желчный пузырь, поэтому заболевания этих органов вызывают боль в верхнем отделе живота и под реберной дугой;
- боль в среднем отделе живота – проявление патологии в восходящей ободочной кишке толстого кишечника (колит);
- боль в нижнем отделе живота появляется при заболеваниях органов: аппендикса (аппендицит), яичников и их придатков у женщин (аднексит, оофорит), воспаления слепой кишки, у мужчин боли внизу живота справа также появляются из-за ущемления паховой грыжи;
- боль на уровне пупка сопровождает воспаление тонкого кишечника (энтерит);
- боль в правом боку сзади может быть проявлением плеврита нижних отделов грудной клетки (воспаление плевры, выстилающей легкие и грудную клетку) или абсцесса печени (гнойный очаг).
На появление боли могут влиять провоцирующие факторы:
- прием пищи: жареные и жирные блюда провоцируют приступы боли при желчнокаменной болезни и гепатите (воспаление печени);
- травмы: сильный удар, сотрясение печени и желчного пузыря сопровождаются острой болью, что может говорить о разрыве органа;
- физические нагрузки: колющая боль при ходьбе, беге, прыжках говорит о возможном перитоните (воспалении ткани, выстилающей органы брюшины).
Боль в боку может быть острой или ноющей, постоянной или возникающей периодически, проходящей самостоятельно, или же длительно сохраняющейся, несмотря на принятые меры. Боль может менять свой характер: тупая внезапно обостриться и стать резкой и сильной и, напротив, острая боль перейти в ноющую небольшой интенсивности. Обо всем этом следует рассказать врачу.
Поскольку ситуация, когда ноет правый бок, может оказаться критической, откладывать визит в больницу нельзя, а при резких болях, особенно в случае повышения температуры тела, общей слабости, снижения артериального давления, учащения пульса необходимо обратиться за медицинской помощью незамедлительно.
- Желчнокаменная болезнь – заболевание, для которого характерно образование камней в желчном пузыре и протоках. Боль при желчнокаменной болезни чаще тупая, ноющая, отдает в правую лопатку и плечо. Наблюдается усиление боли при стрессах, нарушении диеты, тряске, резкой смене погоды. При прогрессировании болезни отмечается интенсивная, режущая, колющая боль в правом боку сверху, иррадиирующая в область правой лопатки, плечо. такой болевой приступ называют желчной коликой. Во время приступа больные беспокойны, мечутся, кричат или стонут. Может возникать рвота, тошнота.
- Гепатит – острое или хроническое воспаление печени, вызываемое вирусами, злоупотреблением алкоголем, аутоиммунными заболеваниями, токсинами. Для любого гепатита характерна бледность, слабость, небольшое повышение температуры тела, снижение массы, плохой аппетит, желтушность кожи, кожный зуд, боль в правом боку под ребрами.
- Холецистит (бескаменный) – воспаление желчного пузыря. Основной симптом холецистита – боль в области правого подреберья. Усиливается при употреблении обильной острой, жирной пищи, алкоголя, газированной воды. Может отдавать в правое плечо, лопатку. У большинства больных сопровождается рвотой, тошнотой, отрыжкой горьким, кожным зудом.
- Дискинезия желчевыводящих путей (ДЖВП) – нарушение проведения желчи в кишечник. При гипотонии желчного пузыря боли в правом боку обычно ноющие, постоянные, иногда проявляются только ощущением тяжести под ребрами справа. Возникают через час после еды. Больные при этом могут чувствовать тошноту и слабость. При гипертонии желчного пузыря отмечаются боли в правом боку под ребрами и около пупка, по характеру сильные, приступообразные, режущие, похожи на желчную колику. Появляются через полчаса после еды. Чаще всего ДЖВП сопровождает течение холецистита.
- Язва двенадцатиперстной кишки. Основной симптом – боль в правом боку живота сверху. Она может быть ноющей, схваткообразной, режущей, иногда слабой, тупой. Для язвы характерны периодические боли, появление которых сменяется периодом относительного покоя. Сопутствующие симптомы: изжога, отрыжка, тошнота и рвота, запор.
- Дуоденит сопровождается ноющей болью в правом боку под ребрами через два часа после еды. Боль может иррадиировать (отдавать) в правую лопатку, спину, может быть опоясывающей. Также больных может беспокоить рвота, изжога, отрыжка горьким, слабость, потливость, понос.
- Гастрит. Для него характерны тупые несильные периодические боли в правом боку под ребрами и грудиной, появляются чаще через два часа после еды, или натощак утром. Больные жалуются на снижение аппетита, отрыжку кислым воздухом, запор или понос.
- Диафрагмальная грыжа — это смещение части пищевода, верхнего отдела желудка, иногда кишечника через отверстие в диафрагме в грудную полость. При данном заболевании может быть опоясывающая тупая боль, которая появляется после обильной еды, при кашле, в положении лежа. Уменьшают боль отрыжка, глубокий вдох, рвота.
- Гломерулонефрит – воспаление почек иммунного происхождения. Болеют чаще дети и молодые люди. При гломерулонефрите боль чувствуется в правом и левом боку, в пояснице, что сопровождается повышением температуры тела, выделением красной мочи. Больные жалуются на одышку, повышение артериального давления, появление отеков на лице по утрам. При отсутствии отеков может увеличиваться масса тела из-за задержки жидкости в организме.
- Пиелонефрит – инфекционное воспаление почек. Боль при пиелонефрите возникает чаще с одной стороны. Если поражена правая почка, то ноющая сильная боль отмечается в правом боку сзади, в пояснице, может болеть в правом боку живота снизу. Основные проявления пиелонефрита: повышение температуры тела вечером, болезненное мочеиспускание, постоянная жажда, бледность с темными кругами под глазами, утренние отеки на лице, головная боль, может быть рвота. Моча выделяется с неприятным запахом, мутная.
- Мочекаменная болезнь проявляется ноющими, тупыми болями в области поясницы, учащенным мочеиспусканием, примесью крови в моче, особенно после физической нагрузки. Прохождение камня из почек по мочеточнику сопровождается сильной острой болью, отдающей в поясницу — больной беспокоен, мечется. Так возникает почечная колика.
- Энтерит – воспаление слизистой оболочки тонкого кишечника. Боли в правом боку снизу (в правой подвздошной области) появляются при поражении подвздошной кишки. При энтерите по характеру боль может быть постоянной или приступообразной. Сопровождается урчанием в животе, вздутием, поносом.
- Аппендицит начинается с появления острой боли, чаще в правом боку под ребрами. Постепенно боль спускается в область пупка, а затем вниз в подвздошную область. Одновременно повышается температура, может быть тошнота и рвота, слабость и снижение аппетита.
- Паховая грыжа справа сопровождается преходящей острой болью в правом боку и паху, которая появляется после физического напряжения и поднятия тяжестей, отдает в ногу. Кроме того, во время приступа боли в правом боку снизу появляется выпячивание, исчезающее в положении лежа.
- Панкреатит – острое или хроническое воспаление поджелудочной железы. Характеризуется появлением приступов опоясывающей интенсивной боли, сопровождаемой рвотой, не приносящей облегчения. При поражении головки поджелудочной железы боль беспокоит в правом боку. Также наблюдается потемнение мочи, желтуха, светлый (почти белый) кал, кожный зуд.
- Внематочная беременность приводит к возникновению в начале непостоянной боли внизу живота, на фоне которой могут появиться кровянистые выделения из половых путей. Чем дольше развивается беременность, тем сильнее становится боль, начиная отдавать в лопатку и прямую кишку. Если происходит разрыв трубы, это сопровождается очень резкой болью и внутренним кровотечением, что часто приводит к потере сознания.
- Аднексит – воспаление яичников и маточных труб. При этом заболевании возникает приступ острой боли внизу живота справа или слева, может отдавать в поясницу. Приступ очень похож на почечную колику. Хронический аднексит может послужить причиной боли в правом боку при половом акте.
- Апоплексия (разрыв) яичника приводит к появлению резкой боли внизу живота, которая может сопровождаться тошнотой и рвотой, потерей сознания. Апоплексия яичника очень часто возникает в середине менструального цикла (при овуляции). Спровоцировать разрыв может половой акт или физическая нагрузка.
- Киста яичника (эндометроидная) проявляется возникновением ноющей постоянной боли внизу живота, усиливающейся во время менструации. При разрыве, перекруте или нагноении кисты больные ощущают кинжальную резкую боль.
Диагностические мероприятия начинаются с физиакального осмотра и опроса пациента.
При постановке диагноза учитывается:
- характер и интенсивность, течение болевого синдрома;
- его локализация;
- общий анамнез пациента;
- поведение больного во время активизации неприятных ощущений;
- дополнительная симптоматика и ее проявления;
- принимает ли пациент какие-либо медицинские препараты.
В качестве инструмента дифференциальной диагностики используют аппаратные методы визуализации:
- рентген;
- УЗИ – обследуется гинекология, урология, кишечник;
- МРТ – для исключения дивертикулитов, диагностики новообразований различного характера, грыж и опухолей позвоночника, изменений в суставных головках тазобедренного сустава;
- лапароскопические и общеполостные диагностические оперативные вмешательства.
Так как боль в правом боку — это симптом, то и лечить надо не ее, а ту болезнь, что ее спровоцировала. Как часто мы принимаем анальгетики или спазмолитики в любой ситуации. И как часто потом хирурги или гинекологи бранят пациентов за то, что те не сразу обратились за помощью. А ведь любую болезнь легче лечить в самом начале, а не на этапе развития тяжких осложнений.
При лечении описанных заболеваний используются все методы, доступные в современной медицине:
- отказ от жирного, жареного, острого — при болезнях желчного пузыря;
- исключение грубой клетчатки, пряностей — при заболеваниях кишечника;
- полный голод в течение нескольких дней — при остром панкреатите;
- при воспалениях в любой области — антибиотики;
- при онкологических заболеваниях — лучевая, химио- и радиотерапия;
- при опоясывающем лишае — противовирусные препараты, единственно эффективные при этой патологии;
- спазмолитики и анальгетики — всего лишь как элемент комплексного лечения;
Хирургическое вмешательство — как крайняя, а иногда и единственно эффективная мера борьбы с патологией:
- аппендицитом;
- перекрутом ножки опухоли яичника;
- его апоплексией;
- внематочной беременностью;
- желчнокаменной болезнью;
- некоторых формах болезни Крона;
- опухолях фатерова соска.
Вопрос, почему болит правый бок, не имеет однозначного ответа. Причин этому явлению – множество – от нарушений работы желчного пузыря, кишечника и печени, до воспаления половых органов. Поставить диагноз точно поможет полное обследование и диагностика.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
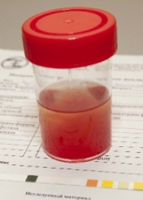
Кровь в моче на профессиональном языке называется гематурией. Если в моче присутствует кровь, окраска ее меняется благодаря наличию в крови красных кровяных телец.
В зависимости от количества крови, гематурия различается на макрогематурию и микрогематурию. В первом случае крови столько, что ее можно заметить невооруженным глазом. Во втором же случае количество крови мизерно и обнаруживается она только во время лабораторного исследования или с помощью специальных одноразовых тестов – полосок.
По симптоматике гематурия может быть болезненной или безболезненной. А по происхождению гломерулярной или постгломерулярной.
В любом случае присутствие крови в пробе мочи не является нормой.
Любое количество крови в моче может указывать на очень серьезные заболевания. Поэтому, даже если обнаружены микроскопические примеси крови, необходимо полное обследование организма. Причем чем старше человек, тем вероятнее наличие тяжелых заболеваний.
Кровь может проникнуть в мочу из органов, находящихся на пути мочи, то есть из почек, мочеточников, мочевого пузыря или уретры. Существует больше полутора сотен различных причин этого явления.
Наиболее частые причины гематурии:
- Инфекционные заболевания,
- Новообразования,
- Травмы,
- Конгломераты.
Менее распространенные причины крови в моче:
1. Врожденные аномалии: кисты или поликистоз почек.
2. Заболевания, при которых ухудшается сворачиваемость крови: лейкемия, гемофилия, анемия серповидно-клеточной формы, а также прием препаратов, ухудшающих сворачиваемость крови.
3. Заболевания сосудов: тромбоз вены почек, наличие сгустка крови в почечных сосудах.
4. Другие болезни почек:
- Пиелонефрит. При этом заболевании пациент может не испытывать боль, но это редкость. Обычно первыми признаками пиелонефрита является озноб, боль в нижней части спины,
- Гломерулонефрит. При гломерулонефрите выделяется микроскопическое количество крови, которое можно обнаружить только в лабораторных условиях. Заболевание может проходить совершенно без каких-либо признаков, могут наблюдаться симптомы почечной недостаточности,
- Папиллярный некроз. Это заболевание характерно для пациентов с сахарным диабетом, с нарушением оксигенации. Заболевание поддается лечению.
Это в первую очередь туберкулез почек или мочевого пузыря, а также гнойные процессы, спровоцированные гноеродными микроорганизмами, цистит, уретрит.
Кровь в моче после травмы может наблюдаться при разрыве почки. Травма может быть как тупой, так и проникающей.
Травмироваться может и мочевой пузырь. Например, при длительном беге с пустым мочевым пузырем его стенки могут натирать друг друга. После подобной пробежки в моче вполне может быть незначительное наличие крови.
Такой больной должен немедленно обследоваться. Уже при его осмотре и опросе врач может заподозрить источник выделения крови. В том случае, если ушиб живота или тазовой области был очень силен, а также, если мочеиспускания после травмы не было ни разу, врач может подозревать разрыв органов мочевыведения.
Если промежность была повреждена в позе «сидя на лошади», существует вероятность травмы луковицы уретры.
Если болит над лобком, а также боль разливается по всему животу, если пациента тошнит, можно заподозрить разрыв мочевого пузыря.
Если болит верхняя часть живота, существует вероятность тяжелой травмы почек.
Убедиться в наличии или отсутствии камней в мочевыводящих путях можно с помощью экскреторной урографии.
Если кроме сгустков крови никаких других симптомов не ощущается, не было никаких травм и пациенту уже исполнилось сорок лет, вполне вероятно наличие раковой опухоли мочевого пузыря.
В мочевом пузыре может развиваться рак трех видов: самым распространенным является переходно-клеточный, который развивается из клеток переходного эпителия слизистой оболочки. Чуть реже встречается плоскоклеточная карцинома или аденокарцинома. Наиболее частой причиной заболевания является хроническое присутствие в организме шистосомы – паразитического червя. Очень редко в органах мочевыведения развивается аденокарцинома.
Рак мочевого пузыря лечится оперативно и в большинстве случаев не затрагивает глубокие слои. Если же опухоль распространяется на все слои или дает метастазы, назначается удаление мочевого пузыря либо облучение. Иногда при раке мочевого пузыря с метастазами эффективной бывает и химиотерапия.
При раке уретры кровь наблюдается не только в анализе мочи, но ее можно обнаружить и в промежутке между мочеиспусканиями во внешнем конце уретры.
Если же сгустки крови имеют форму червей, это в большой степени вероятности указывает на рак почки.
Не только злокачественные новообразования приводят к появлению крови в анализе мочи. Доброкачественные опухоли также могут быть его причиной. Однако они очень редки в органах мочевыведения. Чаще всего это кисты почек.
Ангиомиолипома – это доброкачественное новообразование, чаще обнаруживаемое у женщин в период беременности. Ее объемы могут быть очень велики, и в таком случае она может проявляться наличием крови в моче. Вся ткань ангиомиолипомы пронизана кровеносными сосудами и жировыми клетками. Сосуды нередко самопроизвольно лопаются, и кровь попадает в мочу. Такой вид опухоли лечится только с помощью операции. Она удаляется без повреждения здоровых тканей.
Чаще всего причиной появления крови в моче у женщин являются воспалительные процессы в системе мочевыведения. При таких процессах изменяется кровообращение, инфекция приводит к тому, что красные кровяные тельца проникают в ткани организма.
Очень часто наличие гематурии объясняется циститом. Во время мочевыведения женщина испытывает острые боли, рези или жжение. Анатомическое сложение органов малого таза у женщин таково, что создаются благоприятные условия для инфицирования мочевыделительных органов. Благодаря короткой уретре инфекции легко попасть в мочевой пузырь.
Если гематурия наблюдается во время менструации, это указывает на наличие эндометриоза мочевого пузыря.
У беременных женщин нередко в моче можно обнаружить кровь. Но до сих пор еще ни один врач не может толком объяснить, в чем причина этого явления. Одно из объяснений говорит, что во время развития плода матка увеличивается в размерах, пережимает близлежащие органы мочевыделения и вызывает микроскопические травмы. Они абсолютно безвредны для здоровья как мамы, так и плода. Однако если во время беременности в моче обнаружили кровь, нужно обязательно как можно быстрее посетить врача.
Причинами появления в моче крови у женщин могут быть как заболевания, свойственные обоим полам, например, мочекаменная болезнь, киста, пиелонефрит, мелкоклеточная анемия, рак почки, так и вполне физиологичные причины. Например, во время сбора анализа мочи в нее попала менструальная кровь.
Иногда при приеме гормональных противозачаточных таблеток в моче обнаруживается некоторое количество крови. Связано это с тем, что гормоны, находящиеся в таблетках, нарушают состояние стенок сосудов в органах мочевыделения. Ухудшается трофика тканей, развиваются воспаления, которые иногда невозможно обнаружить визуально.
При аденоме простаты или доброкачественной гиперплазии существует невысокая вероятность появления в моче крови. Но чаще это бывает при сочетании аденомы и цистита в острой форме.
Диагностируют заболевание с помощью определения уровня оттока мочи и количества остаточной мочи в пузыре. Лечение осуществляется оперативно.
Очень часто у мужчин кровь в пробе мочи обнаруживается после тяжелых физических нагрузок. Увеличивается кровяное давление, активизируется движение крови в почках и под действием некоторых веществ, остающихся в организме при тяжелых нагрузках, небольшое количество крови попадает в мочу. Хороший отдых — и никаких тревожащих явлений больше не будет.
Рак простаты
Около 20% пациентов, пришедших в поликлинику с явными признаками наличия в моче крови, оказываются больными именно этим заболеванием. Если же количество крови так мало, что обнаруживается только случайно во время анализа, вероятность рака простаты составляет 5%. Это заболевание обнаруживается с помощью биопсии, осуществляемой под контролем ультразвука. Методика терапии выбирается в зависимости от степени заболевания. Иногда назначается удаление простаты и последующее облучение. Если же заболевание на терминальной стадии развития, присоединяют и гормональное лечение.
Воспаление простаты – простатит. Наличие крови в моче – это не самый распространенный симптом данного заболевания. Однако в ряде случаев они связаны.
Другие причины:
- Наследственная предрасположенность к заболеваниям почек,
- Инфекционное заболевание,
- Неграмотный уход за органами воспроизводства после рождения,
- Травма уретры, нанесенная самим ребенком во время игры.
Кровеносные сосуды малыша более тонкие и хрупкие, чем у взрослого человека. Поэтому некоторые заболевания могут способствовать проникновению крови в мочу. Это может быть геморрагический диатез или другое заболевание. Иногда кровь может попасть в мочу при лечении некоторыми сильными препаратами.
Чаще всего причиной крови в моче ребенка являются воспалительные процессы в почках или мочевом пузыре. Более предрасположены к подобным заболеваниям девочки, так как уретра у них короче и путь для инфекции меньше. При воспалениях ребенок обязательно будет жаловаться на боль, часто мочиться, плакать во время мочеиспускания.
Иногда родители впадают в панику при виде изменившегося цвета мочи ребенка. Но иногда красный цвет не означает присутствие крови. Он может появиться при употреблении некоторых продуктов. Если же ребенок не употреблял в пищу ничего ярко красного цвета, следует обязательно и безотлагательно посетить врача.
Кровь может обнаружиться во время беременности на любых сроках вынашивания. При этом подобный симптом всегда очень нервирует и саму женщину, и ее врачей. Хотя в подавляющем числе случаев явление это является беспричинным (идиопатическим) и не вызывает никаких неприятностей, женщине требуется обязательно тщательно обследоваться.
Врачи полагают, что наличие в моче крови во время беременности можно связать с изменением гормонального фона, а также сдавливанием маткой органов мочевыделения.
Обычно тут же после появления ребенка на свет все тревожащие симптомы пропадают и только иногда гематурия не проходит. Но в таком случае она является симптомом заболевания мочевого пузыря, уретры или почек.
Если у пожилого человека гематурия сочетается с болями в области подвздошных костей, это может указывать на эмболию почечных артерий. У такого больного важно выявить заболевания сосудов и сердца, а также узнать: не принимает ли он лекарства от таких болезней.
Если кровь в моче сочетается с болью и появляется после совокуплений, у пациентки, вероятно, посткоитальный цистит. Развивается он на фоне воспаления, вызванного патогенной микрофлорой, проникающей в органы мочевыведения во время совокупления. Далее микроорганизмы поднимаются вверх до мочевого пузыря.
Строение органов мочевыведения у женщин способствует развитию посткоитального цистита. Когда уретра находится таким образом, что во время совокупления в нее проникают семенная жидкость и влагалищная слизь, вероятно инфицирование мочеполовой системы и развитие в уретре и мочевом пузыре воспаления. Очень важна поза, в которой осуществляется совокупление. Так как влагалище, уретра и заднепроходное отверстие находятся в непосредственной близости друг от друга, вероятность инфицирования увеличивается.
Признаки посткоитального цистита могут обнаружить себя как с первых сексуальных опытов, так и в более позднем возрасте.
Диагностика осуществляется урологом на основе осмотра и лабораторных исследований.
Лечение заболевания медикаментозное, в некоторых случаях при его неэффективности, назначают операцию.
Для предупреждения развития посткоитального цистита следует соблюдать требования гигиены, применять барьерные контрацептивы, а также избегать проникновения спермы и влагалищного секрета в уретру.
Нередко на цвет мочи влияет пища. Так, поедание красной свеклы придает моче интенсивный красноватый оттенок. Некоторые красители, добавляемые в пищу, также приводят к окрашиванию мочи.
Ряд лекарств могут изменять цвет мочи. Например, при лечении от туберкулеза рифампицином моча может стать оранжевого цвета, некоторые пациенты полагают, что это от присутствия крови.
Существует три метода обнаружения крови в моче:
- Органолептический (на глазок),
- С помощью экспресс-теста,
- С помощью микроскопа.
Два первых метода являются достаточно приблизительными. Так, при рассматривании мочи любой красный краситель можно принять за кровь. А тест может дать ложноположительный результат при наличии гемоглобина в моче.
Механизм действия тест-полосок на кровь в моче основан на реакции с гемоглобином красных кровяных телец. Тесты обладают очень высокой чувствительностью. Однако их результаты следует перепроверять с помощью лабораторных анализов.
Такие тесты чаще дают ложноположительные результаты, чем ложноотрицательные.
Для этого существует масса диагностических методов:
- Опрос пациента,
- Осмотр его,
- Анализ мочи общий,
- Бактериальный анализ мочи,
- Цитология мочи,
- Урография внутривенная,
- Цистоскопия,
- Компьютерная томография,
- Ультразвук.
В большом количестве случаев достаточно бывает только осмотра и опроса больного. Так, по тому, на каком этапе мочеиспускания появляется кровь, уже можно заподозрить причину нарушения.
Если кровь обнаруживается в первой порции мочи, значит, поражен мочеиспускательный канал.
Если кровь появляется в последних порциях мочи и сочетается с болью, это указывает на камни в мочевом пузыре, на цистит. При мочекаменной болезни кровь выделяется, если стенки пузыря сжимаются вокруг камня во время выделения мочи.
Иногда все порции мочи содержат кровь. И в таком случае сложнее установить источник крови.
Если наличие крови в моче сочетается с болями в нижней части спины или живота, существует вероятность инфекционного воспаления, новообразования или камней в почках. Цистит нередко протекает с достаточно обильными кровотечениями. При этом заболевании во время выделения мочи больной страдает от жжения или резей.
Наличие крови в виде сгустков у больных среднего возраста с большой степенью вероятности указывает на наличие злокачественной опухоли мочевого пузыря. У представителей сильного пола сложности с выделением мочи, например, вялая струя, торможение мочевыведения и долгое мочеиспускание говорит о нарушении функции простаты.
В ходе обследования женщинам обязательно следует пройти консультацию гинеколога, а мужчинам ректальное обследование. Иногда это дает возможность сразу выявить новообразование.
Для того чтобы уточнить наличие крови в моче и причины его, нужно сдать анализ, в том числе и на бактериальную флору.
Если пациент уже перенес раковое заболевание, ему назначат цитологию, показывающую состав клеток, присутствующих в моче.
Этот осмотр обязателен при наличии крови в моче, даже при самом ее малом количестве. Обычно для осмотра верхнего отдела мочевыделительной системы применяют ультразвук или урографию. Для проведения урографии внутривенно вливается контрастное вещество на основе йода. Аппарат фиксирует движение контрастного вещества по мочевыделительной системе. В результате врач получает несколько рентгеновских снимков с изображением разных частей мочевыделительной системы. Это самый широко используемый способ диагностики состояния органов выделения, который помогает обнаружить камни и новообразования в верхних частях системы мочевыведения.
Вместо урографии иногда используют УЗИ вместе с обзорной рентгенограммой. Большое удобство ультразвука в том, что этот вид обследования совершенно безвреден.
Если причиной крови в моче являются маленькие опухоли паренхимы почек, то ультразвук их обнаружит скорее, чем урография. А вот если новообразование появилось в дренажной системе почек, более эффективной является урография. Польза от любой из этих мер напрямую зависит от квалификации врача. Но в любом случае урография и УЗИ являются дополняющими друг друга методами. Иногда назначаются оба обследования.
Если эти обследования указывают на наличие новообразования, в качестве дополнительного метода выбирается компьютерная томография. Как первый метод обследования КТ при подобных симптомах никогда не используется.
Но, ни УЗИ, ни урография не обнаружат новообразование в мочевом пузыре. Для этого используется цистоскопия. При гематурии обязательно назначается это обследование.
Обычно назначают в таких случаях ультразвуковое обследование органов мочевыведения, общий анализ крови и мочи, уровень сахара в крови, уровень креатинина в крови.
Так как для постановки диагноза важно понимать, из какой части мочевыделительной системы проникает кровь, врач подробно опросит пациента и осмотрит его.
После определения причины будет назначено соответствующее лечение:
- При травмах — это медикаментозная терапия и, часто, хирургия,
- При новообразовании в почках назначается операция,
- При аутоиммунном недуге или инфекции используется лекарственная терапия,
- При мочекаменной болезни используется дробление ультразвуком или операция,
- При недугах мочевого пузыря, таких как новообразование или полип, используется хирургическое лечение,
- При инфицировании мочевого пузыря назначается антибиотикотерапия,
- При инфицировании уретры назначается антибиотикотерапия,
- При заболеваниях предстательной железы также назначается терапия с использованием антибиотиков, а в дальнейшем обычно прибегают к хирургическому лечению.
Автор: Пашков М.К. Координатор проекта по контенту.
источник