Липаза – это фермент, основное назначение которого заключается в растворении, разделении на фракции и переваривании жиров в пищеварительном тракте человека.
Вырабатывается липаза поджелудочной железой, легкими, печенью, и в кишечнике. Также существует такое понятие как лингвальная липаза – это вещество, которое вырабатывается во рту у новорожденных детей.
Каждый из указанных ферментов отвечает за расщепление отдельной группы жиров.
Еще одна важная функция липазы – это участие в энергетическом обмене, процессе усвоения витаминов A, D, E, K, жирных полиненасыщенных кислот.
Существуют определенные нормы содержания липазы в крови.
У детей до 17 лет должно содержаться от 0 до 130 единиц липазы в 1 мл крови.
Допустимая норма липазы для взрослых людей, вне зависимости от пола, составляет 0-190 единиц фермента на 1 мл крови.
Выявляют уровень липазы при помощи анализа крови. Назначают его обычно пациентам с хроническим или острым панкреатитом, циррозом печени, острым холециститом, диабетическим кетоацидозом, хронической и острой почечной недостаточностью, непроходимостью острого кишечника, язвой желудка, а также тем, кто перенес операцию по пересадке органов.
Особенно важен анализ на уровень липазы для тех, у кого поражена поджелудочная железа. Исследование крови на липазу и еще один фермент – амилазу, в 98% дает точный результат, и указывает на заболевание поджелудочной железы.
Кровь для анализа берут из вены, натощак. Человеку за 12 часов до забора крови нельзя употреблять ничего жирного, пряного и острого в пищу. Только в крайних случаях анализ на уровень липазы проводят без подготовки, в любое время суток.
Сегодня используется два метода исследования крови на содержание липазы: иммунохимический и ферментативный. Второй применяют чаще, потому что результат с его помощью можно получить быстрее.
Если липаза повышена, медики могут подозревать у человека наличие таких заболеваний:
- желчные колики;
- панкреатит в острой стадии или обострившийся хронический панкреатит;
- новообразования в поджелудочной железе, в т.ч. кисты или псевдокисты;
- нарушение обмена веществ (ожирение, подагра, сахарный диабет и пр.);
- инфаркт или непроходимость кишечника;
- перфорация внутренних половых органов;
- перитонит;
- внутрипеченочный холестаз;
- прободная язва желудка;
- эпидемический паротит – если он сопровождается поражением поджелудочной железы.
То, что липаза повышена, может также говорить о том, что человек принимает Гепарин, Индометацин, наркотические анальгетики, барбитураты.
Несмотря на то, что при физических повреждениях не принято делать анализ крови на содержание липазы, повышение уровня этого фермента может наблюдаться у людей с переломами трубчатых костей и другими серьезными травмами.
Очень важен для диагностики заболеваний уровень именно поджелудочной липазы, но поставить точный диагноз только по такому анализу крови сложно – в первый день обострения панкреатита липаза повышается умеренно и только на третий день можно выявить серьезную активность фермента. Так, если поражение поджелудочной железы сопровождается появлением отеков, уровень липазы находится в пределах нормы, если у пациента геморрагический панкреонекроз (одно из осложнений острого панкреатита), то количество липазы будет превышать норму в три и больше раз. А если у человека жировой панкреонекроз, то значительного повышения уровня липазы не будет.
Неблагоприятным считается прогноз поражения поджелудочной железы, если уровень липазы повышен в 10 и больше раз, и если за три дня он не снизится до трехкратной нормы.
Повышенная активность липазы сохраняется обычно в течение 3-7 дней с начала воспаления, а восстанавливаться уровень липазы начинает только через 7-14 дней.
То, что липаза понижена, может говорить о наличии онкологических заболеваний. Исключение составляет рак поджелудочной железы.
Кроме этого, липаза понижена может быть при наследственной гиперлипидемии (повышенный уровень липидов в крови), плохом питании, в котором преобладают жиры.
Недостаток липазы может говорить и о том, что панкреатит перешел из острой в хроническую форму.
источник
Анализ на липазу назначают при подозрении на заболевания ЖКТ. Давайте рассмотрим более подробно фермент под названием «липаза» – что это? Какие функции в организме она выполняет, и о каких заболеваниях свидетельствует отклонение ее от нормы в результатах анализов?
Липаза – это фермент, вырабатываемый определенными органами человеческого организма. Она растворяет, разделяет и переваривает различные фракции жиров, а также выполняет ряд других важных задач. Основное значение имеет липаза панкреатическая. Ее активность можно оценить при поступлении в организм жиров.
«Работает» фермент вместе с колипазой (коферментом) и желчными кислотами. Вырабатывается она, помимо поджелудочной железы, легкими, желудком, кишечником и даже лейкоцитами – белыми кровяными тельцами, принадлежащими иммунной системе. Также существует такое понятие, как «лингвальная липаза». Что это такое? Это фермент, который вырабатывается в ротовой полости у новорожденных детей для первичного расщепления пищи, то есть для расщепления материнского молока.
Ее уровень в крови гораздо выше, чем уровень других видов липазы. Однако при панкреатэктомии (удалении поджелудочной железы) небольшой процент липазы все-таки останется благодаря ее выделению другими органами. В анализах мочи липаза в норме отсутствует. После «рождения» в поджелудочной она попадает в кишечник, где выполняет свою основную функцию – расщепляет жиры. Липаза панкреатическая играет особенно важную роль. Именно на ее определение сдают кровь, так как изменения этого показателя могут помочь в диагностике многих заболеваний. Каких именно, рассмотрим ниже.
Панкреатическая липаза — что это? Это фермент, продуцируемый поджелудочной железой, который «разбивает» триглицериды на глицерин и высшие жирные кислоты. Зачастую она расщепляет уже эмульгированные желчью грибы.
Помимо расщепления жиров, липаза участвует в энергетическом обмене, а также принимает участие в усвоении полиненасыщенных жирных кислот и даже некоторых витаминов – в частности, А, D, E, K.
- Печеночная липаза отвечает за регулировку содержания в плазме липидов. Она способствует усвоению хиломикронов и липопротеидов низкой плотности.
- Желудочная липаза отвечает за стимуляцию расщепления трибутирина масла.
- Лингвальная липаза.
Анализ на липазу проводят в двух случаях:
- С целью выявления панкреатита (воспаления поджелудочной железы).
- Для оценки эффективности лечения панкреатита.
Исследование крови на липазу считается более информативным для диагностики острого панкреатита, чем определение в крови амилазы. Однако на поздних стадиях острого панкреатита уровень липазы может снижаться. При неосложненном эпидемическом паротите (так называемой «свинке») ее уровень остается в пределах нормы и возрастает лишь в том случае, если болезнь затрагивает поджелудочную железу. Такое возможно и при острых или хронических заболеваниях почек, хотя повышение амилазы в этом случае более выражено. Итак, мы рассмотрели фермент под названием «липаза» — что это и какие функции он выполняет в организме. Остановимся на анализе крови на липазу.
Кровь сдается строго натощак, пить перед сдачей анализа можно только воду. После последнего приема пищи должно пройти не менее 8-12 часов. Лучше делать это до начала приема лекарственных препаратов или через 1-2 недели после их отмены. Если сделать это невозможно, перед сдачей крови следует сообщить о том, какие именно препараты применяются.
За день до взятия крови следует сесть на легкую диету – исключить жирную, жареную, острую пищу, алкоголь, а также избегать тяжелых физических нагрузок. Рекомендуется сдавать кровь до проведения других исследований – флюорографии, рентгенографии — или физиотерапевтических процедур.
Индикатором многих заболеваний является фермент липаза, норма которого у взрослых мужчин и женщин почти не отличается. У взрослых, то есть лиц, достигших 18 лет – от 0 до 190 ед. У детей (до 17 лет) считается приемлемым содержание липазы от 0 до 130 ед.
О чем говорит повышение уровня фермента под названием липаза? Норма ее содержания свидетельствует о том, что с поджелудочной железой все в порядке, если же показатели повышены, это может свидетельствовать о следующих заболеваниях:
- Остром панкреатите или обострении заболевания, протекающего хронически.
- Желчных коликах.
- Хронических патологиях желчного пузыря.
- Травмах поджелудочной железы.
- Наличии новообразований в поджелудочной железе.
- Закупорке протоков поджелудочной железы (камнем или рубцом).
- Внутрипеченочном холестазе (и уменьшении поступления желчи в двенадцатиперстную кишку).
- Острой кишечной непроходимости.
- Инфаркте кишечника.
- Перитоните (воспалении брюшины).
- Прободной язве желудка.
- Перфорации полого органа.
- Печеночной патологии, острой либо хронической.
- Эпидемическом паротите («свинке»), дающем осложнение на поджелудочную железу.
- Нарушениях метаболизма, что обычно наблюдается при подагре, сахарном диабете, ожирении.
- Циррозе печени.
А также иногда липаза повышается при трансплантации органов и длительном приеме медикаментов, таких как барбитураты, анальгетики наркотического происхождения, индометацин, гепарин.
Липаза панкреатическая повышается и при травмах трубчатых костей. Однако, так как анализ на липазу не может давать необходимую информацию о физическом повреждении, при переломах этот показатель не учитывается.
А вот при поражении поджелудочной железы анализ на липазу и амилазу очень важен. Их одновременное повышение с высоким уровнем точности указывает на патологический процесс, происходящий в клетках железы. Во время нормализации состояния больного уровень амилазы приходит в норму быстрее, чем уровень липазы.
Если липаза понижена, это сообщает о таких проблемах, как:
- Развитие любого онкозаболевания за исключением онкологии поджелудочной железы.
- Избыток триглицеридов, что встречается при неправильном питании, в частности чрезмерном употреблении жиров.
- Переход панкреатита в хроническую стадию.
Наш организм вырабатывает пищевые ферменты для переваривания белков, жиров и углеводов (основные из них — это амилаза, липаза и протеаза). Однако в случае снижения выработки ферментов (ферментативной недостаточности), панкреатите и других болезнях поджелудочной врачи назначают препараты, содержащие животные ферменты – они находятся в оболочке, поэтому защищены даже от повышенной кислотности желудочного сока. Достигая двенадцатиперстной кишки, они активизируются в ней. Зачастую ферменты назначают короткими курсами, но бывает случаи, когда пить их приходится достаточно долго. Длительной прием ферментов может сопровождаться некоторым снижением функции поджелудочной железы, однако после отмены препарата работа органа восстанавливается. Из панкреатических ферментов обычно назначают «Креон», «Фестал», «Мезим», «Панкреазим», «Панзинорм» и другие препараты, основным действующим веществом которых является панкреатин. В нем содержится протеаза, липаза, амилаза. Уровень липазы в одной таблетке выше, чем уровень других ферментов. Это связано с тем, что липаза, по сравнению с остальными ферментами, при болезни вырабатывается организмом в наименьшем количестве. Учитывая то, что липаза понижена в организме, ее содержание в препаратах — не менее 10 000 единиц действия (ЕД).
Ферментные препараты являются в большинстве случаев безопасными для организма. Они часто играют роль сопутствующей терапии при лечении антибиотиками, наряду с пре- и пробиотиками, а также витаминами и другими средствами.
источник
Что такое липазы и какова их связь с жирами? Что скрывается за слишком высоким или слишком низким уровнем этих ферментов? Давайте проанализируем, какие уровни считаются нормальными и почему они могут изменяться.
Липазы являются ферментами, т.е. белки, которые выполняют одну очень точную задачу: ускоряют распад триглицеридов (жиров), из которых высвобождаются глицерин и жирные кислоты.
Липазы производятся в нашем организме и действуют на всём пути пищеварительного тракта: рот, желудок, кишечник, а также в печени, в крови, в специализированных клетках (адипоциты, в которых хранится жир) и клеточных органеллах (лизосомы).
Существует несколько видов липазы, которые классифицируются в зависимости от их локализации и цель действия.
- лингвальная липаза и липаза слюны: начинает расщепление жиров с самых первых моментов пищеварения, т.е. в полости рта.
- липаза желудка: присутствует в желудочном соке, где среда очень кислая. У взрослого человека она расщепляет до 30% триглицеридов, полученных с едой, потому что большую часть работы выполняет панкреатическая липаза, на следующем этапе. У новорожденных, наоборот, особую активность проявляют желудочная и лингвальная липазы, так как поджелудочная железа ещё недостаточно активна.
- липаза поджелудочной железы: поджелудочная железа является основным производителем липазы. Этот фермент из сока поджелудочной железы попадает в двенадцатиперстную кишку, где образует жирные кислоты, которые легко усваиваются стенками кишечника. Поджелудочная железа также производит ко-липазу, другой белок, который связывает прочие липазы и делает их более эффективными.
- гормон-чувствительная липаза: это фермент, ответственный за липолиз, т.е. расщепление жиров в клетках жировой ткани (эта липаза находится прямо внутри адипоцитов), чтобы мобилизовать эти резервы для получения энергии. Название фермента отражает его тесную зависимость от гормонов, таких как адреналин и норадреналин, которые его активируют, и инсулин, который подавляет действие липазы, чтобы способствовать образованию триглицеридов и накоплению жира.
- липопротеин-липаза: находится на уровне стенок капилляров и тоже реагирует на присутствие определенных гормонов. Название связано со специфическим действием фермента на триглицериды, транспортируемые в кровь.
Существуют две формы липопротеин-липазы:
- Липопротеин-липаза жировой ткани: активируется инсулином, расщепляет триглицериды на жирные кислоты, которые накапливаются в адипоцитах (то есть действие практически противоположно гормон-чувствительной липазе).
- Липопротеин-липаза тканей скелетных мышц и сердца: активируется глюкагоном и адреналином (и тормозится инсулином), влияет на гидролиз триглицеридов ЛПНП для получения энергии.
В крови постоянно циркулируют гидролитические ферменты, то есть липазы, которые образуются на уровне поджелудочной железы, это позволяет контролировать уровень концентрации липазы через анализ венозной крови.
Уровень липазы не входит в число «рутинных» анализов, но исследование проводят при подозрении на панкреатит (или других патологий, которые могут включать поджелудочную железу), в сочетании с такими симптомами, как тошнота, острые боли в животе, потеря аппетита.
Эталонные значения концентрации липазы в крови меняются от лаборатории к лаборатории, но ориентиром являются:
- до 50 лет – 5-58 МЕ/л
- старше 50 лет – 5-67 МЕ/л
Значения чуть выше нормы могут быть связаны с:
- воспалением слюнных желез, что приводит к увеличению секреции фермента;
- кишечными язвами, особенно на уровне двенадцатиперстной кишки, так как на этом участке фермент наиболее активен;
- целиакией, в связи с проблемами нарушения всасывания кишечника, связанных с нетерпимостью к глютену, или более общие явления мальабсорбции (например, пернициозная анемия в случае нарушения усвоения витамина В12);
- почечная недостаточность, которая ухудшает выведение фермента;
- при холецистите, так как образование камней в желчном пузыре или его воспаление могут помешать прохождению желчи и соков поджелудочной железы, что приводит к воспалению поджелудочной железы;
- использование некоторых лекарственных препаратов, например, противовоспалительных и мочегонных средств, которые изменяют проницаемость клетки, стимулируя высвобождение липазы.
Если концентрации повышены существенно (в два-пять раз относительно нормы), возникает подозрение на:
- острый панкреатит: если значение уровня липазы в крови повышается в течение часа после приступа сильной боли в животе, и сохраняется около 4 дней или больше; кроме того, при остром панкреатите высокие уровни липазы связаны с высоким уровнем амилазы;
- другие проблемы, связанные с поджелудочной железой (редко рак). Когда поджелудочная железа повреждена или воспалена, орган становится более проницаемым, и поэтому большое количество липазы может «протечь» и попасть в кровь.
Понижение концентрации липазы в крови наблюдается в случаях:
- хронического панкреатита: уровни амилазы и липазы снижаются из-за повреждений клеток поджелудочной железы, которые теряются способность к производству ферментов;
- сахарого диабета, так как действие липаз тесно взаимосвязано с концентрацией в крови инсулина;
- болезни Крона, при которой активность фермента в кишечнике серьезно страдает из-за хронического воспаления органа;
- кистозного фиброза, из-за нарушенной функции поджелудочной железы.
Очень низкие уровни липазы часто сочетаются с высоким уровнем холестерина и триглицеридов в крови, повышенным кровяным давлением, варикозным расширением вен и трудностями с потерей веса.
Когда уровень липазы слишком высок или слишком низкий, врач назначает дополнительные исследования, чтобы определить конкретную причину этого изменения (панкреатит, почечная недостаточность и т.д.).
Однако, существуют формы поведения, которым мы може следовать в превентивных целях, и которые способствуют нормализации значений концентрации липазы.
В дополнение к лекарственной терапии, предписанной врачом, в случае, если поставлен диагноз панкреатит, холецистит и т. д, очень полезны будет изменение некоторых пищевых привычек.
- полностью отказаться от потребления алкогольных напитков, которые наносят вред поджелудочной железе и печени;
- высокий уровень липазы «информирует» нас о нарушении в переваривании жиров, так что полезным будет переход на диету, богатую клетчаткой;
- пить много воды (хорошая практика – 8-10 стаканов в день), потому что липаза – это гидро-растворимый фермент и требует разбавления.
Что же делать, когда уровень липазы в крови слишком низкий?
- практикуйте физические упражнения: регулярная физическая активность – это действительно хорошая привычка! Исследования показывают, что физическая активность способствует снижению уровня триглицеридов в крови и также позитивно влияет на уровень холестерина;
- используйте пищевые добавки: вы можете найти в продаже добавки с липазой как животного происхождения, так и растительного. Чаще всего эти добавки представляют собой смесь нескольких ферментов (липаза + амилаза + пектин + . ), чтобы облегчить пищеварение;
- Как и в случае высокого уровня липазы, стиль питания имеет большое значение. Низкие уровни липазы вызывают большие трудности с перевариванием жиров, поэтому нужно уменьшить их потребление (в идеале, не больше 20 г в день)! Диета, богатая на фрукты, овощи и злаки, а также обезжиренные йогурты и сыры, – это отличное решение!
источник
Организм не в состоянии усваивать пищу в том виде, в котором она попадает в желудок. Для начала её необходимо расщепить при помощи различных белковых веществ. Липаза — пищеварительный фермент, способствующий растворению и перевариванию жиров. Этот элемент участвует в процессе пищеварения, являясь частью поджелудочного сока. Он попадает в кишечник и там сепарирует сложные жиры на кислоты и трёхатомный спирт. Благодаря этому процессу обеспечивается поступление жирных кислот к клеткам.
Основными функциями липазы являются:
- фрагментация жиров,
- переработка витаминов A, D, E, K,
- расплавление жирных кислот,
- причастность к энергетическому обмену,
- регулирование уровня липидов в плазме,
- стабилизация обмена веществ.
Активность фермента проявляется при поступлении в организм жира. В кишечнике, при расщеплении жиров, находится основное его количество. В процессе регенерации клеток поджелудочной железы единицы липазы попадают в плазму. Фермент проходит через почки, а затем обратно абсорбируется в кровь. Присутствие липазы в кровотоке здорового человека практически постоянно.
Формируется липаза не только в железах, но и в лёгких, кишечнике и ротовой полости маленьких детей. Липаза, образующаяся в поджелудочной железе, называется панкреатической. Именно её количество указывает на возможные сбои в переработке пищи и является точным показателем при различных заболеваниях.
При естественной работе пищеварительных органов в кровотоке обращается малое количество липазы. Если происходит нарушение функции поджелудочной железы или панкреатический проток перекрывается, уровень ферментного соединения в крови резко возрастает. Понижение также является симптомом ряда заболеваний.
Причины роста проявления липазы:
- острое либо хроническое воспаление поджелудочной железы,
- травма органов пищеварения,
- рак пищеварительных органов,
- перекрытие камнем или новообразованием протока,
- кисты и другие образования,
- нарушение продвижения кишечника,
- прободение органов малого таза,
- воспаление брюшины,
- прободная язва желудка,
- диабет,
- инфаркт,
- переломы костей.
Причины пониженной активности:
- переизбыток жиров в рационе,
- переход воспалительного процесса из острой фазы в постоянную,
- резекция поджелудочной железы,
- недостаточность экзокринной функции,
- заболевания онкологического характера.
Границы уровня ферментного соединения как для мужчин, так и для женщин должны быть в пределах от 0 до 190 Ед/л. У детей показатель ниже — от 0 до 130 Ед/л.
Назначается исследование при следующих симптомах и значениях:
- постоянная тошнота и рвота,
- приступы боли в животе и спине,
- отсутствие аппетита,
- значительное превышение непереваренного крахмала/непереваренных соединительных волокон в кале,
- повышенное количество жиров в кале,
- определение эффективности лечения заболеваний желудочно-кишечного тракта.
Для более полной картины необходимо учесть и другой элемент пищеварительной системы — амилазу. Анализ на уровень этих двух ферментов позволяет определить заболевание поджелудочной железы с точностью до 99%.
При панкреатите количественный показатель липазы превышает номинальное значение в несколько десятков раз. Возрастает число единиц фермента в течение 4-8 часов после нарушения целостности ткани железы, а максимального значения достигает через 24 часа. Через 7-8 дней количество ферментного соединения в крови постепенно начинает уменьшаться.
Диагностируют уровень липазы при помощи исследования крови из вены. Для сдачи соответствующего анализа пациенту необходимо подготовиться.
Определяют уровень белкового соединения в крови двумя методами: ферментативным и иммунохимическим. Первый способ позволяет получить более быстрый результат. Оба способа предоставляют достоверные показатели. Для корректного прохождения исследования необходимо придерживаться общих правил.
- Сдавать анализ натощак. Последний приём пищи должен заканчиваться за 8 часов до взятия крови.
- Не разрешается пить какие-либо напитки, можно употреблять только чистую воду.
- За несколько дней до сдачи анализа необходимо исключить жирную пищу, алкоголь.
- Перед исследованием нельзя курить.
- Не следует осуществлять забор крови непосредственно после прохождения УЗИ, рентгенологических обследований.
- Психологическое и физическое состояния должны быть в пределах нормы.
В экстренных случаях анализ проводят без предварительной подготовки. Это необходимо при срочном диагностировании нарушений деятельности пищеварительного тракта.
Отклонение в результатах исследования уровня липазы возможно не только при неправильной подготовке к сдаче анализа. Существует ряд причин, способствующих получению некорректного отображения течения болезни.
- Приём оральных контрацептивов, кортикостероидов, ибупрофена, каптокрила, индометацина, гепарина и фуросемида.
- Травмы и переломы костей также сопровождаются увеличением фермента в крови.
- Проявление острой стадии панкреатита, при которой число липазы остаётся нормальным в первые сутки болезни.
- Наследственная гиперлипидемия.
- Хроническое заболевание почек.
- Врождённая недостаточность панкреатической липазы.
- Предшествующая сдаче анализа пересадка внутренних органов.
- Хроническое воспаление поджелудочной железы, при котором липаза может быть в норме или немного снизиться.
- У младенцев в первые 8 недель жизни уровень липазы может быть крайне низким, что соответствует норме.
Если вы принимаете какие-либо медицинские препараты, необходимо сообщить об этом врачу перед назначением исследования.
Для оптимизации функции желудочной железы и коррекции нарушений в пищеварительном тракте назначаются ферментные препараты с содержанием липазы. Основой таких препаратов служат ферменты поджелудочной железы животных. В препараты на растительной основе входят грибковая липаза и папаин. Фармацевтическая промышленность выпускает подобные препараты уже более 100 лет. Они хорошо переносятся и имеют минимальное количество побочных эффектов. Приём липолитических (содержащих липазу) средств устраняет неприятные симптомы в организме: тошноту, диарею, метеоризм, боли и чувство тяжести в животе.
Ферментные препараты назначаются при различных заболеваниях желудочно-кишечного тракта. А пациентам, перенесшим операцию по удалению поджелудочной железы, принимать ферментные препараты жизненно необходимо. Индивидуальную дозировку в каждом отдельном случае назначает врач.
Многие фармацевтические компании производят липолитические средства. Самыми популярными являются:
- панкреатин,
- гастернорм,
- креон,
- мезим-форте,
- панзинорм,
- панзистал,
- фестал,
- энзистал,
- панкреофлат,
- солизим,
- панцитрат.
При выборе препарата учитывается характер заболевания, его тяжесть и степень расстройства повреждённого органа. Отклонение от режима питания, непривычная пища могут вызвать временные нарушения в работе желудочно-кишечного тракта. В данном случае будут назначены среднеактивные ферментные препараты. Высокоактивные ферменты целесообразно принимать лишь при терапии острых фаз воспалительных процессов и хронических болезней.
источник
Все материалы публикуются под авторством, либо редакцией профессиональных медиков ( об авторах ), но не являются предписанием к лечению. Обращайтесь к специалистам!
© При использовании материалов ссылка или указание названия источника обязательны.
Автор: З. Нелли Владимировна, врач лабораторной диагностики НИИ трансфузиологии и медицинских биотехнологий
Липаза в крови? Судя по названию, это – фермент, помогающий расщеплению жиров. И действительно, заглянув в источники знаний по биохимии, встретив латинское название этого фермента (Lipase, в иных случаях – Steapsin) или вовсе длинное и мудреное – триацилглицеролацилгидролаза, можно почерпнуть более точные сведения в отношении его характеристик и значимости для обеспечения нормального процесса обмена липидов.
Основной поставщик фермента, расщепляющего жиры – поджелудочная железа, однако липаза в крови в небольших количествах появляется из других источников, например, ее немного поставляют железы ротовой полости (язык), слизистых желудка, кишечника, легких и даже чуть-чуть молочные железы, клетки крови (лейкоциты) и жировой ткани.
Анализ, определяющий активность липазы в крови, является важным лабораторным показателем, свидетельствующим о протекании весьма значимых биохимических реакций в организме.
Липаза относится к гидролитическим ферментам (она ускоряет гидролиз липидов на глицерин и жирные кислоты). Этот фермент, обладая групповой специфичностью, не привязан к какому-то одному субстрату, как например, уреаза, катализирующая расщепление мочевины. Липаза продуцируется многими органами и тканями, поэтому в зависимости от места ее производства, различают:
- Легочную;
- Печеночную;
- Кишечную;
- Лингвальную (этот вид фермента синтезируется в ротовой полости, он присутствует, в основном, у «грудничков», поскольку расщепляет жиры, содержащиеся в молоке, с возрастом необходимость в лингвальной липазе отпадает, поэтому продукция ее у взрослых совсем незначительна);
- Панкреатическую (о ней и пойдет речь в публикации).
В плазме крови, помимо панкреатической липазы, присутствует липаза липопротеиновая, которую еще называют осветляющим фактором за ее функциональную задачу – катализировать распад хиломикронов и, за счет этого, осветлять плазму.
Самое главное место среди энзимов, берущих на себя функцию расщепления жиров, принадлежит липазе панкреатической. За продукцию данного фермента отвечает поджелудочная железа, которая вырабатывает его и хранит в ацинарных клетках в неактивной форме. Вслед за поступлением пищи в 12-перстную кишку, липаза посредством панкреатического протока тоже проникает в тонкий кишечник, где переходит в активное состояние, чтобы незамедлительно приступить к своим непосредственным задачам – расщеплению липидов.
Следует заметить, что липаза – не единственный фермент, поставляемый поджелудочной железой, ведь другие вещества также должны быть подвергнуты расщеплению. Панкреатический сок, имеющий ярко выраженную щелочную реакцию (рН более 10), содержит энзимы, способные заняться прибывшими с продуктами питания углеводами (амилаза) и белками (протеазы).
В норме липазы в крови очень мало, да и та появляется в силу постоянной естественной регенерации ткани железы. Если же по каким-либо причинам поджелудочная железа начинает работать неправильно, активность этого фермента возрастает, и он в больших количествах направляется в кровеносное русло.
Что касается числовых значений нормы (референсных показателей) панкреатической липазы в крови, то, как и в случае с другими биохимическими тестами, нельзя ориентировать читателя на какие-то конкретные границы. Приведенная ниже, данная в качестве примера, таблица, может свидетельствовать, что нет одного, единого для всех методов и лабораторий показателя нормы, поэтому, как всегда, пациенту, заинтересованному в результатах своих анализов, следует обратиться в КДЛ, которая тестировала его кровь.
| Возраст | Норма (ферментативный колориметрический метод) | Норма (турбидиметрический метод) |
|---|---|---|
| Новорожденные | До 34 МЕ/мл | |
| 1 месяц – 12 лет | До 31 МЕ/мл | |
| 13 – 18 лет | До 55 МЕ/мл | 0 – 130 Ед/мл |
| Старше 18 лет | 13 – 60 МЕ/мл | 0 – 190 Ед/мл |
Другие источники также могут показывать различные пределы нормальных значений, например: от 0 до 470 U/l или от 7 до 70 Ед/л, так что без референсных значений лаборатории, которая производила исследование, осуществить расшифровку, скорее всего, не получится.
Очевидно, что изменения нормальных значений касаются только возраста, однако половая принадлежность для нормы практически роли не играет (для мужского и женского пола нормы одинаковы).
В моче, образуемой здоровыми почками, этот фермент не встретить, не глядя на то, что при клубочковой фильтрации молекулы липазы не задерживаются. Просто, пройдя клубочковый фильтр, они подвергаются обратному всасыванию в канальцах. Появление данного энзима в моче указывает на то, что проток поджелудочной железы чем-то заблокирован (возможно, опухолью?), и орган испытывает серьезные страдания.
Поводом к назначению таких анализов, как энзимы, вырабатываемые поджелудочной железой, по большей части выступают выраженные симптомы острых состояний системы пищеварения:
- Болезненность, которую называют «опоясывающей», поскольку она захватывает не только место расположения железы. Начинаясь где-то в подложечной области и быстро распространяясь в оба подреберья, боль переходит в область спины и грудной клетки, ее интенсивность столь велика, что больные не могут сдерживать стонов и криков;
- Лихорадка обычно не сразу, температура тела растет по мере развития осложнений;
- Мучительной тошнотой страдания человека не ограничиваются, к ней присоединяются «фонтанная» многократная рвота, не облегчающая состояние;
- Попытки поесть приводят к усугублению ситуации (боль усиливается, рвота продолжается, поэтому желание даже смотреть на еду пропадает);
- Сердечно-сосудистая система со своей стороны реагирует снижением артериального давления, учащением сердцебиения.
Повышенная концентрация липазы с большим преимуществом указывает на проблемы, настигшие паренхиму поджелудочной железы, поэтому исследование этого липолитического фермента в плазме крови, как водится, назначается вслед за другим анализом – определением гликозил-гидролазы (альфа-амилазы) в крови. Причем, данный энзим (липаза) нередко оказывается более информативным, поскольку его чувствительность и специфичность выше. Например, в крови липаза повышена (очень существенно – до 200! раз) уже через 4-7 часов (пик – через сутки) и, если воспаление затихает, концентрация приходит в норму через 1 – 2 недели.
Амилаза же в этом плане ведет себя немного иначе: повышенная активность отмечается через 6 – 12 часов, а в норму показатели гликолитического фермента, катализирующего реакцию расщепления крахмала и гликогена, возвращаются от 2 дней до недели (разумеется, если процесс в самом органе заканчивается благополучно).
В целом, изменения этих двух показателей в сторону возрастания при развитии воспалительной реакции в паренхиме поджелудочной железы, а затем снижения, если реакция идет на спад, движутся, можно сказать, синхронно. При определении обоих параметров острый панкреатит удается диагностировать в 98% случаев.
Между тем, высокие показатели не всегда согласуются с тяжестью патологического состояния, поэтому опираться только на числовые значения гликолитического (альфа-амилазы) и липолитического (липазы) ферментов в крови не стоит.
Несомненно, перво-наперво, повышенная концентрация липазы в крови заставляет заподозрить острый панкреатит. Однако особо сложные ситуации требуют дифференцировки данного острого состояния от других, клинически схожих и столь же опасных, болезней, поэтому выделен круг показаний для назначения подобного анализа:
- Воспалительная реакция, которая резко запустилась и начала стремительно развиваться в ткани самой поджелудочной железы (острый панкреатит);
- Проблемы, вдруг возникшие по причине образования и накопления камней у ближайшего «соседа», овального мешка – желчного пузыря (острый холецистит);
- Хронический воспалительный процесс, локализованный в паренхиме поджелудочной железы (хр. панкреатит) в фазе обострения;
- Перфоративная язва желудка;
- Почечная недостаточность (как острая – ОПН, так и хроническая – ХПН);
- Сахарный диабет (диабетический кетоацидоз – ДКА, который более характерен для СД 1 типа);
- Тяжелое поражение паренхимы печени (цирроз);
- Высокая (тонкокишечная) непроходимость кишечника;
- Хронический алкоголизм;
- Пересадка органов.
И опять-таки, лабораторная диагностика исследованием только одного липолитического фермента в плазме крови не ограничивается, целесообразно включать в протокол определение других энзимов, в частности, альфа-амилазы.
Подготовка к исследованию активности липазы ничем особенным не выделяется среди подготовительных мероприятий к другим биохимическим тестам. Пациенту, заинтересованному за первым разом получить на руки достоверный ответ, следует отправиться отдохнувшим, спокойным, голодным (прием пищи прекратить за 12 – 14 часов до анализа). Кстати, привычные перекуры нужно отменить за полчаса до венепункции или забыть о сигаретах в это утро вовсе.
Описываемый в представленной работе липолитический фермент, производство которого входит в обязанности поджелудочной железы, выступает главным индикатором ее болезней. Липаза, прежде всего, проявляет повышенную, а иногда и довольно высокую, превосходящую норму в десятки раз, активность при воспалительных либо других поражениях паренхимы органа, обеспечивающего процессы пищеварения, энергетического обмена и другие, не менее важные, реакции:
- Острый панкреатит, который развивается преимущественно при камнеобразовании и наличии конкрементов в пузыре, накапливающем желчь, или же в случаях неумеренного потребления алкогольных напитков. Уже по истечении пары-тройки часов (после того, как железе что-то «не понравилось»), она начинает «бунтовать» и реагирует проявлением клинической симптоматики и возрастанием концентрации липазы в крови. Беспокойство и сомнения относительно прогноза вызывают ситуации, когда увеличение значений липолитического энзима растет стремительно, перекрывая верхние границы нормы во много раз;
- Хроническая форма воспалительного процесса (хр. панкреатит) в период обострения. При вялом длительном течении заболевания липаза повышена не так столь значительно, резкого роста, характерного для острой воспалительной реакции, в общем-то, не отмечается. По мере затихания болезни, концентрация энзима постепенно приближается к норме. Но, если железа и дальше будет страдать, пациент может услышать, что в его плазме крови липаза понижена;
- Киста (истинная либо ложная – псевдокиста) в паренхиме поджелудочной железы;
- Травмирование железы;
- Обструкция главного панкреатического протока механическим препятствием (рубцом, конкрементом).
- Онкологический процесс, возникающий в ткани железы.
Липаза повышена при многих состояниях, которые по большей части связаны с этим важным органом, поскольку также входят в систему пищеварения:
- Хроническая патология желчного пузыря, обострение желчнокаменной болезни (ЖКБ);
- Тонкокишечная блокада (непроходимость), некроз кишечной стенки (инфаркт);
- Воспаление брюшины (перитонит);
- Сквозной дефект стенки любого полого внутреннего органа в результате разрыва язвы (желудок, 12-перстная кишка) или вследствие повреждения другого характера;
- Замещение (необратимое) паренхимы печени соединительной тканью (цирроз);
- Снижение тока желчи и, соответственно, уменьшение ее подачи в 12-перстную кишку без повреждения и закупорки внепеченочных желчевыводящих путей (внутрипеченочный холестаз).
Кроме патологических состояний желудочно-кишечного тракта (ЖКТ), повышенную активность описываемого липолитического фермента можно наблюдать и в других ситуациях:
- Тяжелых нарушений функции почек (острая и хроническая недостаточность);
- Злокачественной опухоли молочной железы;
- Патологии обмена (известная троица: подагрический артрит, ожирение, сахарный диабет);
- Обширных травм мягких тканей;
- Переломов трубчатых костей;
- Систематического употребления напитков, содержащих этиловый спирт (поджелудочная железа, подобно печени, очень не любит алкоголь);
- Частого использования отдельных фармацевтических средств: гормональных препаратов (оральные контрацептивы, кортикостероиды), диуретиков (фуросемид), НПВП (ибупрофен), наркотических анальгезирующих средств, прямых антикоагулянтов (гепарин).
Следует заметить, что при остром паротите, именуемом в народе «свинкой» или «заушницей», липаза повышена только тогда, когда одновременно с околоушной слюнной железой поражается и поджелудочная.
Хотя фермента, ускоряющего распад жиров в плазме крови и так не ахти сколько, так отдельные состояния еще больше снижают его количество. Если анализ свидетельствует, что в крови липаза понижена, значит, придется поискать тому причину. Чаще всего дело касается хронического воспалительного процесса в поджелудочной железе – довольно распространенной патологии среди различных возрастных групп. Главной предпосылкой, формирующей подобную патологию, прежде всего, конечно, считают алкоголизм, однако не следует забывать и то, что большинство людей с малолетства нагружают орган, отдавая предпочтения «вкусностям», а не «полезностям». Хотя, кроме этого, существует ряд обстоятельств, которые тоже негативно влияют на состояние этого паренхиматозного органа.
Такой лабораторный тест, как определение липазы в плазме крови, вполне применим, если имеет место протекающее годами хроническое воспаление данной локализации, однако не следует забывать, что существенное повреждение ткани органа в ходе длительного процесса может привести к обратному эффекту – концентрация фермента окажется пониженной. Помимо этого, липаза понижена бывает и в других, хотя и не столь распространенных, случаях, например:
- При злокачественных опухолях (безусловно, за исключением рака поджелудочной железы);
- У любителей заполнять свой ежедневный рацион преимущественно жирной пищей (почти весь фермент растрачивается на работу с жирами);
- Если по каким-либо причинам падают функциональные способности поджелудочной железы, за счет чего снижается производство ферментов;
- Липаза понижена при кистозном фиброзе поджелудочной железы (муковисцидозе – серьезной системной патологии, передающейся по наследству аутосомно-рецессивным путем, для которой характерно повреждение желез внешней секреции и глубокие функциональные расстройства дыхательной системы).
Активность липазы окажется пониженной вследствие проведения редкого хирургического вмешательства – панкреатэктомии. Подобная операция осуществляется, когда под вопросом находится жизнь человека и, ради ее спасения, врачи принимают решение о необходимости использования радикальных способов. Пониженная концентрация липазы будет отмечаться как после частичного (в основном, если операция затрагивает головку и часть тела), так и после полного удаления органа.
Люди, которые имеют проблемы с пищеварением, когда «что-то не то съедят», почти всегда в своей домашней аптечке держат ферментные средства, корректирующие деятельность ЖКТ. Да и относительно здоровые нет-нет, да и принимают «ферменты» для улучшения работы кишечника и во избежание нежелательных эффектов после обильного чревоугодия, связанного с праздничным застольем.
Это понятно, яств много, попробовать хочется всего, а желудок начинает «протестовать». Вот и передают запасливые женщины друг другу прямо за столом панкреатин, мезим-форте, фестал и другие препараты (наблюдения показывают, что женский пол более предусмотрителен, нежели мужской в этом плане). Разноцветные (желтые, розовые…) таблетки, капсулы и драже действительно выручают при неизбежном употреблении жирной пищи, потому что все они содержат такой важный и необходимый липолитический фермент, как липаза.
источник
Липаза (LPS) – фермент, участвующий в переваривании жиров. Вырабатывается поджелудочной железой и поступает в большом объеме в сыворотку при повреждении клеток органа. Анализ на определение уровня LPS в крови широко применяется в гастроэнтерологии, проводится в комплексе с исследованием амилазы общей (моча, сыворотка крови), амилазы панкреатической. Результаты исследования используются для выявления патологий поджелудочной железы, в частности острого и хронического панкреатита, а также для мониторинга эффективности терапии. Материалом для анализа является сыворотка, выделенная из венозной крови. Исследование проводится энзиматическим колориметрическим методом. Для взрослых пациентов нормальными являются значения от 16 до 60 МЕ/л. Сроки выполнения теста – не более 1 суток.
Липаза (LPS) – фермент, участвующий в переваривании жиров. Вырабатывается поджелудочной железой и поступает в большом объеме в сыворотку при повреждении клеток органа. Анализ на определение уровня LPS в крови широко применяется в гастроэнтерологии, проводится в комплексе с исследованием амилазы общей (моча, сыворотка крови), амилазы панкреатической. Результаты исследования используются для выявления патологий поджелудочной железы, в частности острого и хронического панкреатита, а также для мониторинга эффективности терапии. Материалом для анализа является сыворотка, выделенная из венозной крови. Исследование проводится энзиматическим колориметрическим методом. Для взрослых пациентов нормальными являются значения от 16 до 60 МЕ/л. Сроки выполнения теста – не более 1 суток.
Липаза в крови – маркер заболеваний поджелудочной железы. Исследование активности этого фермента в сыворотке имеет большое диагностическое значение в гастроэнтерологии. Липаза – фермент, который участвует в пищеварительном процессе, расщепляя жиры. В неактивной форме она синтезируется ацинарными клетками поджелудочной железы, по протоку поступает в верхний отдел тонкого кишечника, где активируется белком колипазой и ферментом трипсином. В общем процессе пищеварения липаза отвечает за гидролиз триглицеридов – сложных эфиров глицерола и высших карбоновых кислот.
Ткани поджелудочной железы обновляются, поэтому в крови постоянно циркулирует небольшое количество липазы. Активность фермента в кровотоке увеличивается при повреждении клеток этого органа из-за панкреатита, блокировки протока опухолевым новообразованием, рубцом или камнем. Фильтрация липазы происходит в почечных клубочках, но в канальцах она всасывается обратно и в мочу не поступает. Период полураспада фермента – 7–14 часов.
Уровень липазы исследуется в сыворотке венозной крови. Анализ выполняется с помощью энзиматических колориметрических методов, находит широкое применение в гастроэнтерологической практике. Результаты позволяют оценить состояние поджелудочной железы и ее протоков, выявить перфоративные повреждения тонкого кишечника, желудка.
Анализ крови на липазу проводится при подозрении на острый или хронический панкреатит, а также на другие заболевания, вовлекающие в патологический процесс поджелудочную железу. К ним относятся закупорка панкреатического протока опухолью, камнем или рубцом, онкологические новообразования, перфоративная язва желудка, перитонит, острый холецистит, тонкокишечная непроходимость, алкоголизм, диабетический кетоацидоз, цирроз печени, почечная недостаточность, эпидемический паротит. Тест на липазу проводится как для первичной диагностики заболеваний, так и для мониторинга их течения, оценки эффективности лечебных мероприятий. Исследование назначается при наличии жалоб на острую боль в животе, отдающую в спину или распространяющуюся от пупка, потерю аппетита, приступы тошноты и рвоты, усиленное газообразование, запор, повышение температуры тела. Так как тест на липазу не входит в набор стандартных показателей биохимического анализа крови, его проводят дополнительно при повышении значений АЛТ (аланинаминотрансферазы) и щелочной фосфатазы.
Анализ на содержание липазы в крови может быть назначен при подготовке к хирургическим вмешательствам, до и после трансплантации органов, при подозрении на травму поджелудочной железы. Он необходим для дифференциального определения синдрома мальабсорбции. Чаще всего проводится в комплексе с тестом на общую амилазу в крови и моче, панкреатическую амилазу в крови.
Тест на липазу может оказаться неинформативным при хронической почечной недостаточности, выраженном гемолизе, длительном приеме кортикостероидов, гепарина, наркотических анальгетиков. Во всех этих случаях определяется повышенная активность фермента вне зависимости от поражения поджелудочной железы. Забор крови для исследования невозможен у пациентов с моторным и психическим возбуждением, выраженной анемией, гипотонией, нарушениями гемокоагуляции.
Анализ на липазу в крови высокоспецифичен и чувствителен по отношению к заболеваниям поджелудочной железы, результаты практически не изменяются при патологиях других органов. Но, несмотря на это, с целью диагностики панкреатита чаще проводится тест на альфа-амилазу, так как существуют технические сложности определения активности липазы: не разработаны международные нормативные значения, результаты разных лабораторий сложно сопоставить.
Биоматериалом для исследования является кровь из вены. Ее забор производится утром, с 8 до 11 часов. Подготовка к процедуре включает в себя отказ от еды на протяжении 12 часов, от курения, эмоциональных и физических нагрузок – в течение предшествующих 30 минут. Разрешено пить чистую негазированную воду. За неделю до исследования нужно прекратить прием алкоголя и, по возможности, лекарственных средств. Если прервать прием препаратов нельзя, необходимо сообщить об этом врачу, в крайнем случае – лаборанту.
Как правило, кровь берется из локтевой вены при помощи шприца. После забора необходимого объема (15–20 мл) пробирку плотно закрывают и помещают в бокс для дальнейшей транспортировки в лабораторию. Перед анализом из крови выделяют сыворотку. Исследование проводится энзиматическим колориметрическим методом: под действием липазы субстрат расщепляется, скорость увеличения абсорбции смеси пропорциональна концентрации фермента. Выполнение исследования занимает не более 1 рабочего дня.
У взрослых людей в норме концентрация панкреатической липазы в крови составляет от 13 до 60 МЕ/л. Активность фермента у детей более низкая, в первые два месяца жизни она достигает 34 МЕ/л, в возрасте до 12 лет – 31 МЕ/л, до 18 лет – 55 МЕ/л. Половые различия не имеют значения в определении нормы теста. Важно помнить, что референсные показатели могут различаться в зависимости от лабораторного оборудования и применяемых реактивов. Обычно в бланке с результатами указан диапазон нормы, на который нужно ориентироваться. К некоторому повышению уровня липазы в крови приводит эмоциональный стресс, физическое переутомление, лишний вес. Значения ниже нормативных определяются при избыточном поступлении триглицеридов в кровь, например, если в рационе преобладает жирная пища.
Причины повышения уровня липазы в крови – заболевания поджелудочной железы, приводящие к повреждениям клеток органа: острый и хронический панкреатит, панкреонекроз, рак. Сочетание тестов на амилазу и липазу в крови позволяет диагностировать такие нарушения с точностью 98%. При остром панкреатите увеличение активности фермента происходит уже через 2–6 часов, а максимума достигает спустя 12–30 часов. Чем больше отклонение от нормы, тем менее благоприятен прогноз. При хроническом панкреатите уровень фермента повышается умеренно, а затем, по мере гибели клеток органа, снижается. Одной из самых частых причин такой формы заболевания является алкоголизм.
Еще одной группой причин повышения липазы в крови является закупорка панкреатического протока. Она может произойти при желчнокаменной болезни, опухоли желудка, тонкого кишечника или самого протока, разрастании рубцовой ткани. В таких случаях развивается застой панкреатического сока, и ферменты начинают всасываться в кровь. Также увеличение концентрации липазы в крови происходит при заболеваниях с вторичным поражением поджелудочной железы: при перфоративной язве желудка, инфаркте кишечника, перитоните, остром холецистите, тонкокишечной непроходимости, почечной недостаточности, диабетическом кетоацидозе, циррозе печени.
Частой причиной снижения уровня липазы в крови является нарушение функций поджелудочной железы, утрата большого количества клеток органа. Такие изменения выявляются на поздних стадиях муковисцидоза, онкологических заболеваний (за исключением карциномы поджелудочной железы), при прогрессирующем хроническом течении панкреатита, после операции по удалению органа или его части. Также причиной снижения активности липазы в плазме может стать гиперлипидемия – патология, при которой аномально увеличивается количество триглицеридов в кровотоке.
Концентрация липазы в крови является одним из наиболее чувствительных и специфичных маркеров патологий поджелудочной железы. Исследование имеет большое диагностическое значение в гастроэнтерологии, проводится в комплексе с общим анализом крови и мочи, биохимическим анализом крови с определением альфа-амилазы и амилазы панкреатической. Результаты отражают не только наличие поражения тканей, но также обширность и глубину патологического процесса, поэтому, чем больше отклонение показателей от нормы, тем быстрее должна быть оказана медицинская помощь. Чаще всего лечение назначает гастроэнтеролог, в некоторых случаях – нефролог, онколог, педиатр или терапевт (в зависимости от диагноза и наличия специалистов).
Незначительные физиологическое снижение активности липазы в крови можно устранить с помощью коррекции питания: необходимо сократить количество поступающих с пищей жиров. Нормализация массы тела – еще одно условие для восстановления нормального уровня фермента в крови.
источник
Липаза – один из ферментов пищеварительного сока, который образуется поджелудочной железой и участвует в переваривании жиров.
Эстераза, стеапсин, гидролаза эфиров глицерина.
Энзиматический колориметрический метод.
МЕ/л (международная единица на литр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед исследованием.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
В норме только небольшое количество липазы циркулирует в кровяном русле (из-за естественного обновления клеток поджелудочной железы). Когда происходит повреждение поджелудочной железы, как при панкреатите, или панкреатический проток блокируется камнем или опухолью, липаза начинает в больших количествах попадать в кровоток, а затем и в мочу.
Для чего используется исследование?
Тест на липазу (часто вместе с тестом на амилазу – другой фермент поджелудочной железы) используется, чтобы диагностировать острый или хронический панкреатит и другие заболевания, затрагивающие поджелудочную железу.
Когда назначается исследование?
Данное исследование проводят, когда есть признаки патологии поджелудочной железы:
- интенсивная боль в животе и спине («опоясывающая боль»),
- повышение температуры,
- потеря аппетита,
- рвота.
Тест на липазу может быть назначен для контроля за эффективностью лечения, а также для того, чтобы узнать, повышается или снижается активность липазы при заболеваниях поджелудочной железы.
Референсные значения
Причины повышения активности липазы
- Острый панкреатит. Липаза начинает подниматься через 2-6 часов после повреждения поджелудочной железы, достигает максимума через 12-30 часов и обычно постепенно снижается в течение 2-4 дней.
- Острый панкреатит возникает главным образом из-за камней в желчном пузыре и злоупотребления алкоголем.
- Хронический панкреатит. При хроническом панкреатите активность липазы вначале умеренно повышена, однако затем может понижаться и приходить в норму по мере усугубления поражения поджелудочной железы. Основная причина хронического панкреатита – хронический алкоголизм.
- Травма поджелудочной железы.
- Рак поджелудочной железы.
- Закупорка (камнем, рубцом) панкреатического протока.
Причины понижения активности липазы
- Снижение функции поджелудочной железы.
- Муковисцидоз (кистозный фиброз) поджелудочной железы – тяжелое наследственное заболевание, связанное с поражением желез внешней секреции (легкие, желудочно-кишечный тракт).
- Удаление поджелудочной железы.
Что может влиять на результат?
- Каптоприл, кортикостероиды, оральные контрацептивы, фуросемид, ибупрофен, наркотические анальгетики, гепарин могут повышать активность липазы.
- Хроническая почечная недостаточность способна увеличивать активность липазы в крови.
- Активность липазы у детей в первые два месяца жизни низкая, она повышается до взрослого уровня к концу первого года жизни.
- Липаза содержится только в поджелудочной железе, поэтому является более специфичным показателем повреждения поджелудочной железы, чем амилаза. При остром паротите активность липазы не изменяется.
Кто назначает исследование?
Врач общей практики, терапевт, педиатр, гастроэнтеролог, хирург.
источник
Сдавать анализ крови на проверку его биохимических показателей приходилось каждому человеку. Если исследование проводилось с целью узнать состояние поджелудочной железы и показатели значений ферментов, то в результатах обязательно будет упомянута липаза, её диапазон нормы и полученное значение концентрации.
Пища, содержащая в себе сложные белки и жиры, не может быть усвоена в изначальном виде. При поступлении в систему пищеварения употреблённая еда проходит специальную обработку ферментами, которые способны расщепить её на более мелкие компоненты. К таким веществам относятся амилаза, протеаза и липаза. Последнее вещество вырабатывается поджелудочной железой — значение именно этой липазы, которую называют панкреатической, можно увидеть в одной из строк биохимического анализа.
Также липаза образуется в организме другими органами:
- печенью — этот вид липазы поддерживает в норме число липидов в плазме крови;
- лёгкими;
- кишечником;
- желудком — этот вид липазы содержится в желудочном соке и помогает гидролизации жиров;
- полостью рта — фермент имеется лишь у грудных детей, такой вид липазы способствует расщеплению жирного материнского молока.
Панкреатическая липаза несёт ключевую функцию разложения жиров, приходящих извне с пищей. При отсутствии этого фермента попадающие в организм жиры, несущие большую энергетическую ценность, были бы неусвоенными и выходили в неизменном виде. Присутствие липазы в оптимальном количестве — залог человеческого здоровья и хорошего метаболизма.
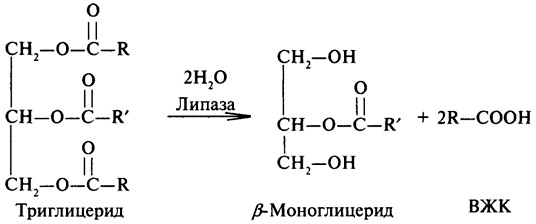
Нормальная работа липолитических ферментов возможна только в присутствии желчи. Этот секрет помогает в эмульгации жиров, разделяя их и превращая в эмульсию, тем самым значительно увеличивая площадь воздействия фермента на жир и улучшая их контактирование, а также ускоряя гидролиз. Кроме того, желчные кислоты способны переводить липазу, производимую поджелудочной железой, в активную форму, таким образом все попавшие в пищеварительный тракт молекулы жиров становятся более доступными к расщеплению различными формами липаз.
У здорового человека показатели липазы находятся на постоянном уровне, особенностью этого фермента являются одинаковые нормативы значений как для мужчин, так и для женщин, изменения происходят лишь со взрослением человека.
| Возраст | Концентрация липазы в норме, единиц в миллилитре крови |
| Дети и подростки до 18 лет | 0–130 |
| Взрослые мужчины и женщины | 0–190 |
Если рассматривать значения только панкреатической липазы, то её правильная величина будет составлять 13–60 Ед/мл.
Количество липазы в крови говорит о состоянии работы пищеварительной системы. Резкое повышение концентрации панкреатической липазы сигнализирует о присутствии панкреатита. Выполненный анализ крови может сказать о течении этого заболевания и возможном развитии осложнений.
При острой форме воспаления поджелудочной железы через восемь часов количество липазы может увеличиться в десятки раз, затем нормализация её уровня будет продолжаться до двух недель.
Анализ на содержание липазы — специфический. Величина концентрации этого фермента остаётся постоянной при многих патологиях: болезнях печени, развитии внематочной беременности, вместе с тем значение других пищеварительных ферментов изменяется.
Доктор может назначить исследование на уровень липазы при подозрении у пациента следующих состояний:
- острого воспаления поджелудочной железы (панкреатита). Наиболее показателен анализ, назначенный к сдаче через 48 часов после появления симптомов острого панкреатита — так значение этого фермента будет на пике;
- хронической формы панкреатита — в таком варианте затруднительней диагностировать заболевание, поскольку при течении длительного процесса воспаления поджелудочная железа перестаёт продуцировать ферменты и величина липазы в крови окажется сниженной;
- эпидемического паротита, или свинки, — при этом заболевании нормальная концентрация липазы говорит о воспалении околоушных желез, а увеличенная — о течении патологического процесса в поджелудочной.
Поскольку фермент отвечает за успешное переваривание жирной пищи, то при явной нехватке этого вещества будет развиваться ферментативная недостаточность поджелудочной железы. Сигналами о прогрессе такого состояния являются:
- чувство слабости у больного;
- зловонный кал жидкой консистенции;
- потеря аппетита или его снижение;
- метеоризм;
- уменьшение веса;
- появление тошноты и рвота;
- боль в животе.
При избытке липазы проявляются такие же симптомы, но при этом зачастую повышается температура тела, что служит сигналом о течении воспалительного процесса (панкреатита).
Для установления уровня липазы необходима сдача крови из вены для исследования. Подготовка к процедуре довольно проста:
- За 3–4 дня до забора крови следует воздержаться от употребления жирной пищи, а также специй, маринадов и приправ.
- В день сдачи крови на анализ необходим отказ от приёма пищи, обследуемый должен иметь пустой желудок.
- Если пациент принимает какие-либо препараты на постоянной основе, то стоит сообщить об этом врачу в целях получения достоверных результатов. Лучшим вариантом будет прекращение употребления всех лекарств за неделю до сдачи крови на липазу.
- Анализ должен назначаться на ранние часы (до 11 утра).
Стоит воздержаться от сдачи крови на липазу, если в этот день пациент проходил рентгенологическое исследование.
Если диагностику на уровень липазы необходимо провести внепланово из-за тяжёлого состояния больного, то специальной подготовки не требуется.
Забор крови для исследования — несложная и малоболезненная процедура, знакомая каждому человеку с детства.
- Перед взятием крови на анализ накладывается жгут выше локтевого сгиба.
- Место пункции крови протирают спиртом, после чего вводится игла в вену.
- После взятия необходимого количества биоматериала жгут снимается.
- Уколотое место закрывают ватой и прижимают её в локтевом сгибе для остановки кровотечения.

Часто совместно со сдачей крови на определение концентрации липазы назначают и одновременное установление уровня амилазы — дополнительного фермента, характеризующего работу поджелудочной.
Интерпретация результатов анализа на липазу поможет врачу ориентироваться в дальнейшей диагностике заболевания больного и назначать соответствующее лечение.
Превышение нормы этого фермента может сигнализировать о следующих заболеваниях:
- развитии панкреатита в острой фазе;
- течении воспаления в желчном пузыре;
- сбое в функционировании эндокринной системы;
- эпидемическом паротите;
- язве желудка, двенадцатиперстной кишки;
- панкреонекрозе;
- недостаточной работе почек;
- аутоиммунных состояниях;
- непроходимости кишечника;
- подагре;
- наличии злокачественных опухолей в поджелудочной железе;
- инфаркте;
- ожирении высокой степени.
Высокая концентрация липазы выявляет острую форму панкреатита, несвоевременная диагностика которого провоцирует почечую или печеночную недостаточность
Снижение количества липазы свидетельствует о следующих состояниях:
- появлении опухолей в любой области, кроме поджелудочной железы;
- прогрессе панкреатита до вялотекущей стадии;
- хирургическом иссечении поджелудочной железы;
- муковисцидозе;
- сквозной язве желудка;
- гиперлипидемии (наследственной болезни, при которой уровень липидов в крови постоянно повышен);
- перитоните.
Такое заболевание, как ДЛКЛ, начали диагностировать сравнительно недавно. При этой редкой патологии фермент лизосомная кислая липаза отсутствует в организме либо находится в сильном недостатке. Наблюдается накопление липидов в клетках и усиление синтеза холестерина. Дефицит лизосомной кислой липазы имеет два проявления:
- болезнь Вольмана — смертельное заболевание, вызванное генной мутацией, поражающее печень и надпочечники. Пациенты с таким диагнозом обычно умирают ещё в младенчестве;
- болезнь накопления эфиров холестерина, разрушающая не только печень, но и сердечно-сосудистую систему. В крови наблюдается высокое содержание липидов, у пациента прогрессирует атеросклероз. Время жизни больного может быть более продолжительным, чем при болезни Вольмана, однако ещё в детском возрасте у пациента возникает поражение печени в той или иной степени.
- рвота;
- диарея;
- сильное вздутие живота;
- низкорослость;
- желтуха;
- слабость организма;
- недостаток веса.
В США и странах Евросоюза болезнь Вольмана учатся лечить методом ферментозаместительной терапии, при которой пациенты, получающие препарат Себелипаза альфа, имеют возможность ведения нормального образа жизни.

Кроме текущих хронических и острых заболеваний, повышение и снижение содержания липазы может происходить из-за сторонних факторов:
- приёма медицинских препаратов:
- Индометацина;
- анальгетиков;
- успокоительных средств;
- гепаринов;
- получения травм или переломов длинных костей, содержащих высокое количество жиров (уровень липазы возрастает);
- чрезмерного употребления пищи с преобладанием жиров в рационе (липаза снижается).
Как увеличение, так и уменьшение уровня липазы зачастую говорит о сбое в работе системы пищеварения. Терапия должна быть направлена на устранение причины, влияющей на концентрацию фермента.
| Заболевание | Назначаемое лечение |
| Болезни поджелудочной железы | Приём медикаментов:
|
| Патологии желчного пузыря |
|
| Новообразования в пищеварительной системе | хирургические операции с дальнейшей коррекцией лечения |
По моему мнению, строгое соблюдение диеты и отказ от алкоголя стоит во главе лечения панкреатита. При острой фазе заболевания лучшим выходом будет голодание — переждав несколько дней на воде, вы получите лучший результат, чем от применения дорогостоящих препаратов. Голод усмиряет острое воспаление, перестаёт провоцировать поджелудочную на участие в пищеварительном процессе, тем самым запуская восстановление поражённого органа. Выход из голода должен быть постепенным, после этого лучше всего питаться по диете номер 5, при которой исключаются жирные продукты, блюда, приготовленные методом жарки и на гриле, острые приправы и специи. Рекомендуется дробное питание до семи раз в день, не допускающее появления голода.
Вовремя обнаруженный панкреатит и другие заболевания ЖКТ хорошо поддаются терапии и предотвращают развитие серьёзных осложнений. Правильное лечение и соблюдение диеты спровоцируют понижение уровня липазы через 14 дней.
При обнаружении у пациентов увеличения содержания липазы в 10 раз и более и отсутствии улучшения после медикаментозной терапии, дальнейший прогноз для больного неблагоприятный. Полный отказ от лечения и запущенная болезнь может привести к смерти пациента.
- Соблюдение правильного рациона, баланса жиров, белков и углеводов.
- Своевременное обращение к врачу при симптомах панкреатита.
- Отказ от вредных привычек, в первую очередь алкоголя, провоцирующего болезнь.
- Соблюдение всех рекомендаций врача и приём медикаментов в период ремиссии.
- Нормализация веса.
Анализ на липазу — специфичный показатель патологии поджелудочный железы. Вовремя сделанный тест поможет определить начало развития болезни, отследить её характер и эффективность терапии.
источник
 Высокая концентрация липазы выявляет острую форму панкреатита, несвоевременная диагностика которого провоцирует почечую или печеночную недостаточность
Высокая концентрация липазы выявляет острую форму панкреатита, несвоевременная диагностика которого провоцирует почечую или печеночную недостаточность