Вы можете узнать много нового о том, что происходит внутри, изучая характеристики мочи.
Если глаза – зеркало души, то унитаз является зеркалом тела. Необходимо следить за цветом мочи, и стремиться к легкому лимонадному оттенку, который будет означать оптимальный баланс воды в организме.
Определить по цвету мочи обезвоживание можно, но анализ крови будет более результативным. В американском исследовании рассматриваются гидратационные тесты среди пожилых людей, и было обнаружено, что моча, в частности цвет может быть изменен слишком многими вещами, чтобы точно предсказать нарушение водного баланса.
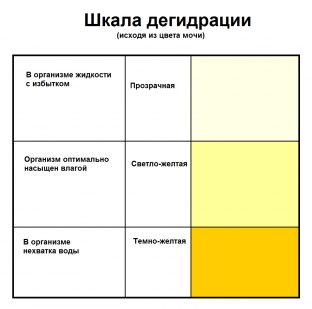
Желтоватый цвет мочи происходит от химического побочного продукта, который получается, когда почки выполняют свою работу по переработке отходов. Чем больше организм обезвожен, тем больше моча концентрируется и тем темнее получается цвет. Бледно-желтый цвет отражает хороший баланс между чрезмерным содержанием воды в организме и ее недостатком.
Хотите верьте, хотите — нет, но моча может быть во всех цветах радуги. Хизер Вест, который работает в лаборатории больницы, запечатлел большой спектр цветов во время своей работы и сделал даже серию фотографий, доказывающих разнообразие оттенков жидкостей организма в зависимости от разных факторов.
Вы, наверное, съели свеклу, ежевику или ревень. Красноватый и розовый желудочный сок после поедания свеклы, феномен достаточно распространенный, что даже получило свое название: битурия. Некоторые из соединений, отвечающих за цвет красных продуктов, выводятся из организма в моче после обработки почками.
Розоватый оттенок должен проявиться в ближайшие 24 часа после того, как вы съели, например, отварную свеклу, но если окрашивание медлит, это может стать признаком опухоли мочевого пузыря или почек.
Если вы не ели в последнее время свеклу, ревень и ежевику, если заметили какие-либо сгустки крови или другие кусочки ткани в вашей моче, пожалуйста, обратитесь к врачу. Оба случая редки у мужчин, диагностируются у женщин, так как их физиология отличается.
Так же, как ваша кожа может окраситься в оранжевый цвет, если вы едите слишком много моркови, так и ваша моча может это сделать. Это означает, что вы превысили дозу бета-каротина, который затем выводится из организма с мочой.
Лечение ИМП (инфекций мочеполовых путей) Уропирином (Pyridium) и Варфарином, разжижителями крови также может привести к оранжевой моче. Если вы принимаете эти лекарства, то врач предупредит вас об изменениях цвета мочи, поэтому незачем беспокоиться.
Если вы видите в моче больше неона или люминесцентного оранжевого, значит, у вас расстройства, связанные с печенью, особенно если вы заметили желтоватый оттенок белков глаз.
Яркий, флуоресцентный желтый в унитазе, вероятно, связан с приемом витаминов. Витамины группы В, особенно В12, являются виновниками резкого изменения цвета. Это не является причиной для беспокойства — за исключением того, что вы, наверняка, заплатили хорошие деньги за эти витамины, которыми только что помочились!
Несмотря на распространенное заблуждение, употребление в пищу спаржи или брокколи в вегетарианских блюдах не способно окрасить вашу мочу в зеленоватый оттенок.
В некоторых случаях зеленоватый желудочный сок может быть признаком специфической формы инфекции мочевых путей, вызванной микроорганизмами протей.
Зеленый цвет мочи могут также вызвать почечные камни, поэтому следует обратится к врачу и сдать необходимые анализы.
Редкое генетическое состояние, которое называется гиперкальциемия (синдром синих пеленок), которая включает в себя наличие слишком большого количества кальция в костях, может привести к появлению голубой мочи.
Скорее всего, вы никогда не увидите синюю мочу в унитазе, однако такие случаи редко встречаются, поэтому стоит быть начеку.
Порфирия – редкий класс расстройств, которые обычно связаны с чувствительностью к свету и иногда приводят к коричневатой моче из-за того, что эритроциты разрушаются в организме людей, страдающих этим заболеванием.
С большой долей вероятности можно утверждать, если коричневый цвет мочи сопровождается болью в животе, сыпью или судорогами, возможно, у вас генетическое заболевание.
По мере того как частицы крови приходят в негодность, моча может стать более бурой, так коричневая моча также может быть признаком чего-то более серьезного, например, опухоли.
Однако не стоит забывать, что моча цвета колы может возникнуть после употребления в пищу ревеня, красных бобов или же свеклы.
Моча не обязательно должна быть зеленой, в случае бактериальной или другой инфекции. Иногда моча может быть просто более сконцентрированной или более темной при инфекции мочевых путей.
Вот почему нам часто говорят пить много жидкости. Но одна только вода не могла бы вас исцелить, особенно, если моча мутно-белого цвета. Этот цвет может быть вызван либо почечными камнями, либо действительно тяжелой инфекцией.
Белый цвет мочи означает, что вы мочитесь гноем. Пожалуйста, немедленно обратитесь к врачу!
Цвет здоровой мочи может быть от прозрачного до темно-желтого, но если это, любой другой цвет радуги и ваша диета или баланс воды в вашем теле не причем, лучше перестраховаться и сделать необходимые анализы, чтобы удостоверится, что нет серьезных причин для паники.
источник
Один из ярких признаков обезвоживания — изменения мочи. Уменьшается количество выделяемой жидкости, цвет становится темно-янтарным. Это говорит об увеличении концентрации шлаков азота и урохрома. Если остальные симптомы дегидратации не выражены, дополнительный анализ мочи на креатинин и удельный вес поможет подтвердить диагноз.
Обезвоживание или резкая утрата жидкости, может иметь несколько причин:
- пищевое отравление, и как следствие понос;
- интенсивные физические нагрузки во время тренировки или тяжелого труда;
- солнечный или тепловой удар;
- болезни почек;
- частое мочеиспускание.
Вернуться к оглавлению
При потере жидкости организм реагирует семью проявлениями:
- Сильная жажда и сухость слизистой рта. Человек не может напиться, язык пересох. В этом случае использовать газировку или кофе для восполнения запасов воды нельзя — это ухудшит состояние здоровья.
- Сухость глаз и кожных покровов. Когда воды не хватает, кожа пересыхает, становится вялой, шелушится. Появляется ощущение песка в глазах.
- Моча темнеет. Чем сильнее утрата жидкости, тем темнее цвет мочи. Дополнительный симптом — количество мочеиспусканий резко уменьшилось.
- Слабость. При недостатке воды развивается кислородное голодание, появляется сонливость, упадок сил.
- Суставная боль. Это симптом системной нехватки воды. Если суставы скрипят, стоит увеличить количество потребляемой жидкости.
- Уменьшение мышц. Так как больше половины состава мышц — это вода, при долгом обезвоживании организм пытается восполнить потери за счет мышечных волокон, что приводит к уменьшению массы.
- Тахикардия. Слишком быстрое сердцебиение развивается из-за загущения крови.
В запущенных случаях у человека холодеют конечности, западают глаза, падает давление. Синеют ногти и кожа, а дыхание — частое, короткое. Подобное состояние крайне опасно.
Моча реагирует на потерю жидкости сменой цвета. Когда человек пьет достаточное количество жидкости, выделяется светло-желтая моча. Чем сильнее обезвоживание, тем темнее ее цвет. Это связано с повышением концентрации урохрома и азотистых шлаков. Если при этом количество мочеиспусканий резко снижается, это явный признак обезвоживания. У выделений появляется специфический аромат. Почки не могут вывести вредные элементы, увеличивается риск образования конкрементов.
Изменение цвета не всегда говорит о потере жидкости. Это может быть реакция на некоторые медикаменты, аллергия, результат поедания определенных продуктов, проявление гепатита, нарушения оттока желчи. Если окрас мочи изменился при отсутствии перечисленных выше симптомов, рекомендуется обратиться к врачу для выяснения истинной причины.
Дегидратация диагностируется чаще всего по внешним проявлениям: шоковое состояние, учащенные ритм сердца, низкое давление и пр. Если возникают сомнения, необходимо сдать анализ крови на электролиты и мочу на креатинин и удельный вес. Эти характеристики четко укажут: стала ли дегидратация причиной подобного состояния или лучше искать другие нарушения работы внутренних органов.
Первая помощь заключается в восполнении потери жидкости. Параллельно выясняется истинная причина развития нехватки воды и проводятся меры по ее устранению. Если у пациента кишечная палочка и как следствие рвота и понос:
- назначаются противоинфекционные препараты;
- разводится любой доступный изотоник — «Регидрон» и пр.;
- вода должна питься несмотря на рвоту.
Первой помощью при солнечном или тепловом ударе должно быть обеспечение холодного питья.
При солнечном или тепловом ударе:
- человека посадить в тени, под кондиционер;
- дать холодной воды, по возможности — искупать.
Водный баланс должен быть восстановлен как можно быстрее для снижения интоксикации организма. В тяжелых случаях при обезвоживании ставят капельницу с физраствором. Этот метод на глазах изменяет состояние больного: кожа из серой становится розоватой, глаза влажнеют, понемногу отступает слабость. Для дальнейшего восстановления баланса показано постоянное питье маленькими глотками. Необходимо следить за количеством мочеиспусканий и цветом мочи: по мере восстановления она должна окраситься в естественный светло-желтый оттенок.
источник
Чаще всего потемнение мочи наблюдается по утрам, в течение дня урина приобретает нормальный цвет. Это связано с повышением концентрации жидкости, накопившейся в мочевом пузыре, который не опорожнялся в течение длительного времени. Причиной потемнения урины может являться недостаточное употребление жидкости. Эта проблема решается нормализацией питьевого режима.
На цвет мочи могут влиять продукты, употребленные в течение последних суток (бобовые, ревень, свекла, некоторые ягоды, говядина), большое количество выпитого кофе или черного чая, пищевые красители, а также некоторые лекарственные препараты. К таким медикаментам относятся антибиотики, витамины, препараты железа, настойка алоэ, противомалярийные и слабительные средства.
Иногда на потемнение мочи жалуются женщины, находящиеся на раннем сроке беременности и страдающие от токсикоза. Причиной в этом случае является обезвоживание – при частой рвоте из организма выводится большое количество жидкости, что приводит к изменению цвета урины.
Если потемнение мочи не связано с употреблением определенной пищи или приемом лекарств, не устраняется после изменения питьевого режима, возможно, его причина – какой-либо недуг. Моча может потемнеть из-за нарушений в работе почек или печени, инфекций мочевыводящих путей, заболеваний поджелудочной железы. Часто изменение цвета урины и ее помутнение наблюдается при пиелонефрите, цистите, уретрите. Темная моча – один из характерных признаков гепатита.
Если урина не только темнеет, но и приобретает красноватый оттенок, можно заподозрить наличие в ней крови – это может быть связано с механическим повреждением мочевыводящих путей или почек при мочекаменной болезни, с травмой, а также с появлением новообразований в почках, мочевом пузыре или других органах выделительной системы.
Важно обращать внимание на сочетание изменения цвета урины с другими признаками нездоровья, в том числе болями в животе, повышением температуры, тошнотой или рвотой. Значение имеют необычный или неприятный запах и внешний вид мочи (наличие в ней хлопьев, крови), частота и болезненность мочеиспусканий. Независимо от выраженности таких симптомов следует обратиться к врачу как можно скорее, чтобы не допустить развития заболевания.
Также темный цвет мочи может наблюдаться при отравлениях химическими веществами, тяжелой алкогольной интоксикации, при некоторых редких заболеваниях (порфирия, талассемия, гемолитическая анемия).
В норме эта жидкость имеет соломенно-желтый цвет, но очень часто может приобретать различные оттенки. Основными факторами, влияющими на окрашивание мочи являются обмен веществ, концентрация метаболитов и объем выводимой организмом жидкости (не концентрированная моча всегда светлее концентрированной).
Кроме того, большую роль играет возраст – цвет мочи у ребенка будет всегда светлее, чем у взрослого. Однако в течение двух недель с момента рождения нормальным считается и красноватый оттенок мочи, что связано с высоким уровнем мочевой кислоты.
Многие продукты питания имеют способность изменять цвет мочи. Например, зеленый оттенок может быть результатом употребления ревеня и спаржи, розовый – свеклы, оранжевый – моркови.
Цвет мочи также может стать результатом используемых лекарственных средств, о чем обычно сообщается в инструкциях к ним.
В большинстве случаев моча приобретает необычный оттенок при развитии патологических процессов в организме человека.
Темно-желтый цвет является признаком острых инфекционных заболеваний, застоя в почках, обезвоживания организма и наблюдается при ожогах.
Бледно-желтый или бесцветный оттенок – симптом полиурии, вызванной диабетом и началом хронической почечной недостаточности.
Бурый цвет – признак высокого уровня уробилиногена при гемолитической анемии.
Красная моча может свидетельствовать о попадании в нее свежей крови при мочекаменной болезни, геморрагическом цистите, инфаркте почки и онкологических патологиях мочевыделительной системы.
Зеленовато-бурый или цвет темного пива моча имеет при паренхиматозной желтухе, а также при наличии билирубина и уробилиногена.
Коричневый оттенок мочи сигнализирует о наличии патологических изменений в печени и желчном пузыре.
источник
Анализ мочи на наличие в ней белков, сахара, бактерий и прочих веществ и микроорганизмов довольно информативен. Однако, понаблюдав за возможным изменением цвета мочи, можно также определить наличие значительных проблем со здоровьем, в том числе злокачественных опухолей и инфекций мочевого пузыря. Estet-portal.com расскажет, как цвет мочи и ее консистенция могут подсказать о наличии нарушений в работе организма, при обнаружении которых необходимо обратиться к врачу.
Прежде всего, чтобы определить наличие проблемы, необходимо знать, как выглядит нормальный цвет мочи. Нормальной считается моча:
- темно-желтая прозрачная;
- светло-желтая прозрачная;
- желтая прозрачная.
Как правило, светло-желтый цвет мочи означает, что Ваш организм функционирует нормально: он не обезвожен, и Вы опустошаете мочевой пузырь достаточное количество раз в день. Однако если Вы заметили незначительное потемнение мочи, это не означает, что пора бить тревогу – возможно, Вам просто нужно пить больше воды.
На цвет мочи влияют определенные факторы, такие как:
- лекарственные препараты;
- слабительные;
- некоторые пищевые красители;
- количество воды, которую Вы пьете;
- нарушения в работе организма.
Ниже мы расскажем, о чем может свидетельствовать изменение цвета мочи.
- Цвет мочи – янтарный или медовый
Незначительное потемнение мочи, как правило, свидетельствует о нехватке жидкости в организме. Не забывайте пить достаточное количество чистой воды и понаблюдайте за изменением ее цвета. Не забывайте, что с мочой из организма выводятся токсины, поэтому недостаточное количество воды может стать причиной их накопления в организме.
Такое явление наблюдается, если Вы пьете слишком много воды (гипергидратация). Абсолютно бесцветная моча может свидетельствовать о том, что Ваши почки не успевают выводить всю воду из организма, а гипергидратация чревата нарушением баланса натрия и воды в организме.
Причин такого изменения цвета мочи может быть несколько:
- сильное обезвоживание;
- употребление в больших количествах бобов, ревеня или алоэ;
- прием определенных лекарств (некоторых антибиотиков, слабительных, мышечных релаксантов);
- инфекции мочевыводящих путей;
- заболевания печени;
- заболевания почек.
В случае таких цветовых изменений необходимо обратиться к врачу.
Причин образования пены после мочеиспускания может быть несколько:
- повышенная скорость испускания мочи;
- повышенное содержание белка в моче, которое может свидетельствовать о заболеваниях почек.
Если Вы замечаете пенистость мочи постоянно, обратитесь к специалисту.
Употребление большого количества свеклы или черники – безобидная причина такого окраса мочи, однако если Вы не употребляли этих продуктов, возможно следующее:
- инфекции мочевыводящих путей;
- болезни почек;
- злокачественные опухоли;
- и даже проблемы с простатой.
Красно-оранжевой мочу могут сделать препараты для химиотерапии, слабительные и антибиотики для лечения туберкулеза.
Если Вы заметили, что Ваша моча стала оранжевой, возможно наличие проблем с печенью или желчными протоками, как и обезвоживание организма. Но лучше обратиться к врачу.
Очень необычный для мочи цвет – зеленый или синеватый – может быть вызван генетическим заболеванием под названием гиперкальциемия. Данное заболевание встречается очень редко.
Как правило, в зеленый цвет мочу окрашивает спаржа, зеленое пиво, пищевые красители, некоторые лекарства (рипсалин).
Однако зеленая моча может свидетельствовать и о наличии инфекций.
Помутнение мочи может быть вызвано инфекциями мочевыводящих путей и камнями в почках. Помимо этого, причиной болезненного и частого мочеиспускания, а также мутности мочи может стать инфекция, например, цистит.
Помните, что мутная моча при беременности – довольно частое явление, поскольку у беременных женщин больше выделений из влагалища, которые смешиваются с мочой и делают ее несколько мутной.
Изменения цвета мочи не всегда свидетельствуют о серьезных заболеваниях, особенно если такие изменения не проявляются постоянно. Однако если Вы уверены, что изменение цветовых характеристик мочи не связаны с приемом лекарств, употреблением определенных продуктов, обезвоживанием или гипергидратацией, в особенности если Вас мучают боли, немедленно обращайтесь к специалисту!
источник
При попадании вредных веществ в организм происходит отравление или интоксикация. Отравляющими веществами может быть не свежая или заражённая пища, алкоголь или различные токсины: яды, животного или химического происхождения.
Естественной реакцией организма становится частая, реже неукротимая рвота. Вторым симптомом становится диарея (понос), постепенно приобретающая характер жидких водянистых выделений.
Повышение температуры тела, озноб, слабость, нарастающая головная боль — это типичные симптомы интоксикации. Таким образом, организм избавляется от вредных веществ и борется с проблемой. Пациенты, столкнувшиеся с отравлением, отмечают и такой симптом, как потемнение мочи.
Печень и почки — это естественные фильтры человека. Печень «пережигает» все вредные компоненты, попадающие в кровь. Почки, посредством фильтрации крови, очищают организм от продуктов распада и обмена. Конечные продукты распада через почки и кишечник выводятся из организма.
У условно здорового человека моча имеет соломенно-жёлтый цвет, полную прозрачность. Однако при наличии любого патологического процесса (болезнь, отравление и т.д.) или под влиянием внешних факторов (препараты, пища, недостаточное потребление жидкости) цвет урины изменяется.
Во время интоксикации организма максимальная нагрузка ложится именно на органы выделения и пищеварения, такие как почки, печень, желудок, кишечник. Естественно, что нарушается нормальное функционирование этих органов, приводящее к изменению актов пищеварения, дефекации и мочеиспускания.
- Обезвоживание. Почки и печень начинают интенсивно очищать организм от посторонних агентов. Желудок, в свою очередь, избавляется от некачественной пищи, вызвавшей отравление. В результате, у пациента начинается рвота, затем понос. Все эти факторы приводят к усиленной потере жидкости организмом и, как следствие, обезвоживанию. При этом моча человека становится концентрированной, что и приводит к потемнению её окраса. Чем сильнее обезвоживание организма, тем темнее цвет урины.
- Приём активированного угля. При пищевых отравлениях рекомендуется принять абсорбенты, например уголь активированный. Данный препарат, как губка впитывает отравляющие вещества и выводит их из организма, при этом сам препарат остаётся в не изменённом виде. Однако приём данного препарата, иногда, может сказаться на цвете мочи. Уголь может сделать её более тёмного цвета.
- Нарушение работы или поражение печени. Нагрузка на печень, которая возрастает при отравлении, сказывается не самым лучшим образом. Орган просто не справляется со всеми негативными процессами, происходящими в такой момент в организме. А при некоторых типах отравления, отмечается сильное поражение печёночных клеток. Всё это приводит к увеличенному содержанию в моче желчных пигментов, уробилина и билирубина. Именно эти вещества отвечают за окрас мочи. При выраженной интоксикации организма, уровень уробилина резко возрастает, а моча приобретает насыщенный тёмный цвет.
- Самолечение. Очень часто пациенты при отравлении начинают лечиться самостоятельно, принимая различные препараты. Например, жаропонижающие, антибактериальные, противорвотные. Перечисленные типы лекарственных средств способны самостоятельно изменить цвет урины, а при совокупности симптомов интоксикации сделают это обязательно. Кроме того, не правильно подобранные препараты, способны ещё и усилить отравление, что негативно скажется на общем состоянии и цвете урины.
- Восстановление организма после отравления. Чаще всего моча сохраняет тёмный цвет ещё несколько дней после самого отравления. Это объясняется тем, что организму необходимо время на восстановление своих функций. Пациент, в это время, чувствует слабость, вялость, снижение аппетита. Время от времени могут повторяться приступы рвоты или диареи. Органы выделения стараются избавиться от продуктов распада и продолжают выводить токсины. Соответственно, урина имеет тёмный цвет.
- При появлении первых признаков отравления немедленно обращаться в медицинское учреждение!
- Отказаться от приёма препаратов останавливающих рвоту и диарею. Необходимо помнить, что это естественная реакция организма и его попытка избавиться от продуктов – токсинов.
- Принять все меры для промывания желудка. Для этого приготовить 2 литра тёплой воды, которую необходимо выпить, а затем спровоцировать рвоту. Рекомендуется приготовить бледно-розовый раствор марганцовки (перманганат калия) или раствор с добавлением пищевой соды (1 ч.л на 1 л воды). Рвотные массы нужно собрать в ёмкость и дождаться приезда скорой помощи. Анализ собранной рвоты позволит определить отравляющее вещество (продукт).
- Чтобы облегчить восстановительный период, после отравления следует чётко соблюдать все рекомендации лечащего врача.
- Обильное питьё позволит восстановить водный баланс в организме, предотвратит развитие обезвоживания, облегчит работу почек и печени, ускорит вывод остатков токсических веществ. Для питья лучше использовать зелёный чай, компоты, рисовый отвар.
- Питание должно быть дробным, небольшими порциями. Еда должна быть лёгкой, протёртой. Нужно отказаться от жирного, жаренного, солёного, магазинных полуфабрикатов и фаст-фудов. Лечебное питание нужно соблюдать в течение 7-10 дней после отравления.
- Избегать физических нагрузок, посещения бани. Данные процедуры способны усилить потерю организмом жидкости.
Возвращение к привычному типу питания и образу жизни должно быть постепенным.
Следует чётко помнить, что потеря жидкости сильнее всего сказывается на организме в целом, и органах выделения в частности. Поэтому пить во время и после отравления нужно много, не менее 2-2,5 литров жидкости в сутки.
Тёмная моча после отравления может быть спровоцированная целым комплексом изменений. Нужно не заниматься самолечением, а обращаться в медицинское учреждение. Соблюдение правильного питьевого режима и чёткое следование рекомендациям лечащего врача, позволит преодолеть все негативные проявления интоксикации.
источник
Темная моча указывает на определенные процессы в организме, которые могут быть как естественными, так и патологическими. Рассмотрим основные причины данного симптома.
Урина – это продукт жизнедеятельности живого организма. Она образуется в почках, путем фильтрации и реабсорбции крови. Анализ данной биологической жидкости имеет большую ценность в первичной диагностике многих заболеваний, а особенно поражений внутренних органов. При этом особое внимание уделяется ее цвету.
Темная моча указывает на определенные процессы в организме, которые могут быть как естественными, так и патологическими. Рассмотрим основные причины данного симптома.
Урина – это продукт жизнедеятельности живого организма. Она образуется в почках, путем фильтрации и реабсорбции крови. Анализ данной биологической жидкости имеет большую ценность в первичной диагностике многих заболеваний, а особенно поражений внутренних органов. При этом особое внимание уделяется ее цвету.
Потемнение урины, которое сохраняется в течение нескольких дней, заставляет серьезно беспокоиться о состоянии здоровья. Причины мочи темного цвета могут быть как естественными, так и патологическими.
- Естественные:
- Повышенные физические нагрузки.
- Употребление мало жидкости.
- Продукты, окрашивающие мочу.
- Сильная жара.
- Применение лекарственных препаратов.
Кроме вышеперечисленных факторов, биологическая жидкость может менять свой цвет в течение дня. Самой темной она бывает утром. Это связано с ее концентрированием за ночь, когда жидкость не поступает в организм. Подобное происходит при несоблюдении водного баланса в течение дня, повышенном потоотделении, жаркой погоде и физических нагрузках.
Что касается продуктов питания, которые влияют на цвет мочи, то это: свекла, бобовые, морковь, черника и даже говядина. Изменение урины наблюдается у людей, которые употребляют много черного чая и кофе. Если исключить вышеперечисленные продукты из рациона, то цвет восстанавливается до нормального.
Также существуют медикаменты, вызывающие потемнение биологической жидкости. Это препараты, в состав которых входят такие вещества: цефалоспорины, ацетилсалициловая кислота, аскорбиновая кислота, метронидазол, рибофлавин, нитрофуран и его производные, сульфаниламиды.
- Патологические причины:
- Заболевания печени (цирроз, гепатит).
- Поражение желчного пузыря и желчных протоков (холестаз, холелитаз, панкреатит).
- Обезвоживание организма.
- Инфекционные заболевания мочеполовой системы.
- Заболевания почек (поликистоз, нефролитиаз, гломерулонефрит).
- Онкологические процессы в организме.
- Отравление солями меди.
- Нарушение обмена веществ (гемохроматоз, порфирия, тирозинемия).
Если жидкость темно-желтого цвета, мутная или с примесями, то чаще всего это указывает на мочекаменную болезнь. При данной патологии наблюдается повышенная концентрация соли. Если урина с зеленым оттенком, то это признак гепатита. Темно-желтый цвет – это обезвоживание организма, застойные явления в почках или острые инфекционные процессы. Темно-коричневый цвет вызван повышенным содержанием билирубина и биливердина, то есть желчных ферментов. Данное состояние указывает на заболевания желчного пузыря и печени. Если моча красная или похожа на мясные помои, то это указывает на, то что в ней содержатся эритроциты. Это связано с воспалительными заболеваниями мочевыделительной системой, гемоглобинурией или гематурией.

Один из главных фильтров организма – это почки. Они фильтруют плазму крови, превращая ее в первичную и вторичную мочу, которая выводит из организма избыток минеральных солей и азотистых шлаков. У здорового человека внутренняя среда почек стерильна. Но довольно часто в почках развивается патологическая микрофлора, провоцирующая воспалительные процессы. Чаще всего это происходит при аномалиях в развитии органа, различных опухолевых или аутоиммунных процессах.
Темная моча при заболевании почек встречается очень часто. Если выделяемая жидкость сопровождается кровавыми или гнойными примесями, то это указывает на нефрит или гломерулонефрит. При кровотечениях в почках, мочевыводящих путях или мочевом пузыре, урина становится бурой, темно или грязно-коричневой.
Выделяют ряд симптомов, которые появляются одновременно с изменениями мочи и указывают на патологии со стороны почек:
- Болезненные ощущения в пояснице и боку. Неприятные ощущения имеют разную интенсивность и чаще всего проявляются во время мочеиспускания и движений. Боли могут отражаться в пах и половые органы.
- Повышение температуры. Данное состояние указывает на инфекционные процессы. К примеру, при пиелонефрите температура поднимается до 38-39 градусов, а при апостематозном нефрите еще выше.
- Скачки артериального давления. Это характерно для гломерулонефритов, когда патологии со стороны сосудов клубочка вызывают спазмы артерий. Подобное наблюдается и при врожденных аномалиях почечных сосудов, перекруте сосудистой ножки у блуждающей почки.
- Тошнота и рвота появляются при пиелонефрите и хронической почечной недостаточности. Дискомфорт сопровождается скачками артериального давления.
- Отеки как нефритические, так и нефротические. Первые возникают из-за повышения артериального давления и проявляются на лице, под глазами, в области век. Второй тип отечности это результат нарушения баланса белковых фракций. Возникает из-за разницы онкостического давления после ночного отдыха. Проявляется на лице, руках, ногах, брюшной стенке и других частях тела.
- Изменения кожи – появляется бледность кожных покровов, сильный зуд и сухость. Данные симптомы возникают при пиелонефрите, почечной недостаточности, подагре, нефропатии диабетической, опущении почки, почечнокаменной болезни, почечных коликах и других патологиях.
Темный цвет мочи в сочетании с вышеперечисленными симптомами требуют тщательной диагностики. Для этого проводят клинический и биохимический анализ крови, анализ мочи общий и пробы по Нечипоренко, Зимницкого. В обязательном порядке проводят УЗИ почек, обзорную рентгенографию, подсчет скорости клубочной фильтрации по клиренсу креатина и другие исследования. По результатам проведенной диагностики, врач назначает соответствующее лечение.

Острое или хроническое заболевание почек с патологическими процессами в организме – это пиелонефрит. Темная моча при пиелонефрите появляется с первых дней расстройства.
- Болезнь характеризуется воспалением одной из структур чашечно-лоханочной системы органа и прилегающих к ней тканей с последующим нарушением функций пораженной почки.
- Чаще всего пиелонефрит возникает у женщин. Воспалительный процесс поочередно поражает обе почки. Воспаление может быть как односторонним, так и двусторонним.
- Если болезнь принимает острую форму, то появляется сильные боли в поясничной области, повышение температуры тела, тошнота, рвота и нарушения мочеиспускания. Урина может быть с примесями крови и гноя.
Диагностика пиелонефрита осуществляется с помощью анализа состава мочи. Показателями патологии выступают: высокий уровень лейкоцитов, наличие бактерий, плотность жидкости
Портал iLive не предоставляет медицинские консультации, диагностику или лечение.
Информация, опубликованная на портале, предназначена только для ознакомления и не должна использоваться без консультации со специалистом.
Внимательно ознакомьтесь с правилами и политикой сайта. Вы также можете связаться с нами!
Copyright © 2011 — 2019 iLive. Все права защищены.
источник
Нормальный цвет мочи может изменяться под влиянием употребления некоторых продуктов питания, лекарственных средств и при заболеваниях печени и почек. Наиболее распространенными болезнями у женщин, при которых выделяется темная моча, являются пиелонефрит, цистит, гломерулонефрит, желтуха (гепатит, цирроз и гемолитическая анемия). Каждой из этих патологий присущи характерные симптомы, при появлении которых необходимо обратиться к врачу для обследования и лечения.
Моча является конечным результатом деятельности почек и представляет собой насыщенный раствор продуктов обмена веществ, микроэлементов, гормонов, солей, слущенных клеток. Цвет мочи в основном определяется урохромом – пигментом, который образуется при распаде гемоглобина. В норме у здоровой женщины окраска урины варьируется от соломенно-желтого до янтарно-желтого.
Более концентрированная моча с низким pH окрашена насыщеннее и обладает высокой плотностью. Такое наблюдается при недостатке воды в организме или при нарушении мочевыведения. Светлая, бледноокрашенная моча выделяется в большом количестве, характеризуется низкой плотностью, нейтральной или слабокислой реакцией.
Цвет мочи и обезвоживание
Насыщенная, темно-желтая окраска мочи по утрам является нормой, так как за ночь она становится более концентрированной. Ее цвет изменяется по следующим физиологическим причинам:
- длительное хранение собранной урины (потемнение в результате окисления урохрома);
- ограниченное питье и усиленные физические нагрузки, повышенное потоотделение (в этом случае характерны темно-желтый цвет, высокая плотность);
- употребление свеклы, ежевики, черники, ревеня дает красный цвет выделяющейся жидкости;
- прием витаминов группы B (желто-оранжевый);
- наличие в рационе большого количества продуктов, содержащих каротины – морковь, тыква, а также кора крушины приводят к появлению темно-желтого оттенка;
- употребление в пищу бобов, лечение толокнянкой обыкновенной или активированным углем – коричневый цвет;
- применение лекарственных трав – коры крушины и листа сенны — может привести к выделению мочи черно-коричневого цвета.
Цвет мочи после обильного употребления бобовых
Изменение окраски может произойти не по всему объему выделенной порции мочи, а только в ее осадке. Так, при наличии высокого количества оксалатов, что является одним из признаков нарушения пуринового обмена веществ, нижняя часть собранной урины становится коричневой, при большом содержании фосфатов жидкость приобретает белесоватый оттенок, а если преобладают соли мочевой кислоты (ураты) – насыщенно-желтый или кирпично-красный цвет. В медицине состояние, сопровождающееся выделением темной мочи у женщин, называется гиперхромурией.
Цвет урины связан с приемом лекарственных средств следующим образом:
- светлый оттенок дают мочегонные (из-за более интенсивного выведения воды из организма);
- ярко-желтый – Рибофлавин, Фуразолидон, поливитаминные препараты;
- оранжевый – нейролептические препараты, содержащие фенотиазины (Аминазин, Тизерцин, Модитен и другие), Феназопиридин, Фурадонин, Фурагин;
- красный, розовый – лекарства с содержанием ацетилсалициловой кислоты (Аспирин, Индометацин, Ибупрофен и другие), препараты железа, Фенолфталеин, антибиотики группы Рифампицина, Антипирин, Амидопирин, Фенилин, Сантонин, Пенициллин, Метронидазол, производные нитрофурана, цитостатики;
- коричневый – Леводопа, Метронидазол, Нитрофурантоин, противомалярийные лекарства, активированный уголь;
- красно-коричневый – Метронидазол, антибиотики сульфаниламидного ряда;
- коричнево-черный – Леводопа, Метилдопа;
- буро-коричневый – Салол, Нафтол;
- зеленый, голубой – Амитриптилин, Индигокармин, Циметидин, Прометазин, Метиленовый синий, Триамтерен;
- буро-зеленый – Фенацетин.
Моча после приема Феназопиридина
Так как цвет мочи сильно зависит от рациона питания и принимаемых лекарств, то при отсутствии других симптомов и хорошем самочувствии женщины волноваться не стоит. С погрешностями в диете может быть связан и неприятный запах мочи (он возникает при употреблении острых продуктов).
Если выделение темной урины происходит повторно и не обусловлено вышеперечисленными особенностями диеты и лечения, то необходимо пройти дополнительное обследование для выявления причины гиперхромурии. Чаще всего причиной этого становятся заболевания печени и почек.
На окраску мочи влияют красящие вещества, появляющиеся в ее составе при различных заболеваниях:
- зеленоватый, оранжевый, коричневый и коричнево-черный – желчные пигменты;
- красный – свежие эритроциты, кислородосвязывающий белок миоглобин, порфирин;
- ярко-красный с помутнением («мясные помои») – измененная кровь;
- темно-бурый, янтарный – уробилин (производное билирубина);
- черный – измененный гемоглобин, меланин;
- желто-бурый (цвет пива) – билирубин, уробилин;
- зеленовато-желтый – билирубин, гной;
- грязно-коричневый – гной при щелочной реакции;
- молочный – капли жира, гноя.
В таблице ниже перечислены заболевания, которые являются причиной темной мочи у женщин:
Патологические состояния
- 1. Отеки.
- 2. Обезвоживание организма в результате рвоты и поноса.
- 3. Ожоги.
- 4. Токсикоз.
- 5. Лихорадка.
- 6. Гипертиреоз.
- 7. Опухоли.
- 8. Застойная почка
- 1. Интоксикация.
- 2. Острые инфекционные заболевания.
- 3. Железодефицитная и гемолитическая анемия.
- 4. Лейкоз
- 1. Почечная колика.
- 2. Гломерулонефрит.
- 3. Мочекаменная болезнь.
- 4. Пищевые отравления.
- 5. Опухоли (злокачественные и доброкачественные) почек или мочевого пузыря.
- 6. Травмы.
- 7. Инфаркт почки.
- 8. Отравление барбитуратами, сульфаниламидами, анилиновыми красителями, окисью углерода
Зеленовато-желтый или зеленовато-бурый
- 1. Инфекции мочевыводящих путей.
- 2. Гнойный пиелонефрит
Наличие крови в моче, в результате чего происходит ее потемнение, у женщин может быть обусловлено также следующими факторами:
- недостаточность кровообращения;
- гипертоническая болезнь;
- нарушение свертываемости крови;
- опухоли в кишечнике;
- геморрагическая лихорадка;
- эндокардит;
- подагра;
- воспаление фаллопиевых труб;
- маточные кровотечения.
Нормальное течение физиологической желтухи у новорожденных, которая проявляется спустя 1-2 суток после рождения ребенка, не сопровождается изменениями окраски мочи и кала. Признаками патологической гипербилирубинемии, требующей незамедлительного обращения к врачу, являются:
- темный цвет мочи или обесцвеченный стул у ребенка;
- начало желтухи до 24 ч или спустя 4 дня после рождения;
- упорное сохранение симптомов (до 3 недель);
- цвет кожи – бледный или с зеленым оттенком.
Причиной такого состояния у новорожденного является разрушение эритроцитов с выделением гемоглобина. Этот процесс чаще всего обусловлен несовместимостью крови ребенка и матери. Возможны также другие причины:
- 1. Незрелость ферментативной системы.
- 2. Врожденное отсутствие или заращение желчных протоков (1 случай на 10 000 новорожденных).
- 3. Пороки развития – кисты, желчные камни, пробки общего желчного протока и сдавливание его опухолями.
- 4. Инфекционные и токсические патологии печени, появившиеся во внутриутробном периоде или после рождения (цитомегаловирус, краснуха, герпес, вирус Коксаки, вирус гепатита A, В, С; листериоз, сифилис, туберкулез; условно-патогенные микроорганизмы, токсоплазмы, микоплазмы).
- 5. Лечение ребенка медикаментозными препаратами, среди них чаще всего на состояние новорожденного оказывают влияние Ампициллин, Левомицетин, клавулановая кислота, Гентамицин, антибиотики цефалоспоринового, нитрофуранового ряда, мочегонные, нестероидные противовоспалительные препараты (НПВП), антиконвульсанты, нейролептики.
Моча при гипербилирубинемии у детей
Прогрессирующее увеличение концентрации билирубина в организме новорожденного сопровождается накоплением этого вещества в клетках головного мозга, что приводит к развитию билирубиновой энцефалопатии. Ее симптомами являются:
- вялость, сонливость;
- ригидность затылочных мышц;
- плохой аппетит;
- напряжение в конечностях;
- судороги;
- «блуждающий» взгляд;
- сильный тремор рук;
- выбухание родничка;
- длительный крик;
- срыгивания, рвота.
Билирубиновая энцефалопатия требует проведения переливания крови. Через 2-3 месяца у больного ребенка может наступить временное улучшение, но спустя несколько лет формируется полная клиническая картина неврологических осложнений: ДЦП, паралич, тонические судороги, глухота, задержка умственного развития, нарушения речи и другие.
В более старшем возрасте у детей причиной потемнения мочи являются следующие состояния:
- острые инфекционные болезни, при которых начинаются воспалительные процессы в почках (скарлатина, грипп, краснуха, ангина);
- инфекции мочевыводящих путей;
- раздражение в промежности и травмы;
- гломерулонефрит, возникающий после заражения стрептококками;
- диарея, отравления, лихорадочные состояния;
- заболевания печени, сердца, кроветворной системы;
- наследственные болезни (алкаптонурия и другие).
Наиболее распространенными заболеваниями почек у женщин, приводящими к возникновению гематурии (моча красного цвета различной интенсивности), являются острый гломерулонефрит, мочекаменная болезнь, пиелонефрит и цистит. При этом выделяющаяся жидкость может неприятно пахнуть в результате жизнедеятельности гнилостных бактерий.
Моча при бактериальной инфекции мочевыводящих путей
Диагностику этих патологий проводят с помощью:
- анализов мочи и крови;
- внутривенной урографии для исключения врожденной урологической патологии;
- УЗИ;
- цистоскопии;
- пункционной биопсии для морфологической диагностики изменений в тканях почек;
- обзорной рентгенографии органов мочевой системы;
- компьютерной томографии;
- радиоизотопной нефросцинтиграфии для определения раздельной и общей функции почек.
Возбудителем острого гломерулонефрита (воспалительного заболевания почек с поражением клубочков) являются стрептококки. Часто это заболевание развивается через 1-3 недели после ангины, тонзиллита, фарингита, скарлатины, пневмонии, кожных инфекций. Болезни больше подвержены дети 5-12 лет и молодые девушки. В пожилом возрасте регистрируется большее количество летальных исходов (25% против 1% у молодых). У взрослых женщин возникают следующие признаки:
- моча цвета «мясных помоев»;
- уменьшение выделения урины;
- боли в животе и пояснице;
- повышение артериального давления;
- головные боли;
- отеки (прибавка массы за счет них может достигать 15-20 кг за короткий срок);
- кратковременное повышение температуры;
- нарушение работы сердца, сердечная недостаточность;
- слабость, общее недомогание;
- снижение аппетита и рвота;
- бледные кожные покровы, синева губ;
- учащенное, затрудненное дыхание.
Для лечения заболевания применяют несколько групп препаратов:
- антибиотики (пенициллинового ряда, полусинтетические пенициллины, макролиды, цефалоспорины 2 и 3 поколения);
- диуретики (Фуросемид, Дихлотиазид, Политиазид, Спиронолактон, Верошпирон, Триамтерен и другие);
- гипотензивные препараты (Каптоприл, Цилазаприл, Метилдофа, Рамприл и другие);
- глюкокортикоиды для подавления аутоиммунных реакций (Преднизолон, Метилпреднизолон);
- цитостатики (Циклофосфамид, Хлорбутин, Азатиоприн);
- антикоагулянты (Гепарин, Фраксипарин, Курантил и другие);
- мембраностабилизаторы (Ксидифон, Димефосфон, Эссенциале и другие).
При неэффективности медикаментозного лечения производят фильтрацию крови (плазмаферез, перитонеальный диализ), трансплантацию почек.
При мочекаменной болезни потемнение мочи связано с выделением крови в результате механического повреждения мочевыводящих путей из-за продвижения камня (обычно это происходит после почечной колики). Характерными симптомами почечной колики являются следующие:
- внезапная острая боль в пояснице, которая может отдавать в подреберье;
- частые позывы к мочеиспусканию;
- уменьшение выделения мочи;
- брадикардия;
- тошнота, рвота;
- метеоризм и рефлекторное нарушение продвижения содержимого кишечника;
- головокружение и обморок;
- повышение температуры;
- озноб.
Отхождение камня могут спровоцировать следующие факторами:
- тряска, бег, физическая нагрузка;
- большое употребление жидкости или наоборот, резкое ограничение ее количества;
- соленая пища, мясо, шоколад, молочные продукты в рационе.
Для лечения такого состояния используют спазмолитики, НПВП. Необходимы стационарное обследование и госпитализация.
Причиной цистита (воспаления мочевого пузыря) у женщин чаще всего бывает инфекция. Это обусловлено физиологическими особенностями строения женских половых органов – мочеиспускательный канал у женщин более короткий, чем у мужчин, благодаря чему облегчается проникновение в мочевой пузырь восходящей инфекции. Признаками острого цистита, развивающегося в течение нескольких часов, являются:
- появление крови в моче, окрашивающей ее в красный или красно-коричневый цвет;
- жжение или боль при мочеиспускании;
- частые позывы к мочеиспусканию;
- небольшое повышение температуры;
- боль над лобком и в пояснице;
- развитие симптомов после сексуального контакта.
Появление заболевания провоцируют следующие факторы риска:
- ослабление иммунитета;
- воздействие некоторых лекарственных средств;
- камни в мочевом пузыре;
- врожденные пороки мочевой системы;
- травмы.
Основой лечения данной патологии является антибактериальная терапия (Цефтриаксон, Кларитромицин, Азитромицин, Фурозалидон и другие препараты). В стационарных условиях осуществляются инстилляции растворов антисептиков в полость мочевого пузыря. При наличии признаков лейкоплакии (патологических уплотнений на коже и слизистых) проводится трансуретральная электрокоагуляция или лазерная вапоризация.
Пиелонефрит (воспалительный процесс в почках) – это заболевание бактериальной природы, вызываемое различными микроорганизмами: бактериями, микоплазмами, вирусами, грибами, которые могут являться нормальной микрофлорой человека, заселяющей кожу и слизистые оболочки. При остром пиелонефрите у женщин появляются следующие симптомы:
- общая слабость;
- выделение крови в моче, ее помутнение, зеленоватый оттенок при выделении гноя;
- учащенное мочеиспускание;
- повышение температуры тела до 40 градусов;
- сильная потливость;
- озноб, лихорадочное состояние;
- боль в боку (односторонняя или двусторонняя) или в пояснице;
- тошнота, рвота при нарастающей интоксикации организма;
- головная боль, покраснение лица;
- инфекционно-токсический шок при тяжелом течении болезни (усиление боли, почечная колика из-за нарушенного оттока мочи);
- выделения из влагалища, боль, зуд в половых органах у девочек.
Гематурия при пиелонефрите
У маленьких детей картина болезни носит стертый характер: повышенная возбудимость, лихорадка, неприятный запах мочи, напряжение при мочеиспускании, припухлость в области поясницы. Если присоединяются симптомы желудочно-кишечной дисфункции, то цвет кожи ребенка приобретает желтый или серым оттенок.
Заболевшим назначают 2-х недельный курс антибактериальной терапии фторхинолонами (Ципрофлоксацин, Офлоксацин, Левофлоксацин) и другими средствами. При гнойном пиелонефрите частота летальных исходов достигает 65%, поэтому в таких случаях показано оперативное лечение.
Часто обострение пиелонефрита происходит во время беременности. Это связано со следующими явлениями:
- гормональная перестройка, которая приводит к расслаблению гладкой мускулатуры мочевого пузыря и мочеточников;
- увеличенная выработка кортикостероидов, которая способствует распространению инфекции;
- расширенная правая яичниковая вена препятствует оттоку мочи (поэтому пиелонефрит у беременных чаще носит правосторонний характер);
- нарушение кровообращения в почке и лоханках, расширение чашечно-лоханочной системы;
- воспалительные заболевания матки, цервикального канала и влагалища;
- хронический тонзиллит и кариес зубов, не пролеченные перед наступлением беременности, что увеличивает риск заболевания.
В большинстве случаев обострение наступает на следующих сроках беременности: 23-28; 32-34 и 39-40 недель. Это связано с периодом максимального выброса в кровь кортикостероидов, ростом матки и плода. Пиелонефрит, возникающий в первом триместре, обычно протекает остро, а во 2-3 триместрах имеет более стертую картину.
Наиболее распространенными заболеваниями печени, при которых наблюдается темная моча у женщин, являются печеночная, механическая и гемолитическая желтуха. Окрашивание мочи происходит из-за избытка желчного пигмента билирубина, образующегося в клетках костного мозга, печени, селезенки. Высокие концентрации этого вещества оказывают токсическое воздействие на ЦНС, печень и другие органы. Наиболее характерные симптомы желтухи:
- склеры глаз на начальном этапе окрашиваются в желтый цвет;
- в последующем желтеют кожа и слизистые других органов;
- при длительном течении заболевания окраска меняется на зеленоватую, а затем на бронзовую;
- наблюдается светлый кал из-за уменьшения выделения билирубина через кишечник;
- цвет мочи варьируется от темно-желтого до бурого, при проникновении билирубина через почечный барьер возникает зеленоватый оттенок.
Диагностику заболеваний производят при помощи:
- сдачи лабораторных анализов крови и мочи;
- УЗИ печени;
- холецисто- и холангиографии;
- фиброгастродуоденоскопии;
- зондирования с последующим исследованием желчи;
- радиоизотопного сканирования печени;
- томографии;
- пункционной биопсии печени.
Причинами печеночной желтухи являются:
- 1. Вирусные гепатиты (цитомегаловирус, вирусы гепатита, герпеса, Эпштейн-Барра; желтая лихорадка).
- 2. Бактериальные инфекции (тиф, иерсиниоз, хламидиоз, лептоспироз, сальмонеллез).
- 3. Острое алкогольное отравление.
- 4. Прием лекарственных средств (некоторые антибиотики, сульфаниламиды, цитостатики, женские половые гормоны, сахароснижающие, психотропные, противоревматические средства).
- 5. Отравление гидразином, хлорэтаном, этиленгликолем и другими токсичными веществами.
- 6. Цирроз печени (замещение ткани печени на фиброзную).
Для острого вирусного гепатита характерны следующие признаки:
- тупые боли в правом подреберье;
- лихорадочное состояние;
- симптомы общей интоксикации;
- боль в суставах;
- подкожные кровоизлияния (синяки);
- увеличение размеров печени и селезенки.
При циррозе печени в начальной стадии желтуха выражена не так ярко. Преобладают другие симптомы:
- боль в правом подреберье;
- расширение кровеносных сосудов кожи лица и плечевого пояса;
- покраснение ладоней;
- кожный зуд;
- расстройства ЖКТ (метеоризм, тошнота, нарушения стула, кровотечения, жирный стул, мажущий унитаз);
- горечь во рту;
- концевые фаланги пальцев в виде «барабанных палочек»;
- нарушение менструального цикла;
- кровоточивость носа, десен, подкожные кровоизлияния;
- варикозное расширение вен, выраженный венозный рисунок на животе.
Тактика лечения заболеваний этой группы зависит от причины, вызвавшей патологию. Применяются следующие лекарства:
- антибиотики (Эрцефурил, Ципрофлоксацин, Интетрикс и другие);
- интерфероны при вирусных гепатитах (Интрон А, пегилированный-интерферон альфа−2а);
- противовирусные средства (Рибавирин, Ламивудин);
- ферментные препараты (Панкреатин, Полизим, Панкурмен, Мезим форте и другие);
- дезинтоксикационная терапия (Лактулоза, Гемодез, Полидез, Энтеродез);
- гепатопротекторы (Эссенциале форте Н).
Показана также диетотерапия с ограничением белковых продуктов. В тяжелых случаях применяется лечение глюкокортикоидами, плазмаферез, перитониальный диализ, трансплантация печени.
При механической желтухе уровень билирубина увеличивается из-за нарушения оттока желчи. Это состояние вызывают:
- желчнокаменная болезнь;
- инфекционное воспаление желчных протоков;
- злокачественные опухоли, поражающие головку поджелудочной железы, 12-перстную кишку и желчный пузырь;
- желчная киста.
Признаками заболевания являются:
- коликообразные боли в правом подреберье, отдающие вправо и в спину;
- головная боль;
- увеличение печени;
- повышение температуры, озноб;
- тошнота, отрыжка;
- снижение аппетита и потеря массы тела;
- желтушные симптомы;
- непереносимость жиров;
- метеоризм;
- металлический привкус во рту;
- кожный зуд.
При появлении данных симптомов требуется госпитализация в хирургическое отделение. Оперативное вмешательство осуществляется одним из способов:
- удаление камней лапароскопическим методом;
- магнитолазерная хирургия;
- традиционная полостная операция;
- эндоскопическая папиллосфинктеротомия;
- стентирование и другие методы.
При гемолитической анемии моча приобретает коричневый или черный цвет. Различают две формы заболевания: наследственную и приобретенную. Для этой болезни характерно усиленное разрушение эритроцитов, в результате чего повышается количество билирубина и желчных ферментов в моче. У детей с наследственной гемолитической анемией развиваются малокровие, желтуха, патологическое увеличение селезенки, желчнокаменная болезнь (чаще в подростковом возрасте), язвы на ногах, деформации скелета. Заболевание может проявиться не сразу, а в возрасте 3-15 лет.
Приобретенная гемолитическая желтуха начинается с острого состояния. Возникают:
- лихорадка, озноб, слабость;
- боль в спине, пояснице, животе, голове;
- тошнота, рвота;
- тахикардия;
- спазмы мышц брюшины;
- бледность кожных покровов, желтуха;
- уменьшение объема выделяемой мочи вплоть до полного ее отсутствия;
- одышка.
Моча при гемолитической анемии
Укорочение цикла жизни эритроцитов при приобретенной гемолитической анемии связано с воздействием аутоиммунных антител. Причинами появления этого заболевания у женщин могут быть следующие:
- лимфопролиферативные заболевания;
- инфекции;
- ревматические болезни;
- опухоли яичников;
- отравление токсическими ядами;
- тепловой удар;
- хронические воспалительные заболевания (язвенный колит);
- прием лекарств (цефалоспорины, Пенициллин, Тетрациклин, Альфа-метилдопа, Аминопирин, Аспирин, Изониазид, Клофелин, Фенацетин, Хинидин, Стрептомицин, Рифампицин, Тиазиды).
Для лечения этого заболевания применяют следующие методы:
- переливание донорской крови;
- глюкокортикостероидная терапия (Метилпреднизолон);
- удаление селезенки;
- лечение цитостатическими препаратами (Циклофосфан, Эндоксан, Азатиоприн);
- плазмаферез;
- внутривенное введение иммуноглобулинов.
В домашних условиях медикаментозное лечение можно сочетать с народными средствами. Для терапии заболеваний почек применяются следующие средства:
- при пиелонефрите: клюква, спорыш, калина, рябина, брусника, черника, клубника, земляника;
- при гломерулонефрите: сельдерей, рыльца кукурузы, одуванчик, репчатый лук, хвощ полевой, березовый сок, облепиха;
- при мочекаменной болезни: эрва шерстистая, кукурузные рыльца, спорыш, марена красильная.
При болезнях печени используют лекарственные травы:
- при желтухе: копытень, бессмертник, сок квашеной капусты, кора ивы, листья лещины, чистотел;
- при циррозе: девясил, чистотел, одуванчик, тысячелистник, цикорий, полевой хвощ, зверобой, шалфей, ромашка, череда, горец птичий, корневища лопуха и девясила;
- при гепатите: сок квашеной капусты, настой хрена на молоке, листья мяты, грейпфрутовый сок.
источник
При лабораторном исследовании урины в первую очередь специалист обращает внимание на ее цвет. Моча темного цвета может свидетельствовать о наличии определенных заболеваний и нарушений работоспособности внутренних органов. При этом следует обратиться к терапевту для выяснения причин подобного состояния и проведения лечения.
В норме цвет мочи должен быть от светло- до ярко-желтого
Моча при отсутствии заболеваний и определенных нарушений работоспособности почек имеет желтый цвет. Его насыщенность может варьироваться от светлого до насыщенного оттенка. Также при проведении лабораторного исследования используется термин соломенно-желтая.
Она не должна иметь ярко выраженного запаха. Но при воздействии таких продуктов как хрен или чеснок, а также некоторых групп лекарственных препаратов нормальный запах может становиться более резким. При этом его присутствие не указывает на наличие заболевания. В норме запах мочи должен быть слабым.
В случаях, когда она приобретает темный цвет, появляется неприятный стойкий запах, необходимо обратиться к специалисту для установления причин подобного состояния.
Цвет урины зависит от того, что делает и употребляет человек. Таким образом, цвет мочи находится в прямой зависимости от образа жизни человека.
Оттенок урины в первую очередь зависит от количества жидкости, выпитой человеком.
Чем ее больше, чем светлее становится моча. Если урина в утреннее время суток имеет темный цвет, то это не является патологией. Обусловлено подобное состояние тем, что в организм длительное время не поступала жидкость.
Утром, уже при повторном мочеиспускании, она должна быть значительно светлее. Также оттенок мочи зависит от наличия примесей крови, гнойных масс, различных патологических состояний и различных как внешних, так и внутренних факторов.
Продукты питания и некоторые лекарства могут влиять на цвет мочи
Темный оттенок урины наблюдается не только в утреннее время суток, но и на протяжении всего дня, не всегда означает, что в организме происходит развитие патологического процесса.
Распространенными причинами потемнения цвета мочи считаются:
- Употребление жидкости в незначительном количестве.
- Интенсивные физические нагрузки.
- Высокая температура воздуха.
- Прием в пищу продуктов, становящиеся причиной помутнения урины.
- Прием некоторых групп лекарств на протяжении длительного времени.
- Моча подобного цвета может наблюдаться при обильном потоотделении, когда организм испытывает значительные физические нагрузки, а также при жаркой погоде.
- Также пациентам следует знать, что оттенок мочи изменяется и на протяжении всего дня. Она всегда темнее в утреннее время.
Кроме этого, потемнение урины может вызвано употреблением некоторых продуктов питания и напитков. К ним относятся: свекла, кофе, чай, морковь, говядина, черника, ревень, бобовые.
В определенных случаях моча может становиться не только темного цвета, но и приобретать неприятный запах. Главной причиной подобного состояния считается недостаток жидкости в организме. Это возникает при чрезмерных нагрузках, в жаркую погоду, когда усиливается потоотделение. В результате количество мочи сокращается, она становится наиболее концентрированной.
Обезвоживание также наблюдается при сильной рвоте и поносе, а также высокой температуры тела, когда она не опускается ниже 37,5 в течение 1-3 суток.
Восстановить нормальный цвет и запах урины возможно только при помощи обильного питья. Постепенно она приобретет светлый оттенок, исчезнет неприятный запах. Именно поэтому при простудных заболеваниях, сопровождающихся высокой температурой, специалисты рекомендуют обильное питье. Это поможет исключить обезвоживание организма.
Темный цвет мочи может быть признаком наличия серьезно заболевания
Но более опасными причинами изменения цвета мочи, и возникновения неприятного запаха являются:
- Заболевания печени. При этом моча напоминает по цвету пиво. При взбалтывании на поверхности появляется желтая пена.
- Патологии почек, мочевыводящей системы и мочевого пузыря.
- Болезни половой системы у женщин.
- Воспаление предстательной железы у мужчин.
При развитии ряда заболеваний наблюдается усиление аммиачного запаха. Это является одним из самых ярких признаков развития и распространения воспалительного процесса. К подобных заболеваниям относятся цистит, пиелонефрит, а также туберкулез.
В отдельных случаях коричневый цвет урины с неприятным запахом возникает на фоне появления в крови эритроцитов — это является признаком внутреннего кровотечения.
Если урина изменяет свой цвет на темно-желтый и наблюдается запах ацетона, это указывает на наличие сахарного диабета. При этом врачи часто указывают на наличие запаха с фруктовым оттенком. Среди сопутствующих симптомов наблюдаются снижение зрения и массы тела, зуд кожного покрова, сухость во рту, увеличение аппетита, головокружения и головные боли. Нередко пациенты могут терять сознание, особенно при большой концентрации сахара в крови.
У пациентов мужского пола изменение цвета мочи, сопровождающееся неприятным запахом, наблюдается при заболеваниях предстательной железы. Среди сопутствующих признаков отмечается наличие ощущения неполного опорожнения мочевого пузыря, затруднение и боль при мочеиспускании. На фоне воспалительного процесса отмечается застой урины, что и становится причиной появления неприятного запаха.
В отдельных случаях урина приобретает ярко выраженный запах после интимной близости. Это обусловлено нарушением микрофлоры половых органов. Подобное состояние наблюдается при молочнице, гонорее, цистите и других заболеваниях.
Температура и изменения цвета урины наблюдаются при заболеваниях воспалительного характера, когда причиной их развития становятся вирусы, грибки или инфекции.
Темный цвет мочи и повышенная температура – признаки инфекционного заболевания
Спровоцировать повышение температуры тела и потемнение урины могут следующие заболевания:
Также подобный цвет мочи, и повышение температуры тела могут быть спровоцированы обычной простудой. Причиной подобного состояния является обезвоживание организма. При наличии высокой температуры тела рекомендовано обильное питье.
Темный цвет урины не всегда вызван неопасными состояниями организма. В отдельных случаях это указывает на развитие опасных состояний, требующих незамедлительного обследования и лечения.
К подобным заболеваниям относятся:
- Патологии печени, такие как цирроз и гепатит.
- Болезни желчного пузыря и желчевыводящих протоков. Чаще всего провокатором подобного состояния выступают холестаз и холелитиаз.
- Злокачественные и доброкачественные новообразования в печени, поджелудочной и почках.
- Анемия гемолитического типа.
- Болезни почек, такие как гломерулонефрит, нефролитиаз, поликистоз.
- Инфекционное поражение мочевыводящих путей.
- Отравление тяжелыми металлами и солями.
- Нарушение обменных процессов.
- Сильное обезвоживание.
Провокатором появления темно-желтого цвета мочи зачастую является мочекаменная болезнь. На фоне патологии наблюдается увеличение концентрации солей в урине. Зеленый оттенок мочи говорит о развитии гепатита.
Подробнее о причинах изменения цвета мочи можно узнать из видео: