ВИСЦЕРАЛЬНЫЕ МОЧЕПОЛОВЫЕ РАССТРОЙСТВА У БОЛЬНЫХ С ОСТЕОХОНДРОЗОМ ПОЗВОНОЧНИКА
Вестник Российского университета дружбы народов
Серия «Медицина». 1999. № 1. С. 109-110.
В.В. ПРОСКУРИН, Е.В. МАЛКОВА, Н.В. НОЗДРЮХИНА
Кафедра нервных болезней и нейрохирургии. РУДН, Медицинский факультет, Москва, 117198, ул. Миклухо-Маклая , 8.
Описание 70 больных с остеохондрозом позвоночника, у которых развились приступы почечной колики, нейрогенная дисфункция мочевого пузыря, снижение потенции и другие мочеполовые расстройства.
Вегетативно-висцеральные нарушения занимают значительное место среди клинических проявлений остеохондроза позвоночника. У одних больных они сочетаются с мышечно-тоническими, корешковыми или другими неврологическими синдромами и находятся как бы в их тени, у других — выдвигаются на первый план, составляя основу клинической картины заболевания. В некоторых, довольно редких случаях они являются единственными клинически значащими симптомами остеохондроза позвоночника и тогда их распознование и трактовка бывают связаны с определенными трудностями.
Мы наблюдали 70 больных с остеохондрозом нижнегрудного и поясничного отделов позвоночника, у которых имелись те или иные расстройства со стороны мочеполовой системы. Диагноз верифицировался с помощью рентгенографии позвоночника, включая фукнциональную спондилографию , компьютерную томографию или магнитно-резонансную томографию позвоночника и спинного мозга. Все больные консультировались урологом или гинекологом, проводилось полное обследование: УЗИ почек и органов малого таза, экскреторная урография, повторные анализы мочи, биохимическое исследование крови и т.д.
У 20 больных отмечались боли, иррадиирующие в область паха, мочевого пузыря, низ живота, мошонку , имитирующие заболевания мочеполовой сферы. Часть из них длительное время лечились длительное время от почечно-каменной болезни, хронического сальпенгоофорита . Проведенное комплексное лечение позвоночника привело к исчезновению стойкого болевого синдрома.
У 8 больных типичные приступы почечной колики и дизурические расстройства сопровождались обострением корешковой симптоматики. Наши наблюдения подтверждают предположение М.К.Бротмана (1973) о патогенетической общности почечно-каменной болезни и дискогенных вегетативных синдромов на основе первичной ирритации поясничного отдела вегетативной нервной системы.
В 22 случаях остеохондроз поясничного отдела позвоночника явился причиной развития нейрогенной дисфункции мочевого пузыря. У больных возникали разнообразные расстройства мочеиспускания: вялая струя мочи, необходимость сильнее обычного тужиться во время мочеиспускания, наличие остаточной мочи, учащенное или болезненное мочеиспускание, сопровождающееся жжением или другими неприятными ощущениями. По мнению В.В.Калинкина (1969), хроническое раздражение рецепторов синувертебрального нерва вызывает поток патологической афферентации , тормозящей рефлекторную активность спинальных центров, и ведет к угнетению симпатической иннервации мочевого пузыря, а это, в свою очередь, — к снижению его чувствительности и развитию гипотонического нейрогенного мочевого пузыря.
Наиболее тяжелые расстройства функции мочевого пузыря в виде задержки или истинного недержания мочи мы наблюдали у 7 больных при полной компрессии корешков конского хвоста грыжами межпозвонковых дисков. Отмечался вялый паралич детрузора , сфинктера, мышц тазового дна, анестезия или гипестезия в аногенитальной области.
Приводим одно из наших наблюдений.
Больной Б., 56 лет, поступил в неврологическое отделение с клиникой обострения дискогенного пояснично-крестцового радикулита. Предъявлял жалобы на сильные боли в поясничной области, иррадиирующие в левую ногу, слабость разгибателей левой стопы. На этом фоне возникли затруднения при мочеиспускании. В течение 8 лет страдает остеохондрозом позвоночника с ежегодными обострениями. Последнее обострение в течение двух недель связывает с подъемом тяжести и переохлаждения.
Объективно: ограничение движений в нижнегрудном и поясничном отделах позвоночника, анталгическая поза, болезненность при пальпации и перкуссии остистых отростков
L 4-S I, ограничение тыльного сгибания левой стопы, ослабление правого и выпадение левого ахиловых рефлексов, симптом Ласега — слева под углом 45 градусов, справа под углом 60 градусов. Струя мочи ослаблена, при мочеиспускании вынужден сильно тужиться, напрягая мышцы брюшной стенки и диафрагмы, отмечаются задержки мочи.
Урологом при осмотре и дополнительном обследовании (цистоскопия, ультразвуковое исследование мочевого пузыря и предстательной железы) патологии не выявлено.
Рентгенография нижнегрудного и пояснично-крестцового отделов позвоночника: умеренный сколиоз, сужение межпозвонковых щелей T10 — T11 и L1 — L2, склерозирование замыкательных пластинок и краевые остеофиты преимущественно на уровне T11 — T12, L3 — L4 симптом «распорки» на уровне L4 — L5.
Компьютерная томография позвоночника: пролапс диска LI У -LУ размером 7 мм с компрессией спинномозгового корешка, латеральная грыжа диска LIII-LIУ размером 4 мм.
Больной был осмотрен нейрохирургом, который рекомендовал дальнейшее обследование и оперативное лечение в условиях нейрохирургического стационара, от чего больной категорически отказался. В связи с этим проводилось консервативное лечение: баралгин, реопирин , витамины В 6 и В12, никотиновая кислота, фуросемид , прозерин , стекловидное тело, физиотерапия (синусоидальные модулированные токи, ультразвук), массаж, лечебная гимнастика. Проведен курс иглорефлексотерапии, а после стихания болевого синдрома — курс мануальной терапии. В результате лечения боли и радикулярная симптоматика регрессировали, наросла сила разгибателей левой стопы, функция мочевого пузыря существенно улучшилась.
У 13 больных с остеохондрозом позвоночника мы наблюдали различные половые расстройства. Чаще это было снижение потенции у мужчин, потеря или ослабление либидо у женщин. В некоторых случаях у женщин в период обострения радикулярного синдрома отмечались преходящие нарушения менструального цикла.
Как и при поражении других органов, не всегда бывает легко доказать связь мочеполовых расстройств с остеохондрозом позвоночника. Диагностика вертеброгенных нарушений должна опираться на наличие явных клинических и рентгенологических признаков дегенеративного поражения позвоночника, регионарного вегетативно-ирритативного синдрома, четкого параллелизма в течени и мочеполовых и вертебральных расстройств. В неясных случаях допустимо назначение пробного комплексного лечения остеохондроза позвоночника, которое, как правило, приводит к значительному регрессу вертеброгенных нарушений функций мочеполовой системы.
1. Бротман М.К. Висцеральная патология при поясничном позвоночном остеохондрозе//Неврология и психиатрия. — Вып.3. — Киев: Здоровья, 1973. — с.101-105.
2.Калинкин В.В. Нейрогенный мочевой пузырь — нейровисцеральный синдром при поясничном остеохондрозе.// Проблемы патологии позвоночника. — М., 1969. — с.53-55.
- Лечение позвоночника, телефон в Москве: +7(495)777-90-03 (многоканальный), +7(495)225-38-03
- метро Нагатинская, улица Нагатинская, дом 1, корпус 21: +7(495)764-35-12, +7(499)611-62-90,
метро Академика Янгеля, улица Академика Янгеля, дом 3: +7(495)766-51-76.
В случаях копирования материалов и размещения их на других сайтах, администрация сайта будет поступать согласно с законодательством РФ об авторском праве.
источник
Позвоночник человека состоит из позвонков, между которыми расположены межпозвоночные диски. Они дают возможность позвоночнику двигаться и обеспечивают его амортизацию, смягчая нагрузку.
Межпозвоночный диск состоит из жесткого внешнего фиброзного кольца и мягкого внутреннего пульпозного ядра.
Грыжа межпозвоночного диска возникает тогда, когда происходит разрыв фиброзного кольца и небольшая часть пульпозного ядра выталкивается наружу, в спинномозговой канал, сжимая спинной мозг или проходящий рядом нервный корешок.
Так возникает боль в спине, которая в зависимости от локализации грыжи может отдавать в ногу (если она возникла в поясничном отделе позвоночника) или руку (если в шейном).
Во многих случаях грыжа межпозвоночного диска не беспокоит человека (бывает, что ее случайно выявляют во время медицинских обследований). И даже если периодически возникает боль, она через некоторое время (несколько недель) проходит сама по себе.
Существует мнение, что 80% населения имеет межпозвоночные грыжи и только 30% из них об этом знает.
Но в некоторых случаях грыжа межпозвоночного диска может быть очень серьезной проблемой, вызывая необратимые поражения нервных структур, ощущение слабости в конечностях, нарушение работы тазовых органов (мочевой пузырь, половые органы) и даже приводит к параличу.
Поэтому при возникновении острой боли в позвоночнике, особенно если такие приступы случаются часто, очень важно проконсультироваться у ХОРОШЕГО специалиста.
Слово «хороший» не случайно написано с большой буквы. Потому что далеко не каждый врач, который берется за лечение позвоночника, действительно приносит облегчение больному.
Сегодня существуют разные методы лечения этого заболевания. Из них самыми эффективными считаются:
- апитоксинотерапия (пчелоужаливание),
- иглоукалывание,
- лечебно-профилактические тренажеры в комплексе с лечебной физкультурой.
В особо критических случаях больному необходимо хирургическое вмешательство.
- Боль в пояснице (иногда покалывание и онемение), которая начинается от ягодиц и распространяется вниз по задней или боковой поверхности ноги ниже колена.
- Боль в ноге, которая часто возникает через некоторое время после начала боли в пояснице или сама по себе.
- Возникновение или усугубление боли во время сидения, кашля, чихания, наклонов вперед.
- Боль во сне, которая возникает во время переворачивания во сне с одной стороны на другую.
- Головная боль.
- Повышение артериального давления.
- Слабость в ноге (чаще в стопе и колене)
- Нарушение мочеиспускания (задержка мочи, недержание мочи)
- Нарушения дефекации: стойкие запоры, неконтролированные испражнения
- Онемение в области промежности
- Нарушение чувствительности в ногах
- Нарушение походки
- Паралич.
Описанные выше симптомы требуют обязательной консультации у врача.
А «опасные сигналы» указывают на то, что обращение к специалисту должно состояться незамедлительно. Потому как существует вероятность того, что грыжа большого размера перекрыла канал позвоночника, сдавливая все нервы, которые проходят по нему.
Как утверждают специалисты, в последнее время количество людей, страдающих грыжей, значительно увеличилось, и объясняется это изменением образа жизни современного человека.
Чтобы проследить такую связь, нужно ознакомиться с анатомией и физиологией позвоночника. Дело в том, что в межпозвоночном диске отсутствуют кровеносные сосуды. Поэтому межпозвоночный диск питается с помощью окружающих позвонок ткани, через которую просачиваются нужные ему вещества. Этот процесс более активен во время движения позвоночника. Но сегодня люди в большинстве ведут малоподвижный образ жизни, что ухудшает питание межпозвоночных дисков и, как следствие, снижает их прочность. Это и приводит к разрыву.
Опасными с точки зрения возникновения межпозвоночных грыж являются и тяжелые физические нагрузки. Структура волокон фиброзного кольца диска рассчитана на определенный объем и направление движений позвоночника. Если они нарушаются, превышают норму, то происходит постепенное разрушение фиброзного кольца. Его разрыв и формирование грыжи может случиться даже при однократной физической нагрузке (например, во время поднятия тяжести).
К факторам риска возникновения данной патологии также принадлежат:
- Остеохондроз: эта болезнь является основной причиной возникновения межпозвоночной грыжи.
- Возраст: межпозвоночная грыжа наиболее часто возникают у людей между 25 и 50 годами в результате старения и дегенерации дисков. Однако она может случиться в любом возрасте, даже у детей.
- Избыточный вес: вызывает дополнительные нагрузки на диски в нижней части спины.
- Курение: снижает уровень кислорода в крови, лишая ткани организма жизненно важных питательных веществ.
- Рост: у высоких людей (мужчин выше 180 см и женщин выше 170 см) увеличен риск возникновения грыж межпозвоночных дисков.
- Профессиональная деятельность, связанная с нагрузками на позвоночник. Люди, которые длительное время пребывают в состоянии сидения или стояния в одном положении.
Народная медицина советует для устранения межпозвоночных грыж применять такие средства:
1. Настойка индийского лука: 1 луковицу перемолоть в мясорубке и залить 0, 5 л 40-градусным спиртом или водкой. Легонько натереть позвоночник и укутаться. При регулярном проведении этой процедуры грыжа усыхает.
2. Настойка семян туи: 1 стакан измельченных семян залить 0,5 л спирта, настоять, взбалтывая 20 дней. Потом легонько растереть позвоночник и укутаться.
3. Трава сабельника болотного хорошо помогает при межпозвоночной грыже. 3 столовые ложки сухой измельченной травы сабельника болотного залить 0,5 л водки, настаивать 20 дней при комнатной температуре, процедить. Принимать настойку перед едой за 10 – 15 минут, по 1 ст. ложке 3 раза в день. На ночь этим же средством протирайте больные места позвоночника.
4. Укусы пчел. Нужно провести 6 сеансов укусов. Желательно обратиться к апитерапевту. Укусы производятся в определенные точки больного места. Пчелиный яд способствует устранению воспаления, а также улучшению кровообращения, вследствие чего болезненные симптомы исчезают. Это лечение противопоказано при наличии аллергии.
5. Умеренные движения – профилактика болевых приступов. Нужно избегать длительных статичных положений тела, то есть не лежать и не сидеть слишком долго. Длительное лежание и сидение приводит к ослаблению мышц и ограничению движения в суставах. Поэтому лучше вести по возможности активный образ жизни, с частыми перерывами на отдых. Однако деятельности, которая ухудшает состояние поврежденного отдела позвоночника (поднятие тяжестей, часто повторяющиеся наклоны и т.п.), следует избегать.
источник
Поясничный отдел позвоночника – самый встречаемый (80%) среди населения вид локализации межпозвонковых грыж. Патология чаще поражает людей трудоспособного возраста – 25-50 лет. У преобладающей части пациентов патогенез является следствием запущенного остеохондроза, в результате чего диски между поясничными позвонками сплющиваются и выпячиваются. Все это сопровождается воспалением, отеком, механической компрессией нервных корешков и спинного мозга, что вызывает жуткие боли по ходу затронутых нервов.
Заболевание не только психологически изрядно выматывает, но и делает невозможным нормальное выполнение, порой, элементарных физических задач. Тем самым, отдаляя человека от социальной, бытовой и профессиональной сфер деятельности. Ввиду высокой заинтересованности пациентов в выздоровлении, мы подготовили полезный материал об основных методах лечения грыж поясничного/пояснично-крестцового отдела, и о том, какого эффекта от них можно реально ожидать. По традиции, сначала введем в курс дела относительно специфики и стадий самого заболевания.
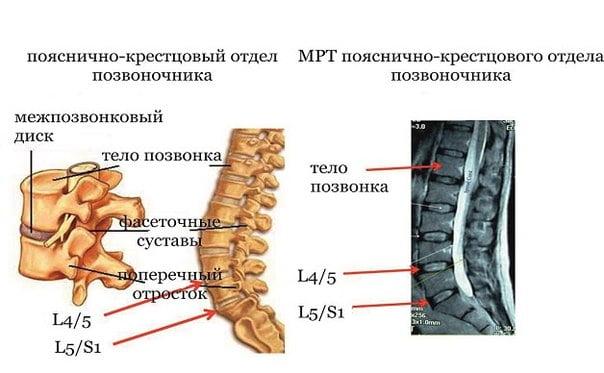
Поясничный отдел включает в себя 5 позвонков (L1, L2, L3, L4, L5), между ними находятся межпозвоночные диски. Каждый диск представлен фиброзно-хрящевым образованием, состоящим из фиброзного кольца (занимает периферическую часть позвонка) и пульпозного ядра, которое находится внутри этого кольца. Фиброзный элемент представляет собой волокнистую соединительную ткань, вроде сухожилия, образующую слои в виде колец. Пульпозный компонент – это хрящевая ткань гелеподобной консистенции, состоящая из воды (на 80%) и коллагеновых волокон.
В целом диск любого отдела, не только поясничного, в первую очередь отвечает за амортизирующие функции, то есть он поглощает и смягчает нагрузки на позвоночник в момент физической активности. Также он поддерживает оптимальную гибкость и опоропрочность позвоночной системы на каждом из уровней.
Грыжа начинает формироваться по причине прогрессирующих дегенеративно-дистрофических процессов в позвоночнике, которые затронули любой из элементов между двумя смежными позвонками. В нашем случае – между поясничными позвонками, например, между костными телами L4 и L5, кстати, поражения на данном уровне чаще всего и определяются. Также распространенная локализация – L5-S1, однако здесь уже поражение диска констатируется между последним поясничным позвонком и первым крестцовым.
Развитию заболевания также может поспособствовать травматический фактор, но этиологическую основу все же чаще составляет именно дегенеративно-дистрофическая патология (остеохондроз). Дегенерации диска образуются на почве нарушенного клеточного метаболизма в конкретной позвоночной зоне, из-за чего он испытывает дефицит питания. В результате межпозвонковая прокладка начинает терять влагу и истончаться, на фиброзном кольце образуются трещины. В дефект кольца перемещается пульпозное ядро, деформируя и выпячивая диск за анатомические ориентиры. Далее происходит разрыв фиброзного кольца, через который студенистый фрагмент выходит наружу – чаще в спинномозговой канал. Это и есть грыжа поясничного отдела позвоночника.
Патогенез принято классифицировать на виды согласно локализации, характеру и степени выпячивания. Локализация очага может быть зафиксирована в ходе диагностики на одном или сразу нескольких уровнях:
Как мы ранее оговорились, наибольшее количество случаев приходится на два последних уровня (около 90%). Эти участки страдают чаще остальных, поскольку не только отличаются высокой мобильностью, но и являются фундаментом позвоночного столба, ежедневно принимая на себя основную долю вертикальной нагрузки.
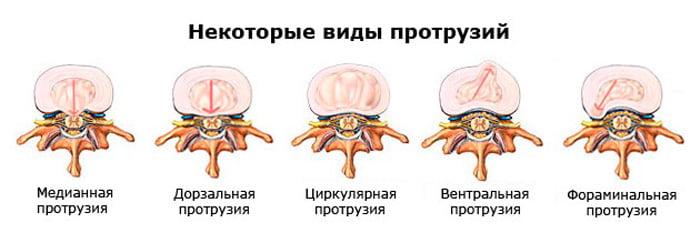
Грыжевые образования в пояснице по характеру выступания, то есть по направлению деформации относительно зон позвоночника, бывают следующих видов:
- передние – выпячиваются кпереди от позвонковых тел (редкие и клинически благоприятные);
- задние – направлены в спинномозговой канал (частые и одни из наиболее опасных, так как вызывают сильные неврологические боли и могут оказывать компрессию на спинной мозг);
- боковые – выступают латерально от позвоночного канала, то есть сбоку – справа или слева (тоже небезопасные и имеют широкое распространение, ущемляют корешки спинного мозга, проходящие через фораминальное отверстие);
- грыжа Шморля – при них происходит вдавливание выбухающей хрящевой ткани внутрь губчатых структур прилежащего позвонка, что может стать причиной разрушения костного тела и компрессионного перелома (поражение в поясничном отделе – редкость, а если и обнаруживается, то по большей мере на участке L2- L3).
Болезнь также классифицируют по степени тяжести, а именно клинической стадии ее формирования от начального до последнего этапа.
- Протрузия, пролапс (1 ст.) – начало развития, смещение диска незначительное, обычно от 1мм до 4 мм. Фиброзное кольцо истончено, его слои имеют небольшие трещины. Однако целостность тыльной части кольца сохранена, поэтому сместившееся к периферии ядро все еще находится в его пределах.
- Экструзия (2-3 ст.) – окончательно сформировавшаяся грыжа, как правило, с размерами более 5 мм. Фиброзный обод разрывается, ядро прорывается сквозь сквозной дефект и свисает каплей в межпозвонковое пространство, удерживаясь за счет продольной связки. В зависимости от размеров провисания, которые могут достигать 12-15 мм, экструзия у разных людей варьирует от средней (5-8 мм) до тяжелой стадии (9 мм и более).
- Секвестрация (4 ст.) – критическая степень, сопровождающаяся фрагментацией провисшего элемента ядра. Оторвавшийся от диска и ядра в частности хрящевой фрагмент (секвестр) попадает в позвоночный канал с возможной миграцией по анатомическим просторам позвоночной системы. Предшествовать секвестрации может любой этап экструзии, наивысшую степень риска имеют люди с образованием более 8 мм. Стадия секвестрации чревата параличом и тяжелым аутоиммунными реакциями, в 80%-90% случаев приводит к инвалидности.
Межпозвоночная грыжа в пояснично-крестцовых сегментах на любой из стадий способна нанести урон как опорно-двигательному комплексу, так и внутренним органам. Нервно-сосудистые образования, проходящие на данном участке, могут раздражаться, пережиматься деформированным диском даже на этапе протрузии.
Первые боли на начальном этапе развития в большей мере обусловлены раздражением и возбуждением болевых рецепторов, которыми снабжены внешние слои фиброзного кольца. Импульсы из ноцирецепторов кольца передаются в спинной мозг по ветвям синувертебрального нерва, что рефлекторно вызывает мышечный спазм в пояснице и иммобилизацию поврежденного отдела.
Саногенетические (защитные) механизмы в дальнейшем, по мере прогрессирования патологии, сменяются прямым повреждением грыжей прилегающего спинномозгового корешка и соответствующего ему нервного узла. То есть происходит уже воспаление, отечность, механическая компрессия конкретно спинальных нервов в нижнем отделе позвоночника. Клиническая картина порождает радикулопатию с ярко выраженным болевым синдромом.
Симптоматика заболевания может доставлять постоянный дискомфорт, порой, невыносимый. У некоторых пациентов она возникает время от времени в более терпимом проявлении. Типичными для заболевания признаками являются:
- болевой синдром в пояснице в комплексе с болью в одной нижней конечности (ощущения в ноге обычно выражены сильнее);
- одностороння боль в одной из ягодиц и относящейся к ней ноге (одновременно правосторонняя и левосторонняя боль практически не встречается);
- болезненный синдром, который появляется в пояснице или ягодичной зоне, затем по нерву крестцового сплетения распространяется на бедро, голень, стопу;
- парестезии (онемения, покалывания, пр.) в нижней конечности, бедрах, паху, ягодицах;
- усиление парестезии и болевых признаков в вертикальном положении, при двигательной активности, в момент сидения;
- сниженный потенциал амплитуды движений в пояснице, сложности при ходьбе, слабость в стопе (синдром «свисающей стопы»), невозможность поднять пальцы стоп или пошевелить ими;
- нарушение осанки из-за боли и ощущения блока в спине, пациент в связи с этим начинает сильно сутулиться;
- вегетативные расстройства в виде побледнения кожных покровов поясницы и ног, появления белых или красных пятен на данных участках;
- в запущенных случаях – недержание мочи и/или кала, стойкая потеря чувствительности ноги (возможен паралич).
Признаки боли на последних стадиях, как правило, носят резкий жгучий и/или простреливающий характер с иррадиацией в зоны, расположенные ниже очага поражения. На ранних стадиях грыжа обычно дает непостоянную тупую и ноющую боль в пояснице.
Для постановки диагноза используются неврологические тесты и инструментальные методы исследования. Тестирование на неврологический статус проводится невропатологом, ортопедом или нейрохирургом. Специалист при первичном осмотре на основании результатов тестов, подразумевающих оценку мышечной силы и сухожильных рефлексов, может заподозрить наличие грыжи люмбальной локализации. Для подтверждения диагноза пациента направляют МСКТ или МРТ обследование.
Иногда КТ/МРТ предшествует рентгенография, которая позволяет выявить свойственные патологии структурные изменения в костных тканях и сужение межпозвонкового промежутка. Но рентген не визуализирует сам диск, спинной мозг, нервно-сосудистые образования, относящиеся к мягким тканям. Поэтому рентгенография может применяться лишь на первом этапе обследования. Она даст понять, имеются ли структурные и позиционные отклонения в телах позвонков и нужно ли дообследовать пациента посредством более информативных методов визуализации.
Наибольшую клиническую ценность в диагностике представляет магниторезонансная томография. МРТ качественно определяет состояние дисков, а также:
- локализацию, характер, размер выбухания;
- разрывы фиброзного кольца;
- степень дислокации студенистого ядра;
- факт сдавления спинного мозга и компрессии нервных ганглиев;
- ширину позвоночного канала;
- свободные секвестры;
- нарушения функций кровоснабжения;
- все сопутствующие патологии на обследуемом опорно-двигательном участке.
За невозможностью пройти МРТ пациенту могут рекомендовать мультиспиральную КТ – многосрезовое сканирование поясничного отдела рентген-лучами. Однако КТ в любом виде уступает возможностям МРТ в достоверности диагноза, в объеме получаемой информации по клинической картине, в безопасности для здоровья пациента.
Среди медикаментозных средств местного и внутреннего назначения, широко применяемых в практике лечения боли на уровне поясницы, известны:
- традиционные нестероидные противовоспалительные препараты (Диклофенак, Индометацин и пр.) – да, эффективны, но больше в купировании боли и воспаления на 1-2 ст. диагноза;
- мощные анальгетики (Кеторолак, Кетонал и пр.) – назначаются при сильных и длительных болях на 2-3 ст., эффективность оценивается как 50/50 (после прекращения, обычно мучения возобновляются);
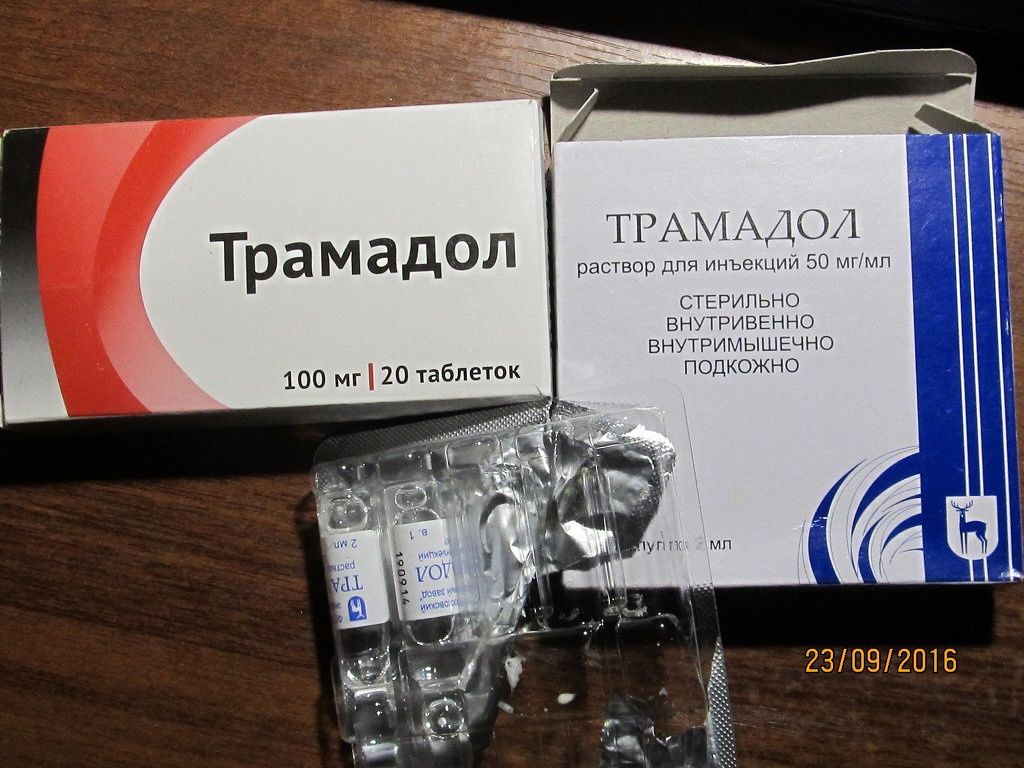
- опиоидные препараты (Трамадол и др.) – ненадолго прописываются только самым тяжелым пациентам с ужасными и нестерпимыми болями на время подготовки к оперативному вмешательству;
- уколы глюкокортикоидных гормонов или лидокаина в позвоночник – подобные блокады используются в редких случаях, когда обострение боли невыносимое, а обычные НПВС не действуют (такая клиника срочно требует оперативного вмешательства).
Любой обезболивающий медикамент, прием которого осуществляется, не может применяться длительно из-за негативного влияния на функционирование ЖКТ, почек, печени, сердца и сосудов, системы кроветворения. Местные препараты в виде мазей более щадящие, но не располагают достаточной проникающей способностью, чтобы нормально успокоить воспаленный спинальный нерв.
Жить только на одних лекарствах, всячески избегая операции при ее необходимости, – будет пациенту стоить дорого. Это – тупик, который неизбежно ведет к инвалидности по поводу прогрессирующей грыжи, необратимой атрофии нервной ткани и к получению в придачу дополнительных медицинских проблем. Нельзя не сказать, что неконтролируемое использование лекарств вызывает привыкание и в ряде случаев полное отсутствие эффекта.
Пациентам дольно часто врачи назначают препараты из серии хондропротекторов. Хондропротекторы улучшают питание хряща диска, но опять же, если диск еще не деформирован критически. Поэтому хондропротекторные средства целесообразны при изолированном остеохондрозе или протрузиях межпозвоночных L-дисков, в остальных случаях они не работают.
Можно ли держать грыжу под контролем, используя специальные физические упражнения для поясничного отдела? Гимнастические упражнения, чтобы принесли пользу, должны быть рекомендованы опытным реабилитологом, который в руках держит ваш МРТ-снимок и полностью знаком с вашими физическими данными и состоянием здоровья. Первый курс должен осуществляться под бдительным контролем доктора по ЛФК. Самостоятельное апробирование гимнастических чудо-тренировок из интернета чревато увеличением и/или смещением грыжевой массы в опасную зону с усилением неврологического дефицита.
Благотворное воздействие гимнастических упражнений, разработанных индивидуально под каждого пациента, заключается в активизации кровообращения в зоне поражения, укреплении и разгрузке мышц, распрямлении позвонков и увеличении межпозвоночного пространства. Регулярные, правильно спланированные тренировки благоприятствуют уменьшению частоты рецидивов, улучшению двигательных возможностей. Хорошим дополнением к ЛФК станут занятия в бассейне под наблюдением врача-инструктора по плаванию и аквагимнастике.
Однако в острый период заниматься противопоказано до тех пор, пока признаки обострения не будут ликвидированы покоем и медикаментами. Кроме того, физическое воздействие (тракционное в особенности) на поясницу при грыжах крупных размеров (>8 мм), даже с лечебной целью, может принести больше вреда, чем пользы. Поэтому специалисты акцентируют, что таким пациентам прежде всего нужно как можно раньше прооперировать грыжу, а уже после заниматься продуктивным восстановлением костно-мышечной системы и ЦНС посредством лечебной физкультуры.
Массажные тактики нацелены на улучшение трофики тканей (повышение кровотока и лимфооттока, снабжение клеток питанием и кислородом), снятие мышечного напряжения, профилактику атрофии, снижение давления на межпозвоночные диски. К ним запрещено обращаться, как и в случае с ЛФК, в острые периоды болезни. Массажные и мануальные процедуры проводятся строго по показаниям высокого уровня специалистом по части «неврология-ортопедия», так как грыжа грыже рознь.
Любая рефлексотерапия должна выполняться очень осторожно и профессионально, без дергания, скручивания, чрезмерного давления на позвоночник, чтобы не повредить слабый диск еще больше и не направить выпячивание в неблагополучную сторону. Нежелательно по этой же причине использовать всевозможный тактики вправления грыжи, эффект может быть полностью противоположный.
У массажа для данной области много противопоказаний: объемные выпячивания (3 ст.), секвестрация, гипертония, заболевания почек и пр. Массажные техники, если они не противопоказаны, должны рассматриваться исключительно в контексте базового лечебного процесса, а не как единственный способ лечения. Массаж, мануальная терапия – не панацея, они не вылечат грыжу без хирургического вмешательства, но могут быть весьма полезными при «молодой», только зарождающейся грыже. Неоценимую пользу массаж оказывает в восстановлении позвоночника после уже проведенной операции.
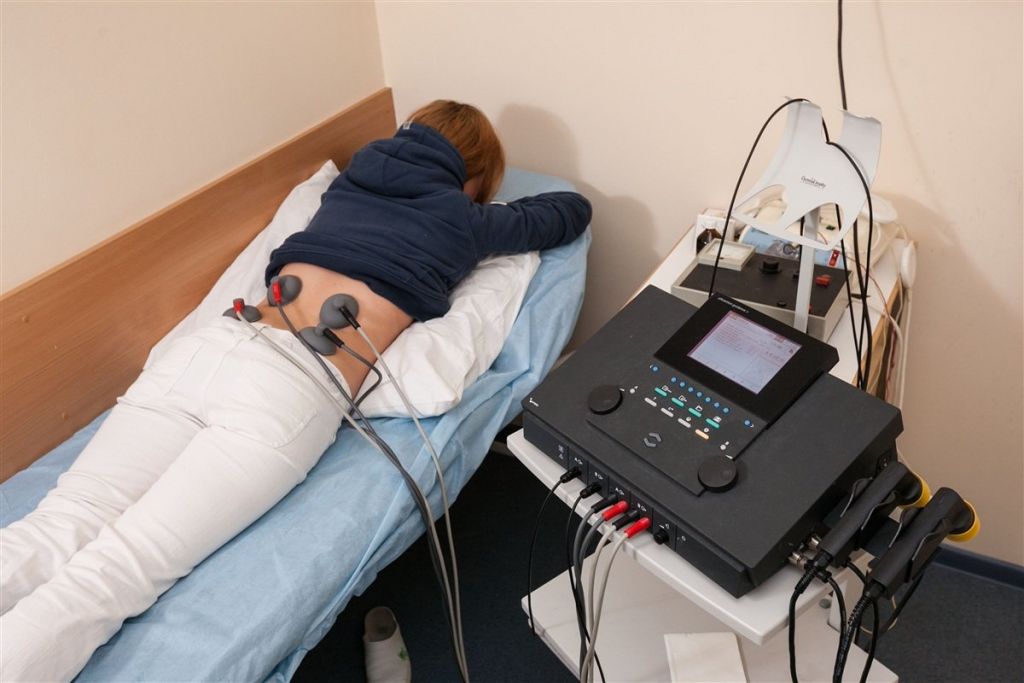
Физиотерапевтические сеансы – один из составляющих элементов профилактического лечения. К полному выздоровлению физиопроцедуры не приведут, повернуть вспять деструкцию фиброзно-хрящевой межпозвонковой прокладки тоже не в их полномочии. Но приостановить прогрессирование фиброзно-хрящевых и костных дегенераций в проекции поясничного отдела, используя физиотерапию, вполне достижимо. Ремиссия достигается за счет сокращения отека вокруг пораженного диска, восстановления хорошей циркуляции крови, снятия мышечного гипертонуса.
Электро- и фонофорез, магнитолечение, импульсная терапия, ультразвук, лазеротерапия, электромиостимуляция – стандартные процедуры, рекомендуемые в определенном сочетании людям с таким диагнозом. Скольким пациентам они помогли снизить или полностью убрать болезненные симптомы? Статистика неутешительная. Только 50% людей после полноценных курсов физиотерапии поясничного отдела отмечают заметное и стойкое облегчение.
Примерно в 10% случаев физиотерапия не улучает и не ухудшает самочувствие. И целых 40% людей терпят полное фиаско от физиотерапии, жалуясь на появление и усиление боли. Все дело в том, физиотерапевтические методы в большинстве своем основываются на принципах глубинного разогрева мягких тканей или электрической нервно-мышечной стимуляции. Подобные физиоманипуляции могут содействовать не устранению, а, напротив, увеличению отека на воспаленном нервном стволе, что провоцирует усиление болезненных признаков.
Поясничные, пояснично-крестцовые грыжи позвоночника при неправильном и несвоевременном лечении приводят к нарушению иннервации тазовых органов, мышц нижних конечностей, нарастанию неврологического дефицита. Самым неблагополучным последствием, более распространенным на 3-4 ст., является синдром конского хвоста, который проявляется:
- мучительными интенсивными корешковыми болями;
- периферическим параличом или парезом ног с преобладанием в дистальных отделах;
- выпадением всех видов чувствительности и рефлексов в нижних конечностях и в области промежности;
- тяжелыми расстройствами функций сигмовидной и прямой кишки, мочевыделительного тракта, мужской и женской репродуктивной системы (каловая инконтиненция, неконтролируемое мочеиспускание, импотенция, бесплодие и пр.).
При обнаружении хотя бы одного из перечисленных признаков поражения конского хвоста больной как можно скорее нуждается в нейрохирургическом лечении. Никакие консервативные тактики в данном случае не спасут! От того, сколько прошло времени с момента появления синдрома до операции, всецело будет зависеть прогноз восстановления нервной иннервации и функциональных нарушений.
Восстановить целостность фиброзного кольца и уменьшить размер сформированной грыжи невозможно консервативными тактиками лечения. Симптоматикой поясничных грыж трудно управлять консервативно на запущенных стадиях, так как источник мучительного состояния никуда не девается. По факту нет ни одного пациента, кто при таком серьезном диагнозе избавился бы от грыжи и ее последствий без операции.
Безоперационный подход может быть оправданным только на раннем этапе, когда деформация незначительная и еще не привела к разрыву соединительнотканных волокон диска, поражению нервных окончаний. Только при начальной форме реально добиться стойкой ремиссии за счет проводимой комплексной терапии регулярными курсами в течение всей жизни. Иными словами, консервативное лечение будет производить поддерживающий профилактический эффект благодаря стимуляции кровообращения и метаболизма, что позволит притормозить процессы разрушения и не допустить перехода протрузии в экструзию.
На предпоследней и последней стадиях консервативные методики утрачивают свою актуальность. Как бы этого не хотелось, ими не получится втянуть грыжу обратно, рассосать секвестр, срастить разорванное кольцо. В этом плане все безоперационные способы бессильны. На поздних сроках максимум, чем они могут помочь, так это снизить интенсивность болевого синдрома. Да и то, как показывает практический опыт, в единичных случаях.
- Консервативная терапия не может быть альтернативой хирургическому вмешательству, поскольку она не устраняет грыжу, а оказывает лишь симптоматический эффект.
- За данными клинических наблюдений, не менее 40% пациентов, которых лечили консервативно, имеют неудовлетворительные результаты. Спустя 6-12 месяцев они оперируются по причине неэффективности предыдущего лечения или развившихся осложнений.
- При заболевании 3 стадии и 4 стадии показано оперативное вмешательство (микродискэктомия, эндоскопия). На 4 стадии ввиду высокой угрозы необратимого повреждения спинного мозга и нервных пучков секвестром операцию по удалению секвестра и коррекции диска назначают в экстренном порядке.
- Если неинвазивный подход на 1-2 ст. патологии в течение 6 месяцев не увенчался успехом в борьбе с болью или отмечается прогрессирование на МРТ, целесообразно рассмотреть малоинвазивный способ удаления грыжи (эндоскопию, нуклеопластику).
Начавшиеся симптомы утраты чувствительности – нехороший знак, предвещающий в ближайшем будущем возникновение параплегии. Чтобы можно было избежать драматического исхода в виде паралича, от которого бывает и хирургия не спасает, важно в ограниченные сроки пройти нейрохирургическую операцию.
источник
Позвоночник – своеобразный конструктор, сложенный из 33 позвонков – небольших костистых образований.
Все позвонки состоят из собственно тела позвонка и дуги, которая крепится к нему сзади.
Каждый элемент позвоночника соединяется со своим «соседом» при помощи межпозвоночного диска.
Межпозвоночный диск – хрящевое образование, выполняющее роль соединительной ткани между позвонками. Также выполняет функции амортизации при движении позвоночника, обеспечивает его эластичность и гибкость.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Межпозвоночный диск состоит из нескольких слоев:
- студенистое или пульпозное ядро – имеет мягкую консистенцию;
- фиброзное кольцо – более плотная соединительная ткань с высокой прочностью, окружающая пульпозное ядро.
Отсутствие лечения межпозвоночной грыжи, особенно ее запущенных форм, может привести к тяжким заболеваниям и инвалидности.
Наиболее щадящим и легким для пациента методом устранения этого заболевания является микродискэктомия — микроинвазивная операция по удалению межпозвоночной грыжи и устранению давления на спинномозговой нерв или спинной мозг.
Операция проводится с обязательным использованием микрохирургических инструментов, а также операционного микроскопа. При этом костные ткани не затрагиваются, а от разреза практически не остается следов.
Кположительным моментам операции можно отнести ее быстротечность (10-30 минут), и кратковременность пребывания в условиях стационара: 2-4 дня, а возможно и того меньше.
Микродискэктомия наиболее часто проводится в поясничном или шейном отделе позвоночника.
Поясничный отдел оперируют в случае, когда грыжа имеет большие размеры или консервативное лечение не дало результатов.
Это необходимо для устранения болей в нижних конечностях (ишиас), возникающих по причине сдавливания нервного корешка, а также для предотвращения паралича, который может образоваться из-за давления на спинной мозг.
Нередкими являются случаи нарушения в работе мочевого пузыря и/или кишечника из-за влияния грыжи на нервные пучки. В этом случае также показана микродискэктомия.
В шейном отделе позвоночника операция проводится также для того чтоб снять болевые ощущения, появившиеся из-за влияния грыжи, гипертрофированных связок или костных отростков на спинной мозг и нервные корешки.
Из-за анатомических особенностей позвоночника в области шеи, вместе с микродискэктомией может проводится стабилизирующая операция с целью прекращения трения между позвонками, которые соединяются пораженным диском, а также восстановления изначальной дистанции между ними.
- неэффективность консервативного (медикаментозного, физиотерапевтического) лечения в течение 6 недель;
- синдром конского хвоста или паралич;
- выраженный болевой синдром;
- наличие грыжи по результатам МРТ или КТ.
Подготовка больного к проведению операции заключается в следующем:
- обследование у врача;
- проведение магнитно-резонансной или компьютерной томографии;
- голодание перед проведением операции в течение 8 часов;
- осмотр анестезиолога и подбор им же оптимального способа анестезии, основанного на данных об аллергических реакциях на препараты, а также заболеваниях пациента в анамнезе.
Для того, чтоб предоставить анестезиологу наиболее развернутую картину о хронических заболеваниях и в особенности об аллергических реакциях, лучше всего подготовится и собрать всю информацию заранее.
В зависимости от одела позвоночника процедура производится по разному.
Сначала делается надрез длиной в 2-4 см в области пораженного диска. Затем при помощи специальных инструментов отодвигаются в сторону мышцы и удаляется желтая мембрана, закрывающая собой нервные корешки.
Для детального обзора нервных пучков используется операционный микроскоп.
После того как все «препятствия» отодвинуты в сторону, осуществляется удаление ткани межпозвоночного диска из-под нервных корешков.
Далее, проводится лазерное облучение диска, необходимое для ускорения восстановительных процессов, а также исключения рецидива. Завершением операции является ушивание операционного разреза.
Разрез осуществляется на передней поверхности шеи. Все мышцы и органы, мешающие добраться до позвонков, также отодвигаются в сторону без разрезов и повреждений.
Далее, происходит удаление грыжи, пораженного диска. Однако на этом операция заканчивается в весьма редких случаях. Чаще всего следом за удалением поврежденных тканей проводится стабилизация позвоночника, которая заключается в «замене» удаленного хряща протезом или собственной костной тканью пациента.
После стабилизации также проводится ушивание разреза.
После того как прооперированный отошел от наркоза ему рекомендуется сразу встать и немного пройтись.
Это необходимо, чтобы позвоночник «встал на место», а также для придания ему (позвоночнику) гибкости и предотвращения образования тканевых рубцов на месте проведения операции.
После операции в поясничном отделе рекомендуется 1-2 месяца носить полужесткий корсет, на шейном отделе – шейный головодержатель.
Приступать к нефизической деятельности можно уже через 1-2 недели, к физической – через 3-4 недели.
В период реабилитации после микродискэктомии запрещается слишком долго сидеть, делать резкие наклоны, повороты туловища, потягивания, поднимать тяжести (более 3 кг). Некоторые специалисты запрещают сидеть до 6 недель после операции.
При проведении микродискэктомии, а также в постоперационный период осложнения нечасто, но встречаются:
- Разрыв спинномозговой оболочки, вследствие чего может возникнуть подтекание цереброспинальной жидкости. В этом случае пациент должен соблюдать постельный режим для заживления тканей.
- Недержание мочи или кала.
- Повреждение нервного корешка.
- Инфицирование.
- Кровотечение.
- Воспаление диска.
Вероятность рецидива заболевания в первый год после проведения операции составляет 5-10%.
В столице стоимость микродискэктомии 60-80 тыс. рублей в зависимости от престижности заведения и предоставляемых дополнительных услуг.
В указанный диапазон цен обычно входит дооперационное обследование с проведением необходимых анализов, сама операция и наблюдение в стационаре (если таковой предполагается) в постоперационный период.
В других городах цены несколько ниже:
- Петербург – 45-60 тыс. рублей;
- Краснодар – 30-35 тыс. рублей;
- Новосибирск – 35-40 тыс. рублей;
- Екатеринбург – 30-35 тыс. рублей.
Представленные цены являются ознакомительными. Конкретная стоимость операции определяется в каждом случае отдельно.
Отзывы пациентов, которым была сделана микродискэктомия, дают возможность сделать вывод, что после операции все они ощутили облегчение и уменьшение болей в позвоночнике.
По данным статистики: каждый 10-й пациент, страдающий грыжей межпозвоночного диска, нуждается в операции. Естественно, облегчить или даже вылечить это заболевание на ранних его стадиях можно при помощи консервативного метода, однако, это займет немало времени и терпения.
Поэтому те, кто не может ждать так долго, соглашаются на оперативное вмешательство.
А наиболее действенной и безопасной операцией по удалению межпозвоночной грыжи на сегодняшний день является микродискэктомия.
Межпозвоночная грыжа вполне излечима. Операция по ее удалению является самой крайней мерой. Методов хирургического лечения есть несколько, поэтому стоит о них поговорить подробно.
Межпозвоночный диск представляет собой «прокладку» между позвонками, состоящую из фиброзного кольца (твердая оболочка) и пульпозного ядра (жидкая «начинка» диска). Чтобы повредить фиброзное кольцо, много не надо — иногда достаточно неправильно нагнуться. Через трещину наружу выходит пульпозное ядро, защемляющее нервные окончания. Этим и обусловлены боли и выпячивание диска. Операция же назначается в тех случаях, когда консервативными методами лечения за длительное время не удается справиться с болями, а блокады не помогают, и если грыжа негативно сказывается на функциях внутренних органов. Это часто случается при грыже в поясничном отделе. Современные хирургические методы позволяют вернуться к нормальной жизни без боли в спине уже через пару дней.
Сегодня справляются с межпозвоночной грыжей следующими хирургическими методами:
Наиболее применима при недугах с осложнениями в виде остеофитов и при крупных новообразованиях. Суть операции в освобождении сдавленных фрагментов с помощью рассечения диска (частичного) или секвестирования его дужки. Цена ламинэктомии начинается с 25 тыс. р.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Назначается в следующих случаях:
- при быстро прогрессирующей грыже и нестабильном состоянии больного;
- при корешковом синдроме, который активно прогрессирует;
- если грыжа находится в фораменальном отделе поясницы или заднебоковом.
Противопоказана при опухолях и инфекциях, при медиальной протрузии и при суженном позвоночном канале.
Эндоскоп вводится через отверстие в пару сантиметров, инструменты для операции миниатюрные. Все это делает эндоскопию минимально травматичной. Цена в России составляет около 130 тыс. рублей, в Германии — от 5000 тыс. евро.
Тот самый золотой стандарт при оперативном лечении грыж. Назначается, если грыжа дала много побочных эффектов, среди которых:
- перманентные люмбалгии;
- слабость и атрофия мышц;
- половые дисфункции;
- запоры и нарушения работы почек.
При операции хирург удаляет кусочек костных тканей позвонка, расположенный над нервом, или же часть самого межпозвоночного диска, что помогает остановить его сдавливание. Проводится следующим образом:
- сперва специальным крючком приподнимается мышца, которая выпрямляет спину;
- над нервными корешками удаляется мембрана, благодаря чему к позвоночнику открывается доступ;
- хирург может удалить и небольшую часть внутренней поверхности фасеточного сустава;
- нервный корешок сдвигают в сторону и из-под нее удаляются ткани межпозвоночного диска.
Считается самым эффективным методом борьбы с протрузиями. Цена в России от 20 тыс. р.
Также называется «высушиванием». Поврежденный диск здесь облучается лазером, который уменьшает грыжу. Подходит для молодых пациентов (до 50-52 лет). Цена в Германии от 5000 евро, в России — до 80 тыс. р. Также возможна лазерная реконструкция, при которой диск нагревается и происходит активизация метаболических процессов в нем. Благодаря этому образуются новые хрящевые клетки, заполняющие трещины в диске. Осуществляется при помощи пункции специальной иголкой.
Наиболее эффективна, если у вас фасеточный синдром и артроз межпозвонковых дисков. При ней инактивируются болевые рецепторы. Для проведения используется радиочастотный зонд. Его подводят к нерву и там осуществляется инактивация болевых рецепторов. Стоимость операции — от 17 тыс. р.
Подготовка к операции по удалению грыжи ничего сложного не представляет:
- в первую очередь, следует пройти МРТ позвоночника (или КТ);
- сдать анализы мочи и крови;
- перед самой операцией нельзя 8 часов есть;
- нужен осмотр и опрос анестезиолога.
При современных хирургических методах удаления грыж они случаются редко. Тем не менее, иногда наблюдаются вот какие явления:
- иногда разрывается оболочка спинного мозга или подтекает цереброспинальное мозговое вещество. Риск таких осложнений — до 2%. Особого вреда они не приносят, на исход операций не влияют, но если это случилось, для заживления разрыва нужно после операции провести день или два в постельном режиме и лежа на спине;
- повреждение нервного корешка;
- инфицирование;
- недержание кала или мочи.
При лазерном лечении такие осложнения крайне редки, но и эффективность у него ниже, чем у той же минидискэктомии.
Основная задача после операции — восстановить мышечный корсет спины. За первые 14 дней нужно устранить все боли и отеки. Первый день может понадобиться постельный режим. Далее применяются медикаменты, снимающие боль. Возможно, вам назначат и ортопедический корсет. Далее будет нужна физиотерапия (ультразвуковая, электротерапия и лазерная). Кроме того, через две недели после операции нужен будет лечебный массаж. Все это необходимо для быстрого восстановления кровообращения в позвоночнике и для улучшения эластичности мышц спины и повышения их тонуса.
Дней через 20 после операции можно приступать лечебной физкультуре (назначается также врачом, задача та же, что и у физиотерапии и массажа).Через месяц можно заниматься на специальных тренажерах. Во время восстановления запрещено:
- двигаться без корсета;
- поднимать больше двух кг (на протяжении трех месяцев);
- наклоняться в стороны или вперед, скручиваться, делать резкие движения с большой амплитудой;
- заниматься остеопатическим лечением;
- две недели нельзя сидеть.
После операции рекомендуется не задерживаться долго в одной позе. Меняйте свое положение часто даже если вы лежите.
Операция по удалению грыжи — самая крайняя мера. Но если все остальные методы не спасают от болей, она необходима.
Об операции вы можете узнать из этого видео.
Грыжа межпозвоночного диска или межпозвоночная грыжа — это заболевание, при котором происходит выпячивание части диска в позвоночный канал и сдавливание спинного мозга. В наше время это очень частое заболевание, которое приводит к временной потере трудоспособности или инвалидизации. 20% всех больных нуждаются в оперативном лечении. Почему? Давайте разбираться.
Каждый позвонок в позвоночнике соединяется за счет межпозвоночного диска. Он плотный по своей структуре, состоит из ядра, которое находится посередине, и колец, окружающих это ядро и состоящих из соединительной ткани. Межпозвоночные диски делают позвоночник прочным и гибким. Существует много заболеваний, которые приводят к разрушению межпозвоночных дисков, сюда относят, например, остеохондроз.
Причины болезни
Симптомы межпозвоночной грыжи
Диагностика грыжи позвоночника
Методы лечения
Лечебная физкультура
Как предотвратить появление грыжи
Чаще всего грыжа обнаруживается в поясничном отделе позвоночника, ведь именно на этот отдел приходится основная нагрузка. Крайне редко можно встретить грыжи в шейном и грудном отделе позвоночника.
Пик заболевания приходится на 25 – 50 лет. Редко можно встретить эту болезнь у детей, а если она и встречается, то является врожденной. У пожилых людей также не бывает межпозвоночных грыж, так как с возрастом уменьшается подвижность в межпозвоночном диске.
В основном грыжа позвоночника образуется как осложнение остеохондроза, различных инфекций и травм, а также из-за нарушенного обмена веществ и неправильной осанки. Кроме этого заболевание может возникнуть при резком повышении давления в межпозвоночном диске. Это может произойти при:
- сильном ударе или падении на спину;
- поднятие тяжелого предмета с земли;
- резкий поворот спины в сторону.
Как было сказано ранее, основной причиной развития болезни является остеохондроз. Поэтому люди с этим заболеванием, предрасположены к появлению межпозвоночной грыжи. Также сюда можно отнести людей с сидячим образом жизни:
Также межпозвоночная грыжа может развиться у людей, которые ежедневно поднимают тяжести, имеют лишний вес или искривление позвоночника.
Первоначальный симптом межпозвоночной грыжи – это боль. Чаще всего она появляется в момент поднятия тяжести, резком повороте спины. Вначале заболевание боль носит тупой и постоянный характер. Больной чувствует усиление боли при кашле, чихании, физической нагрузке, длительном стоянии или сидении.
Спустя некоторое время, когда грыжа увеличивается в размерах, боль появляется в бедре, ягодице и ноге. Боль становится резкой и стреляющей, появляются онемения конечностей.
Следующий симптом грыжи межпозвоночного диска – это невозможность движения в пояснице. Из-за боли, мышцы поясницы напрягаются и пациент не может полностью выпрямиться. Примерно через полгода от начала заболевания у больного появляется нарушение осанки.
Также при этой болезни нарушается стул – запор или понос, происходит задержка или недержание мочи, а также нарушение потенции.
Часто встречаются признаки поражения вегетативной нервной системы: снижение температуры кожи, ее пастозность, нарушение потоотделения и повышение сухости кожи.
Шейная и грудная грыжа проявляется аналогично. Пациент чувствует боль, онемение и покалывание пальцев рук, головокружение и искривление позвоночника.
Межпозвоночная грыжа диска является одной из самых частых причин длительных болей в спине. Но все же для постановки диагноза проводят много исследований, с целью исключить различные инфекции, опухоли, травмы, а также нарушение кровообращения в спинном мозге. Если боль в спине беспокоит на протяжении 2 месяцев, необходимо срочно обратиться к врачу. Своевременно начатое лечение поможет избежать тяжелых последствий заболевания и инвалидизации.
Очень тщательно исследуются больные, у которых признаки межпозвоночной грыжи возникли при таких условиях, как:
- недавно перенесенные травмы спины;
- детский и подростковый возраст;
- высокая температура;
- боль в спине похожа на удар электрическим током;
- боль в спине возникает в покое и не связана с движениями;
- боль в спине отдает в промежность, влагалище, живот, прямую кишку, ноги;
- боль в спине сопровождается нарушением менструального цикла;
- боль в спине появляется во время еды, акта дефекации и половых отношений;
- появление слабости в ногах, которая усиливается при ходьбе;
- болевые ощущения в спине стихают в положении стоя и усиливаются при лежании;
- боль не стихает более 7 дней и прогрессирует.
Сегодня точный диагноз такого заболевания, как межпозвоночная грыжа, помогают поставить следующие исследования: компьютерная томография и ядерно-магнитный резонанс. Эти методы диагностики помогают увидеть точные размеры грыжи позвоночника, определить структуру позвоночника на различных уровнях, выяснить отношение грыжи к спинному мозгу и нервам.
Лечение межпозвоночной грыжи — длительный процесс. Больному показан длительный постельный режим на 2 – 3 месяца. В это время пациенту назначаются обезболивающие и нестероидные противовоспалительные препараты – Найз, Диклофенак, Вольтарен и другие.
В некоторых случаях пациентам назначают кортикостероидные гормоны. Для уменьшения боли показано положение на спине с приподнятыми ногами и периодическая смена положения тела.
Примерно через месяц от начала заболевания боль стихает, но это не означает, что заболевание прошло. Для полного выздоровления необходимо не нарушать постельный режим и позволить межпозвоночным дискам восстановиться.
В острый период используется метод вытяжение позвоночника. Это довольно старый метод лечения, но последнее время используют его очень часто. При вытяжении происходит перепад давления в межпозвоночном пространстве и грыжа как бы «втягивается». Для проведения этой манипуляции нужно подобрать верное направление воздействия и соответствующую силу, чтобы не повредить позвоночник и не усугубить течение болезни.
В некоторых случаях врачи рекомендуют самому пациенту выполнять вытяжение, основываясь на болевых ощущениях. При правильном проведении процедуры болевые ощущения будут уменьшаться.
Если в течение 2 месяцев боль не проходит, появились нарушения функций тазовых органов, импотенция и онемения ног, показано оперативное лечение.
Выделяют несколько видов операций:
Лечение межпозвоночной грыжи лазером. Этот метод относят к малоинвазивной хирургии. Методика заключается в следующем: в межпозвоночный диск вводится световод, который нагревает элементы ядра и испаряет воду. Испарение воды ведет к уменьшению размера ядра диска и, соответственно, резкому уменьшению грыжевого выпячивания. Этот вид операции используется только при неосложненной грыже позвоночника.
Достоинства этой операции — в малой травматичности. Кроме этого, после операции остается низкая степень анатомических изменений. Эти факторы укорачивают проведение больного в стационаре после операции до 3 дней, а вся реабилитация занимает не более месяца.
Но есть в этом методе и минусы. Ведь сам лазер удаляет из диска воду, и за счет этого уменьшается грыжевое выпячивание, а другого терапевтического действия лазер не имеет и структуру позвоночного диска он не восстанавливает. Кроме этого после использования лазера в позвоночно-двигательном сегменте развивается воспаление, сопровождающееся отеком и прорастанием сосудов.
Лазеротерапия применяется сравнительно недавно, поэтому точных данных об отдаленных последствиях этой процедуры пока нет. Из выше сказанного можно сделать вывод, что возможности лазерной операции крайне ограничены.
К радикальной операции относят дискэктомию. Во время такой операции происходит удаление межпозвоночной грыжи с пораженным диском. После удаления патологически измененного диска врач ставит имплантат, чаще титановый. С помощью него сохраняется анатомическая структура позвоночно-двигательного сегмента. Такие операции проводят как при осложненных грыжах, так и при неосложненных.
Интересным является то, что в 10% случаев у больных не обнаруживается межпозвоночная грыжа. Это говорит о том, что болевые ощущения были вызваны другими причинами, на которые невозможно воздействовать хирургическим путем. Еще 15 – 20 % остаются недовольными после проделанной операции по разным причинам.
Эти факты заставляют периодически пересматривать показания к оперативному лечению заболеваний позвоночника, в том числе и грыж. Операция проводится только по строгим показаниям, а в остальных случаях все болезни лечатся консервативным путем. Восстановительный период после такого вмешательства длится несколько месяцев.
Межпозвоночный диск может выпячивать в любом направлении, поэтому при выполнении упражнений нужно следить за болевыми ощущениями. Если болевых ощущений нет – смело продолжайте его выполнять.
Если при выполнении упражнения появилась незначительная боль – не отказывайтесь от него, но делайте аккуратно, без резких движений. Если же при выполнении упражнения в позвоночнике появилась резкая боль – это означает, что его пока делать нельзя. Периодически снова повторяйте это упражнение и, если со временем боль будет уменьшаться — значит, вы на верном пути.
В начале лечение межпозвоночной грыжи избегайте упражнения на скручивание туловища. Также необходимо избегать прыжков и толчков в спину. Упражнения нужно выполнять 5 – 6 раз в день.
Комплекс упражнений разделить по 3 и каждый раз выполнять новые движения. Начинать занятие нужно с легких упражнений, постепенно переходя на более сложные. Не пытайтесь за 1 день вернуть себе здоровье – это не получится. Задача лечебной физкультуры – постепенное растягивание позвоночника и улучшение кровообращения на больном участке.
Эти упражнения выполняются с целью уменьшения болевых ощущений и создания условий для восстановления позвоночника.
- Вытяжение на наклонной доске. Это упражнение нужно делать каждый день в течение 5 – 20 минут. Для выполнения упражнения нужна широкая доска, с прикрепленными к одному краю лямками длиной 50 см. Лямки должны быть прикреплены на ширине плеч. Доску необходимо установить на высоту 1 метр или немного выше. Пациент ложится на доску на живот или на спину, продевая руки в лямки. Они фиксируют плечевой пояс больного. Во время вытяжения все мышцы туловища должны быть максимально расслаблены. Упражнение не должно причинять боль.
- Вытяжение с наклоном вперед. Необходимо взять неширокую табуретку, чтобы свисали плечи, сверху положить подушку и лечь на нее животом. Вес тела нужно распределить между руками, ногами и опорой под животом. Во время выполнения упражнения мышцы должны быть максимально расслаблены, дыхание выполняется верхними отделами легких.
- Хождение на четвереньках. Передвигаться на четвереньках по комнате не сгибая рук.
- Плавание. Упражнения в воде не оказывают большой нагрузки на позвоночник. Лучше всего плавать на спине или кролем. При плавании брасом сильно напрягаются мышцы спины и шеи, поэтому на начальных этапах лучше исключить этот стиль плавания.
Цель этих упражнений — улучшить кровообращение поясничной зоны позвоночника, поэтому выполняя их, сосредоточьте внимание на пояснице.
- Лягте на спину, согните ноги в коленях, руки положите вдоль туловища. Обопритесь на лопатки, плечи и стопы и поднимите таз. Зафиксируйтесь в верхнем положении на несколько секунд и опуститесь. Повторить упражнение несколько раз.
- Встаньте на четвереньки и одновременно поднимайте противоположную руку и ногу. Зафиксируйтесь в таком положении на несколько секунд и вернитесь в исходное положение. Упражнение повторять 5 – 7 раз.
- Лягте на живот, кисти обеих рук положить под подбородок. Одновременно приподнимите руки, грудь и голову, но не отрывайте от пола ноги, таз и живот. Зафиксируйте это положение на 5 – 7 секунд, затем опуститесь. Повторять 3 – 5 раз.
Полностью вылечить непростую болезнь под названием межпозвоночная грыжа невозможно, но при соблюдении некоторых правил можно прожить полноценную жизнь без осложнений.
При подъеме тяжести нужно сгибать ноги в коленях, а не спину.
При переносе груза, его лучше держать ближе к себе. Так уменьшается давление на позвоночник.
При переносе тяжести нельзя резко сгибаться и разгибаться.
Нельзя носить тяжелые вещи в одной руки, особенно на большие расстояния. Необходимо равномерно распределять груз на обе руки.
Каждый человек знает, что лучше предотвратить развитие заболевания, чем его лечить. Особенно важным это является при болезнях позвоночника. Очень важно знать, как предотвратить развитие грыжи межпозвоночного диска.
- При ходьбе держите спину и голову прямо, не вытягивайте шею вперед.
- При сидении опирайтесь на спинку стула, спину держите прямой, ноги должны стоять на полу. Лучше использовать подставку для ног, чтобы колени были выше уровня бедер.
- Спать нужно на жестком щите, покрытым тонким матрацем. На мягкой койке можно спать на животе. Лучше всего спать на специальных ортопедических матрацах, которые изготовлены с учетом физиологии позвоночника.
- Не переедайте. Лишний вес – серьезный удар для вашей спины. Правильно питайтесь. Ешьте белок для развития мышц и кальций для костей. Важно употребление калия для нормального водно-солевого обмена и витамин С, который укрепляет сухожилия и связки. Обязательно в рационе должны быть продукты животного происхождения – мясо, птица, рыба, молоко, сыр. В них содержатся аминокислоты, которые необходимы для полноценного синтеза белков. Старайтесь меньше есть консервированных продуктов и больше замороженных. Из напитков предпочтение отдавайте киселю и чаю на травах. Это может быть мята, шиповник, зверобой, череда, душица и другие травы. От кофе лучше отказаться. Также на костную систему плохо влияют соль, сахар, различные приправы, жареные и копченые блюда.
- Откажитесь от вредных привычек. Никотин оказывает суживающее действие на кровеносные сосуды, тем самым лишая межпозвоночные диски полноценного питания.
- Занимайтесь плаванием. Этот вид спорта идеально подходит людям с межпозвоночной грыжей. Если нет возможности посещать бассейн, то нужно выполнять физические упражнения дома.
Главное — помните, что нельзя заниматься самолечением и игнорировать рекомендации врачей. Своевременно начатое лечение поможет вам сохранить полноценную жизнь.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
источник