- Полимеразная цепная реакция: особенности метода
- Возможна ли взаимозаменяемость диагностических методов?
Актуальной для родителей проблемой является правомерность и эффективность использования метода ПЦР на туберкулез вместо Манту.
Каждый год туберкулез поражает все большее количество населения, и дети в этом списке не являются исключением. Эффективность лечения напрямую зависит от быстрой и достоверной диагностики, позволяющей определить микобактерии заболевания. Не менее важным является определение наличия латентного (не проявляющегося внешне) туберкулеза, что позволяет вовремя начать профилактическое лечение и предотвратить таким образом активный этап в его течении.
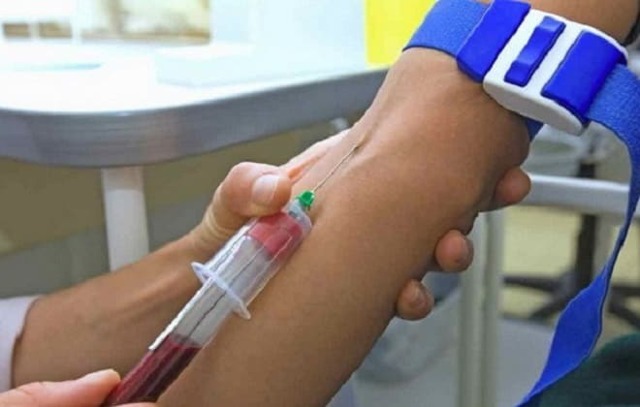
Один из прогрессивных методов диагностики туберкулеза — ПЦР. Возникает вопрос, является ли его применение вместо Манту оправданным и правомерным.
Полимеразная цепная реакция (понятие «цепной» реакции в данном контексте употребляется для обозначения серии процессов, связанных продуктом или энергией, которые одновременно являются участниками предыдущего и последующего этапа и приводят к ускорению или поддержанию реакций), открытие которой считается одним из наиболее значимых событий микробиологической науки последнего времени, позволяет ученым имитировать естественное самовоспроизведение ДНК с целью выявления специфических болезнетворных молекул.
Результаты этого доказательного и высокочувствительного метода можно получить уже через 1-2 дня. Для сравнения, результаты распространенного культурального метода с применением тестов готовы минимум через 6 недель, а в среднем процедура длится до 15 недель.

Со всеми этими задачами прекрасно справляется ПЦР, однако этот факт не является свидетельством того, что она может быть использована вместо Манту.
Следует обратить внимание на то, что Манту и ПЦР применяются для разных целей, поэтому по поводу взаимозаменяемости этих методов до сих пор продолжаются дискуссии.
Распространено мнение, что полимеразной реакцией выявляются возбудители среди множества микробов, для чего достаточно биологической жидкости (например, крови, мочи либо слюны) в объеме 1 мл. Следует учитывать, что микобактерия может пребывать в клетке или в очажке, тогда в анализируемой жидкости фрагментов ДНК возбудителя не найдется: ПЦР даст отрицательный результат.

Становится понятно, что даже при отрицательных результатах ПЦР вполне возможна постановка диагноза туберкулез. Иными словами, полимеразная цепная реакция не может быть рекомендована в качестве самостоятельного метода для диагностики туберкулеза.
Однако вследствие того, что данный способ позволяет определить не антитела, а антиген, его успешно применяют тогда, когда организм ребенка не вырабатывает иммунитета при наличии возбудителя заболевания.
ПЦР незаменима в случаях с диагностикой тяжелых или внелегочных форм туберкулеза, при сопутствующем иммунодефиците.
В таких ситуациях диагноз другими методами не устанавливается.
Эффективность метода ПЦР для выявления микобактерий туберкулеза и определения их видов была доказана в результате исследования (отображено в журнале «Туберкулез и болезни легких» №6 за 2013 год), проведенного в МГНПЦБТ.
Впрочем, проблема связана с тем, что родители, переживая из-за негативных последствий Манту, отказываются от этого вида исследования профилактической пробы и, естественно, сталкиваются с проблемами документации при оформлении детей в учебные учреждения.
При отказе родителей от пробы Манту врач может посоветовать выполнить рентгеновское обследование или диагностическое исследование ПЦР.
источник
Ольга, Вы большая молодец, что у вас дошли руки почитать эти приказы. Вот сижу сейчас и думаю, чтобы нас никто не обломал сейчас фразой, типа все это является лишь дополнительными методами диагностики ТБ. Вот, к примеру в 109 приказе от 2003 года, есть такая хрень:
«В качестве методов, альтернативных классическому культуральному исследованию, возможно использование автоматизированных и полуавтоматизированных систем ускоренной культуральной диагностики, основанной на использовании жидких питательных сред и различных способах индикации роста микобактерий.
С целью быстрой идентификации микобактерий туберкулезного комплекса в качестве дополнительных допускается использование методов, основанных на амплификации фрагментов генома микобактерий (полимеразная цепная реакция — ПЦР), других молекулярно-биологических методов. ПЦР-анализ может быть применен для исследования материала от больного (мокроты, промывных вод бронхов, мочи и спинномозговой жидкости), а также культур микроорганизмов.»
Наталья, вот. Держите. Это я только 2 пункта разжевывала.
А теперь подробнее.
5.6. В течение 6 дней с момента постановки пробы Манту (внимание. У ребенка отказ от манту) направляются на консультацию в противотуберкулезный диспансер (зачем? Если они не делали манту!) по месту жительства следующие категории детей:
— с впервые выявленной положительной реакцией (папула 5 мм и более), не связанной с предыдущей иммунизацией против туберкулеза;
— с длительно сохраняющейся (4 года) реакцией (с инфильтратом 12 мм и более);
— с нарастанием чувствительности к туберкулину у туберкулиноположительных детей — увеличение инфильтрата на 6 мм и более;
— увеличение менее чем на 6 мм, но с образованием инфильтрата размером 12 мм и более;
— с гиперреакцией на туберкулин — инфильтрат 17 мм и более;
— при везикуло-некротической реакции и лимфангите.
5.7. Дети, направленные на консультацию в противотуберкулезный диспансер (почему они направлены описано в пункте 5.6), родители или законные представители которых не представили в течение 1 месяца с момента постановки пробы Манту (опять 25! Манту то не ставили) заключение фтизиатра об отсутствии заболевания туберкулезом, не допускаются в детские организации.
Дети, туберкулинодиагностика которым не проводилась (это походу те 5%, которые не отказались, но у них медицинские противопоказания для постановки манту) допускаются в детскую организацию при наличии заключения врача-фтизиатра об отсутствии заболевания.
Т.е. отказ от медвмешательства — от пробы манту, отказ от противотуберкулезной помощи и есть основание не ходить по фтизиатрам и доказывать кому-то что он не верблюд.
Елена, Внимание! Человеческая просьба не писать вопросы в ЛС к автору темы. Все необходимые образцы отказов, а также советы и пути ведения диалогов имеются в теме и группе.
Постановление Главного государственного санитарного врача РФ от 22 октября 2013 г. № 60 “Об утверждении санитарно-эпидемиологических правил СП 3.1.2.3114-13 “Профилактика туберкулеза”
(НЕ ВСТУПИЛО В СИЛУ!)
Зарегистрировано в Минюсте РФ 6 мая 2014 г.
Регистрационный № 32182
Текст обращения в ГенПрокуратуру по несоответствию с другими законами:
http://www.1796kotok.com/forum/viewtopic.php?f=26..
Наиболее интересующие нас пункты: V и VI
V. Организация раннего выявления туберкулеза у детей
5.1. В целях раннего выявления туберкулеза у детей туберкулинодиагностика проводится вакцинированным против туберкулеза детям с 12-месячного возраста и до достижения возраста 18 лет. Внутрикожную аллергическую пробу с туберкулином (далее — проба Манту) ставят 1 раз в год, независимо от результата предыдущих проб.
Ежегодный охват пробой Манту детей до 14 лет включительно должен составлять не менее 95%. В обязательном порядке обследуются дети из социально неблагополучных семей и проживающие на территории Российской Федерации дети иностранных граждан, прибывшие из неблагополучных по туберкулезу стран.
5.2. Проба Манту проводится 2 раза в год:
— детям, не вакцинированным против туберкулеза по медицинским противопоказаниям, а также не привитым против туберкулеза по причине отказа родителей от иммунизации ребенка, до получения ребенком прививки против туберкулеза;
— детям, больным хроническими неспецифическими заболеваниями органов дыхания, желудочно-кишечного тракта, сахарным диабетом;
— детям, получающим кортикостероидную, лучевую и цитостатическую терапию;
5.3. Постановка пробы Манту осуществляется средними медицинскими работниками детских, подростковых, амбулаторно-поликлинических и оздоровительных организаций, прошедших обучение в противотуберкулезных медицинских организациях и имеющих справку- допуск.
Средние медицинские работники детских, подростковых, амбулаторно-поликлинических и оздоровительных организаций проходят обучение в противотуберкулезных медицинских организациях не реже 1 раза в 2 года.
5.4. Не допускается проведение пробы Манту на дому, а также в детских и подростковых организациях в период карантина по инфекционным заболеваниям. Постановка проб Манту проводится до профилактических прививок.
5.5. Интервал между профилактической прививкой, биологической диагностической пробой и пробой Манту должен быть не менее одного месяца. В день постановки туберкулиновых проб проводится медицинский осмотр детей.
5.6. В течение 6 дней с момента постановки пробы Манту направляются на консультацию в противотуберкулезный диспансер по месту жительства следующие категории детей:
— с впервые выявленной положительной реакцией (папула 5 мм и более), не связанной с предыдущей иммунизацией против туберкулеза;
— с длительно сохраняющейся (4 года) реакцией (с инфильтратом 12 мм и более);
— с нарастанием чувствительности к туберкулину у туберкулиноположительных детей — увеличение инфильтрата на 6 мм и более;
— увеличение менее чем на 6 мм, но с образованием инфильтрата размером 12 мм и более;
— с гиперреакцией на туберкулин — инфильтрат 17 мм и более;
— при везикуло-некротической реакции и лимфангите.
5.7. Дети, направленные на консультацию в противотуберкулезный диспансер, родители или законные представители которых не представили в течение 1 месяца с момента постановки пробы Манту заключение фтизиатра об отсутствии заболевания туберкулезом, не допускаются в детские организации.
Дети, туберкулинодиагностика которым не проводилась, допускаются в детскую организацию при наличии заключения врача-фтизиатра об отсутс
источник
Показанием к проведению анализа мочи на туберкулез является подозрение на наличие патологии. Нередко подобная диагностика требуется людям, которым нельзя делать пробу Манту или туберкулиновый тест из-за наличия противопоказаний. Чтобы исследование полимеразной цепной реакции дало правильные результаты, важно подготовиться к сдаче биологической жидкости.
ПЦР мочи на туберкулез может применяться вместо Манту у детей и взрослых для уточнения диагноза. Важно сдать первую утреннюю порцию урины, полученную до приема пищи, употребления жидкостей. Как и на общий анализ мочи, на бактериоскопию требуется средняя порция (около 50-100 мл). Предварительно важно за 1-2 суток ограничить употребление в пищу моркови, свеклы, черники и прочих красящих продуктов, которые могут придавать моче нехарактерный для нее цвет. Кроме того, запрещено употребление алкогольных напитков, вступление в половое сношение.
Женщинам необходимо дождаться окончания менструации.
Предварительно следует тщательно промыть половые органы. Кроме того, женщинам при обильных выделениях рекомендуется вставлять во влагалище тампон: это поможет избежать искажения результатов. Емкость для сбора биологической жидкости должна быть чистой. Рекомендуется приобрести специальные стерильные пластиковые контейнеры в аптеке.
Трогать емкость руками изнутри не следует (так можно занести в нее бактерии, из-за которых результаты исследования будут искажены), после сбора мочи сразу закрыть крышкой.
Рекомендуется начать испражняться в унитаз, после чего подставить контейнер, собрать требуемое количество жидкости. Завершать мочеиспускание следует тоже в унитаз. Моча должна быть доставлена в лабораторию не позже, чем через 2 часа после сбора; в противном случае могут начаться реакции, из-за которых исследование будет неточным.
Если Манту ребенку или взрослому проводить запрещается, в качестве диагностического метода используется ПЦР на туберкулез, анализ крови, флюорография. Анализ мочи на микобактерии туберкулеза помогает обнаружить возбудителей патологического процесса при их наличии, требуется для подтверждения или опровержения диагноза. Обнаружить палочку Коха возможно несколькими способами: бактериоскопическим, бактериологическим и посредством биологической пробы. Каждая из методик имеет преимущества и недостатки; выбор осуществлять должен специалист.
Поскольку бактерии погибают в среде с высокой кислотностью, для их обнаружения берутся реактивы, окрашивающие неустойчивые структуры. Первым делом для обесцвечивания применяется серная кислота. После используют раствор метиленового синего. Все структуры синеют; исключение составляют лишь приобретающие малиновый оттенок патогенные микроорганизмы.
Туберкулез — не приговор! Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Ученые выявили лучшее средство, которое моментально избавит вас от туберкулеза. 5 лет исследований. Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию. Читать далее >>
Недостатками подобной методики являются затруднения с очищением мочи от посторонних примесей, которые могут становиться причиной искажения данных. Исследование покажет более точные результаты, если урина будет взята с использованием катетера.
Такой способ диагностики туберкулеза представляет собой культивацию на питательной среде выпавшего осадка. Минусом методики является высокая длительность ожидания результатов. Сроки могут варьироваться в зависимости от выбранной среды: при выборе кровяной ожидание составляет примерно 1 неделю, для картофельной увеличивается до 1-1,5 месяцев.
С помощью данного анализа можно выяснить, имеется ли в организме инфекционно-воспалительный процесс. Не всегда однако он показывает наличие палочек Коха при туберкулеза легких, ПЖ и других внутренних органов. По этой причине исследование дополняют другими. Анализ по Нечипоренко позволяет установить общую численность эритроцитов, лейкоцитов и белковых клеток в сданном образце биологической жидкости.
Считается самым достоверным методом. Осадок из мочи вводится в брюшную полость или подкожно животному (чаще крысе либо морской свинке). Затем за грызуном наблюдают на протяжении 1 месяца. Если человек болен, животное также будет заражено, вскоре погибнет. При этом будут наблюдаться очаги инфекции. Выяснить, заразилось ли животное, можно и раньше, сделав ему анализ крови или пункцию из лимфатических узлов. Такой способ применяется нечасто, поскольку часто у лаборатории отсутствует возможность к его проведению.
Биологическая проба позволяет определить наличие палочек Коха в урине в 100% случаев.
Общий анализ мочи при туберкулезе не считают информативной методикой, поскольку изменения наблюдаются лишь у 60% больных. Чаще всего таким способом удается обнаружить туберкулез почек. Не слишком информативен и анализ по Нечипоренко: он не позволяет выявить, какие бактерии присутствуют в урине, указывает лишь на наличие воспаления, которое не всегда бывает вызвано туберкулезом.
Бактериоскопическое исследование более информативно, позволяет установить наличие возбудителей в детском или взрослом организме с вероятностью до 80%.
Посев мочи на туберкулез обладает большей информативностью. Из-за слишком долгого ожидания его часто заменяют на ПЦР мочи: эта методика позволяет установить наличие микобактерий даже при отсутствии почечных изменений, при поражениях легких.
С туберкулезом могут столкнуться многие люди, от мала до велика. Туберкулез не щадит никого, поэтому будьте внимательны к своему организму, если вы заметили хотя бы один признак, то пора бить тревогу.
О простейшем способе борьбы с туберкулезом читайте здесь.
источник
Туберкулез социально опасное заболевание. Широкое распространение среди людей всех возрастов делает необходимым проведение скрининговых (быстрых и дешевых) обследований на это заболевание. Тест, который многие годы использовался для определения этого заболевания – это проба Манту. Тест является диагностическим выбором для максимального охвата населения. Отличается простотой проведения, дешевизной и достаточно высокой информативностью. Особенно активно ее применяют в детских коллективах. Однако, при ее проверке возможна фиксация ложноположительных результатов, поэтому и на смену этой пробе пришел новый ПЦР анализ. Для его проведения нужно сдавать кровь на туберкулез. Анализ крови на туберкулез вместо Манту называется полимеразная цепная реакция (ПЦР).
Манту – это проба, которую проводят с помощью подкожного введения малых дозировок туберкулина для проверки наличия у человека заболевания туберкулез или же предрасположенности к нему. Туберкулином называется антиген-вытяжка из бактерий туберкулеза. То есть проба Манту — это анализ на антитела к туберкулезу.
Чаще всего данную пробу проводят, чтобы проверить есть ли туберкулез у детей дошкольного и школьного возрастов.
Это исследование не является прививкой, как думают многие, так как она не создает иммунитет организма к бактериям туберкулеза, а проверяют его наличие. После проведения в месте прокола проявляется припухлость. По прошествии 3 дней результат анализируется. При этом специалист осматривает место прокола, оценивает характер уплотнения: цвет, размер и рисунок. Важно, чтобы человек соблюдал определенные правила ухода в эти дни. Самым важным является то, что уплотнение нельзя мочить и т.д.
Если уплотнение от 4 до 16 мм, то это считается нормой. Показатель при туберкулезе легких – это 17 мм и больше. Но уже доказано, что часто проявляются ложные результаты. Поэтому все популярнее стает ПЦР анализ вместо Манту. Иногда назначают совместную диагностику, то есть нужно сдавать кровь после Манту.
Сегодня во многих клиниках можно пройти анализ крови на туберкулез вместо манту. Что это такое? Исследование называется ПЦР – полимеразная цепная реакция, оно является высокочувствительным. Это обусловлено тем, что с его помощью можно выявить даже 1-2 микробактерии возбудителя. Достоверность ПЦР очень высокая– в 98% происходит выявление патологических клеток. Поэтому ученые считают полимеразную цепную реакцию важным открытием в микробиологической науке за последнее время. ПЦР диагностика — это метод выбора Всемирной организации здравоохранения при туберкулезе.
Диагностика ПЦР на туберкулез эффективна и при контроле качества лечения, так как с помощью исследования врач может определить устойчивость бактерий к лекарствам. Устойчивость к лекарственным препаратам при лечении является очень серьезной проблемой, она снижает эффективность лечения в разы, поэтому так важно для врача-фтизиатра знать о ней у конкретного пациента. Это помогает правильно определить тактику лечения.
Также анализ крови на туберкулез просто необходим для людей, которые уже перенесли это заболевание, для выявления рецидивов. Исследование дает возможность диагностировать рецидив на раннем этапе, что позволяет вовремя начать лечение и предупредить развитие серьезных осложнений. Свою эффективность анализ на туберкулез доказал и в тех случаях, когда его локализация внелегочная.
К анализу крови ПЦР, так же как и к иммуноферментному исследованию не нужны особые подготовки. Иногда требуется перед исследованием отменить на некоторое время прием определенных лекарств. Об этом предупредит лечащий врач, который и направит на исследование.
Никаких возрастных ограничений для проведения исследования на микробактерии туберкулеза нет. Анализ крови ПЦР делают взрослым и детям. Так как он абсолютно безопасен. Но все же в школах и садиках чаще детям делают пробу Манту, а ПРЦ диагностику больше используют для взрослых людей. Особенно для тех, у кого ранее был туберкулез.
Сдать свою кровь на туберкулез можно в специализированной лаборатории. Кровь при анализе на туберкулез собирается в пробирку с веществом, которое не дает ей сворачиваться. Важно соблюдать все условия стерильности, а также запрещено взбалтывать пробирки с кровью на туберкулез при анализе, так как будет затруднен процесс отделения ее клеток от плазмы.
Далее происходит лабораторный процесс, при котором отделяется плазма от клеток, и лаборант через микроскоп определяет есть ли клетки возбудителя в биологическом материале. Заключительный этап исследования основывается на создании определенных условий для клеток. То есть в осадочный материал добавляются вещества, которые спровоцируют реакцию, также при этом должны быть определенные температурные показатели. Таким веществом является фермент транскриптаза. В результате этих действий получается обновленный материал ДНК, который должен расшифровываться специалистом. После этих действий лаборант может дать точное заключение о наличии или отсутствии туберкулеза у человека.
Биологическим материалом для приведения анализа ПЦР может быть, как кровь, так и моча. Для проведения анализа мочи на ПЦР необходима утренняя порция в количестве 20-30 мл. Для проведения исследования крови потребуется 1 мл венозной крови.
Расшифровки анализов ПЦР можно получить в довольно короткий срок – 1-2 дня. А в некоторых случаях его проводят всего за 4-5 часов. Это уместно если результаты нужны срочно, перед экстренной операцией и т.д.
ПЦР расшифровка может быть простой и сложной. В первом случае результат будет отрицательным и никаких патологических клеток обнаружено не будет, или же их будет очень мало. Сложная ПЦР расшифровка нужна при высоком содержании клеток, так как при этом необходимы точные расчеты. Есть определенные нормы, по которым квалифицированный специалист расшифровывает анализ крови на туберкулез. При этом он может диагностировать стадию и причины заболевания.
Проба Манту – это процедура, для проведения которой должны быть соблюдены определенные условия, так как есть ряд противопоказаний. Ее запрещено проводить детям в таких случаях:
- Если в данный момент у ребенка есть хронические заболевания, которое обострились;
- На теле есть какие-либо высыпки, кожные заболевания;
- Аллергические реакции любого проявления;
- Эпилепсия.
Если провести исследование в этих случаях, то реакция может быть разной, и даже непредсказуемой. Также иногда есть индивидуальная хроническая несовместимость, при этом сдавать кровь на ПЦР – это оптимальная альтернатива Манту.
Главным отличием пробы Манту от анализа ПЦР является то, что у человека может развиться аллергическая реакция и другие осложнения после введения антигена вплоть до анафилактического шока, а анализ крови абсолютно безвреден.
Особых недостатков анализа на микробактерии нет. Но все же специалисты отмечают, что не всегда отрицательные результаты ПЦР исследования является 100% гарантией отсутствия заболевания. Также ПЦР не всегда назначают людям с тяжелым поражением легких, так как в некоторых случаях диагноз не определяется. Малоэффективным анализ крови при туберкулезе будет у больных с иммунодефицитами разных типов.
Можно сделать вывод, что новый метод диагностики — полимеразная цепная реакция является более информативным и безопасным, чем проба Манту, которая уже многие годы используется в медицинской практике. Не смотря на то, что новое исследование дороже и более трудоемкое при проведении, его информативность выше, поэтому оно более оправдано для диагностики.
источник
Самыми опасными для самого больного и окружающих являются инфекционные заболевания, протекающие в скрытой форме. Отсутствие явных симптомов не позволяет начать своевременное лечение. При этом болезнь прогрессирует, а больной является заразным для окружающих. Из таких заболеваний самым распространенным является туберкулез. По статистике около трети людей даже в высокоразвитых странах инфицированы. Поэтому так важно проводить своевременную диагностику этого заболевания. Наряду с общеизвестными пробами Манту, диаскинтестом и флюорографией для выявления туберкулеза применяется клинический анализ крови.
Туберкулез – это очень заразное инфекционное заболевание. Передается оно воздушно-капельным путем и вызывается палочкой Коха. Эти микобактерии очень устойчивы, они сохраняются во внешней среде несколько месяцев, а при попадании в организм человека начинают постепенно размножаться. Чаще всего туберкулез локализуется в легких, но может поражать другие органы.
Опасность этой болезни в ее хроническом течении, причем на начальном этапе, часто ничем не проявляет себя. Эта инфекция очень заразна, больной может не подозревать, что инфицирован, но для окружающих он будет опасен. А лечить туберкулез очень сложно, так как бактерии устойчивы к внешним воздействиям.
Вылечить туберкулез легче всего в том случае, когда он диагностирован на начальном этапе. Поэтому так важно вовремя выявить эту болезнь. Во всем мире обязательно проводят профилактические обследования на туберкулез.
Обычно диагностика у детей проводится с помощью туберкулиновой пробы – реакции Манту или диаскинтеста. Но не всегда эти исследования достоверны. Они не проводятся при обострении хронических заболеваний, при аллергических реакциях или кожных болезнях, а также при эпилепсии. После 14 лет и для взрослых основным методом выявления туберкулеза является флюорография грудной клетки. Если при этом обследовании выявлены какие-то отклонения или есть подозрение на инфицирование, врач назначает более тщательную диагностику.
Это делается для того, чтобы вовремя начать лечение при выявлении инфекции, а также исключить риск заражения других людей, так как туберкулез очень заразен. Сдавать кровь рекомендуется при любом подозрении на эту болезнь, а также вместо проведения реакции Манту в том случае, когда к ней имеются противопоказания. Исследуется кровь также для контроля эффективности лечения при туберкулезе.
Анализ крови на туберкулез не требует специальной подготовки, не имеет противопоказаний. Результат можно получить уже на следующий день. Этот метод диагностики позволяет точнее всего выявить наличие инфекции в организме. Чаще всего проводят его при положительной реакции на туберкулиновую пробу. Но сдавать кровь на туберкулез требуется также после контакта с инфицированным человеком или при подозрении на внелегочный туберкулез.
После того, как ребенку сделали прививку БЦЖ, проводить Манту или диаскинтест нецелесообразно, так как они покажут ложноположительные результаты. При этом для диагностики рекомендуется делать анализы крови.
Рекомендуется сдать кровь на выявление палочки Коха также в том случае, когда появляются симптомы этого заболевания:
- кашель, не прекращающийся дольше 3 недель;
- постоянная субфебрильная температура;
- сильная слабость и снижение работоспособности;
- беспричинная потеря веса;
- повышенная потливость, особенно по ночам;
- черты лица заостряются;
- больной бледен, но на щеках неестественный румянец;
- увеличиваются лимфоузлы.
Когда пациент обращается к врачу с такими жалобами, его направляют к фтизиатру. Это врач, занимающийся лечением туберкулеза. Он назначает больному комплексное обследование, которое обязательно включает анализы крови.
Для диагностики туберкулеза существует несколько видов анализов. Название каждого из них отражает суть исследования, но многим людям это ничего не говорит. Поэтому лучше выяснить у врача, с какой целью назначается тот или иной анализ и что он позволяет узнать. В зависимости от риска инфицирования, общего состояния здоровья больного и его возраста назначается один из анализов:
- общий или биохимический;
- квантифероновый тест;
- иммуноферментный или ИФА;
- ПЦР или полимеразная цепная реакция.
Все эти анализы разные, они могут выявить инфицирование на начальном этапе, скрытую форму туберкулеза, его активную стадию. Они применяются также при лечении уже диагностированной болезни. Но, какой анализ сделать в каждом конкретном случае, может решить только врач. Иногда требуется провести комплексную диагностику, только несколько методов совместно позволяют точно определить наличие инфекции и место ее локализации.
Такое исследование проводится регулярно при туберкулезе легких и других органов. Общий анализ крови не может выявить наличие палочки Коха в организме, но он позволяет оценить состояние здоровья пациента. Такое исследование необходимо для того, чтобы отслеживать, как организм сопротивляется инфекции, эффективно ли проводимое лечение.
Оценивая общий анализ крови больного, врач прежде всего обращает внимание на количество лейкоцитов, лимфоцитов и скорость оседания эритроцитов. Уровень лейкоцитов обычно при туберкулезе повышается, а количество лимфоцитов уменьшается. При активной форме болезни в крови также будет повышенный уровень нейтрофилов. Но наиболее информативным является показатель СОЭ. В норме он не бывает выше 20-30 единиц. А при туберкулезе скорость оседания эритроцитов возрастает до 50 единиц и выше.
Кроме того, иногда врачи при подозрении на туберкулез назначают биохимический анализ крови. Он информативен для выявления острой формы заболевания. При этом будут повышены показатели белка, мочевины, холестерина и лизоцима. Такой анализ также применяется для выявления особых форм туберкулеза, например, при поражении печени. В крови при этом выявляется повышение количества билирубина, а также ферментов АЛАТ и АСАТ.
Особенность этого анализа в том, что он позволяет определить наличие в крови антител к микобактериям туберкулеза. Несмотря на то, что эта диагностика точно показывает, инфицирован больной или нет, она не позволяет узнать, какой орган поражен инфекцией. Кроме того, с помощью квантиферонового теста нельзя определить, находится болезнь в активной фазе или скрытой. Иногда у больного с уже пролеченным туберкулезом такой тест показывает положительный результат.
Когда необходимо сделать анализ крови на туберкулез вместо Манту, назначают чаще всего именно квантифероновый тест. Он не дает ложных результатов после прививки БЦЖ, так как эта вакцина не вызывает появление этих специфических интерферонов.
Особенность квантиферонового анализа в том, что выявляются в крови особые интерфероны, которые вырабатываются только при наличии в организме микобактерий туберкулеза. Называется этот анализ тестом, так как является альтернативой диаскинтесту, но проводится не под кожей больного, а в пробирке. Суть его в том, что к исследуемой плазме крови добавляют антигены. Потом оценивается реакция иммунной системы организма, проявляющаяся в выработке интерферонов.
Иммуноферментный анализ более точен. Это тоже исследование крови на антитела к туберкулезу. Но, кроме этого, с его помощью оценивается качество и количество различных элементов крови. Называют его еще серологическим исследованием крови. При этом определяется наличие определенных иммуноглобулинов, которые вырабатываются иммунной системой при инфицировании.
Но этот анализ может быть неточен, он не всегда позволяет выявить микобактерии туберкулеза. На начальном этапе болезни иммуноглобулины еще не вырабатываются, поэтому в крови не определяются. Не используют ИФА вместо реакции Манту после прививки БЦЖ, так как он тоже может показать ложный результат. Кроме того, недостоверным он будет при иммунодефиците.
Поэтому для диагностики его используют редко, чаще всего имунноферментный анализ применяется для оценки эффективности лечения туберкулеза. Часто назначают его при наличии положительной реакции на пробу Манту.
ПЦР, или полимеразная цепная реакция, – это сейчас самый точный метод диагностики туберкулеза. Поэтому его часто назначают при наличии спорных результатов диагностики или при подозрении на инфицирование. С помощью ПЦР можно со 100% уверенностью определить болезнь.
Это довольно сложное обследование, основанное на оценке различных фрагментов ДНК в крови. Он позволяет обнаружить даже малое количество бактерий в крови. Кроме того, исследуя методом ПЦР другие жидкости организма, например, мокроту, мочу, внутрисуставную жидкость, можно точно определить место локализации болезни.
Полимеразная цепная реакция проводится по сыворотке крови. Обычно анализ проходит в несколько этапов. Сначала исследуют плазму под микроскопом, пытаясь выявить палочку Коха. Потом с помощью разных реактивов и изменения температуры получают генетический материал. Исследуя ДНК, можно определить, присутствует ли бактерия в организме и в каких количествах.
Благодаря высокой точности и безопасности этого исследования его проводят в любом возрасте. Именно ПЦР чаще всего назначается при невозможности проведения реакции Манту или при подозрении на туберкулез у взрослых людей. Этот анализ позволяет быстро диагностировать заболевание. С его помощью можно определить место локализации инфекции, а также вовремя выявить наличие рецидивов болезни. Метод полимеразной цепной реакции позволяет оценить эффективность проводимого лечения.
Выявление туберкулеза по анализу крови имеет много преимуществ перед другими методами обследования. Прежде всего, он самый точный и достоверный. Вероятность ложных результатов и необходимость в повторном обследовании при такой диагностике очень низкая.
Но такие анализы сейчас делаются только платно, так как они не входят в перечень обязательных. Поэтому не всем они доступны. Например, кватифероновый тест в Москве можно сделать за 2000-3500 рублей. Поэтому чаще всего детям для профилактики инфицирования проводят тест Манту, а взрослым – флюорографию.
Расшифровка анализов крови должна проводиться врачом. Обязательно нужно при этом учитывать другие результаты диагностики, возраст больного, наличие хронических заболеваний и общее состояние его здоровья. Несмотря на это, подобные методы диагностики туберкулеза менее субъективны, чем реакция Манту и диаскинтест.
Анализы крови на туберкулез являются самым достоверным и точным методом диагностики этого заболевания. Особенно информативны они для выявления латентной инфекции, при которой больной является бактерионосителем и может представлять опасность для окружающих. Подобная диагностика не имеет противопоказаний и не вызывает никаких негативных реакций организма. Но обязательно они назначаются только при подозрении на туберкулез или при положительных результатах распространенных тестов: Манту или флюорографии.
источник
Анализ мочи – один из способов выявления микобактерий туберкулеза в организме человека. Он применяется наряду с туберкулиновыми пробами, аппаратными методами диагностики, анализами крови и мокроты.
Исследование используется для выявления внелегочных форм заболевания: туберкулеза почек, мочевыводящих путей, половой системы.
Как проводится анализ мочи для выявления возбудителей заболевания, какие правила нужно соблюдать, чтобы получить точный результат?
Туберкулез почек и мочеполовой системы встречается реже, чем легочная форма заболевания, но из-за отсутствия выраженных симптомов и осложненной диагностики часто вызывает серьезные последствия.
Фото 1. Изображение почек, видоизмененных туберкулезной инфекцией.
Основное показание к проведению анализа мочи — подозрение на внелегочную форму туберкулеза. Данное исследование назначается людям, которые на протяжении долгого времени безуспешно лечатся от таких патологий, как цистит, воспаление предстательной железы и придатков, почек, мочекаменная болезнь. Отсутствие результатов лечения мочеполовых заболеваний может говорить о том, что их причиной являются микобактерии туберкулеза.
При подтвержденном диагнозе это исследование проводится для того, чтобы определить вид микобактерий и подобрать правильную схему лечения, а в запущенных случаях — для оценки состояния мочевыводящей системы.
Справка. При легочной форме заболевания общий анализ мочи практически неинформативен, так как патологический процесс не вызывает ярких изменений в ее составе.
При поражении организма туберкулезом микобактерии выделяются со всеми биологическими жидкостями, в том числе и с мочой. Наиболее точные методы диагностики заболевания — бактериоскопия или посев образца биоматериала на питательные среды. Для выявления микроорганизмов используется утренняя порция мочи, причем исследование рекомендуется повторить 2-3 раза, так как определить заражение с помощью первой порции мочи удается далеко не всегда.
Важно! Внелегочные формы туберкулеза зачастую протекают бессимптомно (иногда больные ощущают небольшой дискомфорт в области поясницы), поэтому анализ мочи играет важную роль в своевременной диагностике и терапии заболевания.
Для получения достоверного результата пациенту рекомендуется следовать нескольким правилам:
- за сутки не употреблять продукты, которые могут изменить цвет жидкости (свекла, черника, морковь и т.д.);
- отказаться от приема некоторых медикаментов: диуретиков, витаминов группы В, аспирина;
- женщинам сбор материала лучше осуществлять до или после менструального кровотечения.
Перед сбором мочи рекомендуется тщательно помыть половые органы, после чего собрать «среднюю» мочу в стерильную емкость. Чтобы избежать загрязнения и попадания бактерий в биоматериал, емкость необходимо сразу же плотно закрыть. Перед сдачей образца в лабораторию его следует хранить в прохладном месте.
Внимание! Загрязнение биоматериала может привести к угнетению роста микобактерий и получению ложноотрицательного результата.
Микобактерии туберкулеза относятся к низшим грибам и представляют собой палочки длиной не более одной сотой миллиметра. В анализе мочи их можно выявить тремя способами: бактериоскопическим, бактериологическим, с помощью биологической пробы.
Бактериоскопический (по Цилю-Нильсену). Суть метода заключается в том, что микобактерии не способны жить в кислотной среде, поэтому для их выявления используются специальные реактивы, которые окрашивают все неустойчивые структуры. Сначала их обесцвечивают с помощью серной кислоты, после чего вводят раствор метиленового синего. Благодаря этому все структуры и клетки приобретают ярко-синий цвет, за исключением микобактерии, которая становится малиново-красной.
Минус данного способа заключается в том, что мочу достаточно сложно очистить от посторонних примесей, из-за чего точность исследования снижается (для повышения диагностической ценности исследования мочу берут с помощью катетера).
Бактериологический. Еще один способ выявления возбудителей туберкулеза в анализе мочи — бактериологический. Для выполнения берется осадок мочи, после чего его культивируют на питательной среде.
Минус метода — достаточно долгое ожидание результата. Точные сроки варьируются в зависимости от вида среды, которая применяется для культивации биоматериала. При использовании кровяной среды результат придется ждать около 7 дней, картофельной — 30-45 дней.
Фото 2. Результат бактериологического теста: в чашке Петри выращены бактерии, которые находились в осадке мочи пациента.
Биологическая проба. Наиболее чувствительный метод выявления микобактерий, который часто используется вместо реакции Манту.
Для проведения исследования морской свинке вводят образец мочи, через несколько месяцев животное можно использовать для точной диагностики. Чтобы поставить диагноз раньше, можно взять у свинки туберкулиновую пробу.
Точность бактериоскопического и бактериологического анализа составляет около 80%, точность биологической пробы — 100%.
Для выявления туберкулеза мочеполовой системы используется не только бактериологический, но и общий анализ мочи. Показателями заболевания являются не только микобактерии, но и характерные гвоздевидные лейкоциты, белок (протеинурия), неспецифические бактерии, повышение концентрации эритроцитов. Кислая реакция образца биоматериала наблюдается примерно в 60% случаев, поэтому не может считаться точным критерием диагностики.
Справка. Наиболее информативным показателем туберкулеза, по мнению большинства специалистов, является классическая триада: пиурия (наличие гноя в образце), альбуминурия (или следы белка), а также кислая реакция.
источник
Туберкулезом заражаются независимо от социального статуса, возраста и места проживания. Помимо стандартных методов, таких как туберкулинодиагностика и ФЛГ, для выявления инфекции фтизиатры могут назначить анализ мочи на туберкулез.
Инфицирование почек занимает второе место по распространенности после легочной формы заболевания. Преимущественно развивается у людей с запущенным поражением легких или костей в результате проникновения инфекции с кровью. Предрасполагает к оседанию бактерий в тканях мочеполового тракта нарушение уродинамики или местного кровообращения.
В норме через здоровые клубочки палочки Коха не проникают. Нахождение этих бактерий в моче становится достоверным признаком туберкулеза, что отличает его от других инфекций, для которых допустимы нижние границы присутствия.
Требования, которые выполняют перед тем, как сдавать ОАМ (общий анализ мочи):
- используют полученную сразу после пробуждения среднюю порцию мочи;
- материал собирают в чистую емкость в количестве 50-100 мл;
- перед сдачей моют наружные половые органы без использования моющих средств;
- полученный материал доставляют в лабораторию не позднее 10-11 часов утра (менее 2 часов после сдачи анализа).
Сбор мочи на бактериоскопию и посев проводят по тем же правилам, но более жесткие требования предъявляют к контейнерам для мочи. Они должны быть строго стерильны, поэтому не рекомендуют трогать их внутреннюю поверхность и края, а после наполнения сразу закрывать крышку. До доставки в лабораторию собранный материал хранят в холодильнике.
Перед любым анализом мочи рекомендуют в течение 1-2 дней ограничить употребление в пищу красящих продуктов: моркови, свеклы, черники.
Могут изменить показатели мочи и ее цвет: противотуберкулезные (рифампицин), мочегонные, противовирусные препараты, ацетилсалициловая кислота, витаминно-минеральные комплексы и пр.
Женщинам сдавать анализ необходимо в период отсутствия менструальных кровотечений.
У туберкулезного поражения почек отсутствуют специфические симптомы, поэтому пациенты длительно, но без стойкого эффекта будут проходить лечение с различными урологическими или гинекологическими диагнозами:
- циститом;
- простатитом;
- пиелитом;
- пиелонефритом;
- сальпингоофоритом;
- мочекаменной болезнью.
Если же у человека уже диагностирована легочная инфекция, то при наличии симптомов поражения мочеполовой системы обязательно проводят анализ мочи на туберкулез почек трижды. Признаки заболевания, указывающие на инфицирование палочкой Коха, включают следующие жалобы:
- боль в пояснице;
- дизурия;
- выделение крови или гноя с мочой.
Исследование мочи при туберкулезе легких преимущественно не определяет каких-либо изменений, а при вовлечении в процесс тканей мочеполовой системы в лаборатории находят отклонения в показателях, которые позволяют заподозрить диагноз туберкулеза:
- pH меньше 4,0;
- увеличение количества лейкоцитов и эритроцитов;
- гвоздевидные лейкоциты в моче;
- положительная реакция на белок;
- гной в моче, особенно без бактериовыделения.
По анализу крови также выявляют неспецифичные изменения: анемию, лейкоцитоз. При этих изменениях может понадобиться дополнительное обследование пациента. У мужчин подозрением на туберкулез считают рецидивирующие симптомы поражения простаты, когда затруднено мочеиспускание, железа увеличена или сморщена, длительно выделяется гной или кровь со спермой.
Выявление туберкулеза не исключает его одновременное развитие на фоне других патологий органов мочевыделения.
При подозрении на инфицирование почек микобактерией специалист назначит комплекс исследований, включая общие анализы крови и мочи, пробу Манту ребенку, рентгенодиагностику, УЗИ, КТ, МРТ. Но безусловным подтверждением наличия инфекции будет положительный анализ мочи на микобактерии туберкулеза.
Для обнаружения возбудителя или его антигенного материала используют следующие способы:
- Микроскопию по Цилю-Нильсену. После обесцвечивания материала серной кислотой наносят краску метиленовую синь. Микобактерии туберкулеза при окраске приобретают малиновый цвет и выделяются на фоне синих клеток. Это обусловлено устойчивостью палочек Коха к действию кислот. Чтобы повысить точность определения, рекомендуют забор мочи катетером.
- Люминесцентная микроскопия — при окраске ауромином палочки Коха светятся оранжево-желтым цветом. Чувствительность выше, чем при окраске по Цилю-Нильсену.
- Бактериологическое исследование — посев мочи на питательную среду (часто используют кровяную или картофельную). Оказавшись в благоприятных условиях палочки начинают размножаться. Но это длительный процесс и может занимать от 20 дней до 3 месяцев. Можно определить резистентность к противотуберкулезным средствам.
- Биологическая проба — основана на выявлении микобактерий в тканях морской свинки после подкожного введения ей исследуемой мочи. Это исследование требует времени: свинку усыпляют и препарируют примерно через месяц, если она не умерла ранее. Либо для более ранней диагностики животному проводят туберкулиновую пробу.
- Полимеразная цепная реакция — с помощью чувствительных систем выявляются в моче специфичные участки ДНК палочки Коха.
В некоторых случаях проводят провокационную пробу с подкожным введением туберкулина в дозе 20-100 ТЕ или облучением кожи инфракрасным лазером. В первом случае повторные анализы мочи проводят через 24 и 48 часов и сравнивают с первоначальным, во втором — через 10 дней. Положительным считают результат, характеризующийся увеличением количества эритроцитов и лейкоцитов в моче, выделением микобактерий.
При туберкулезном поражении почек изменение общего анализа мочи встречается не более чем у 60% пациентов. Выявление микобактерий при бактериоскопии подтверждает диагноз, но специфичность этого метода не превышает 80% (чувствительность при окраске по Цилю-Нильсену — более 100000 микробных тел в 1 мл, а при люминесцентном исследовании — более 10000 в 1 мл).
Более чувствительный посев на среды, но чересчур длительный. Выигрывает перед ними ПЦР на туберкулез:
- результат получают за 4-5 часов;
- высокая чувствительность;
- определяет ДНК микобактерий в моче даже при легочном туберкулезе и отсутствии специфического процесса в почках;
- возможность определения чувствительности к лекарственным препаратам.
Могут назначить это исследование вместо Манту у детей, если подозревается внелегочной туберкулез, есть аллергия на туберкулин или организм ребенка не вырабатывает антитела на возбудителя при его наличии в организме. Но есть небольшой процент как ложноотрицательных, так и ложноположительных результатов.
Вероятность неверного отрицательного результата возрастает у пациентов, которые длительно лечили заболевания урогенитального тракта антибиотиками. Такие препараты, как фторхинолоны и аминогликозиды, подавляют рост палочек Коха, но не убивают их до конца. Даже если один метод показал отрицательный результат, диагноз туберкулеза остается вероятным, поэтому врачи используют для верификации совокупность анализов и инструментальных исследований.
источник

Однако, несмотря на возможность современной медицины предупреждать туберкулёз, количество заболевших им неумолимо растёт. Поэтому вопрос создания новых способов противодействия заболеванию всегда остаётся актуальным.

Главный действующий компонент представлен туберкулином, состоящим из скомбинированных органических веществ, взятых из микобактерий. Туберкулин по своей сути является аллергеном, который, попав в организм, начинает медленную, но верную провокацию аллергической реакции в крови. Для недопущения развития аллергии перед процедурой рекомендуется принять противоаллергическое средство.
- отрицательной;
- сомнительной;
- положительной.
В случае отсутствия в организме возбудителя заболевания, аллергической реакции наблюдаться также не будет. Если же место инъекции обозначилось припухлостью и покраснением, иначе говоря, произошло образование папулы, тогда, дополнительно исследуется кровь, для исключения возможного инфицирования.
Проблема с применением пробы манту заключается в том, что реакция бывает положительной даже в том случае, когда человек не является носителем инфекции и тем более не болеет туберкулёзом.
Положительную реакцию на пробу под силу спровоцировать:
- хроническому тонзиллиту;
- ОРВИ;
- ОРЗ;
- глистным инвазиям;
- аллергическому васкулиту;
- прочим болезням.
В таких случаях пробу вводят повторно.
Противопоказано применение пробы манту при поражении тяжёлыми кожными болезнями, сердечным ревматизмом, бронхиальной астмой, эпилепсией.

- иммуноферментным анализом крови (ИФА);
- полимеразной цепной реакцией (ПЦР-диагностикой на туберкулёз).
Использование иммуноферментной диагностики помогает выявлению в крови антител (иммуноглобулинов) к возбудителю болезни.
ИФА обладает высокой чувствительностью. Благодаря этому, возможно, его использование не только как альтернативы, но и в дополнение к манту для разрешения спорных случаев (например, при сомнительной реакции). Дополнительное назначение этого анализа предназначено для подтверждения результата теста либо его опровержения.
Несмотря на имеющиеся плюсы, ИФА обладает некоторыми недостатками.
- Недостаточно высокой точностью (подтверждая присутствие инфекции, анализ не диагностирует факт заражения ею). При подозрении на заражение дополнительно назначаются исследования биохимического и общего анализа крови.
- Малой пригодностью для применения в регионах, где болезнь имеет большую распространённость.

Часто манту заменяется анализом ПЦР, когда требуется скорость с выявлением самого заболевания и источника, его вызвавшего.
Использование метода ПЦР отлично справляется с выявлением возможного рецидива заболевания. Это особенно важно для уже переболевших туберкулёзом, поскольку рецидив болезни возможен, ориентировочно, по прошествии года после выхода из реабилитационного периода.
Замена манту проведением анализа крови на определение туберкулёза является единственным выходом для больных с синдромом приобретённого иммунодефицита и пациентам, страдающим серьёзным поражением лёгких.
- Забранная у пациента кровь в небольшом количестве помещается внутрь стеклянной колбы, где уже содержится вещество, предотвращающее свёртываемость.
- Отделённые от плазмы клетки просматривают под микроскопом, с целью определить присутствие возбудителя, способного вызвать заболевание.
- В заключении осадочный материал соединяется с веществами, вызывающими реакцию клеток, создаётся необходимый температурный режим. Процесс завершается получением обновлённого ДНК — материала. Результаты свидетельствуют либо о присутствии заболевании в организме, либо о его отсутствии.
К плюсам ПЦР-анализа относится:
-
Способность метода к чёткой идентификации ДНК одного, конкретного возбудителя заболевания, без путаницы с любыми другими.
- Отсутствие возрастных ограничений для проведения анализа.
- Большое преимущество ПЦР, заключающееся в способности выявления даже одной бактерии, вызвавшей болезнь, среди разнообразия других. Отличие от других микроскопических, бактериологических и иммуноферментных методов диагностики.
- Универсальность этого метода обследования, подходящего для применения к любому из многочисленных видов бактерий или вирусов. Причём использование ПЦР подходит как для обнаружения самого возбудителя, так и конкретной среды его локализации: в крови, мокротах, моче.
Огромным преимуществом метода перед остальными является скорость получения результатов: всего-то по прошествии 3−4 часов!
- Значимым недостатком ПЦР-метода является его обладание феноменальной сверхчувствительностью, часто приводящей к ложноположительным результатам. Это может случиться, например, если на оборудовании для проведения анализа осталось чужеродное ДНК, пусть даже и в мизерном количестве.
- В большинстве случаев это ДНК размножается, что влечёт к неправильной постановке результата исследования. Решается эта проблема использованием одноразовой посуды или материалов.
- К существенному недостатку ПЦР относится неспособность этой методики установить присутствие какого возбудителя зафиксировано: живого или мёртвого. Это может обернуться диагностированием туберкулёза у выздоровевшего пациента, организм которого ещё не полностью очистился от мёртвых тканей возбудителя.
Для получения достоверных результатов требуется следование нижеуказанным рекомендациям:
- Осмотр лечащим врачом, для получения сведений о противопоказаниях к проведению диагностики.
- Прекращение приёма антибактериальных лекарственных средств, влекущих искажение результатов исследования.
- Отказ от табака и алкоголя.
Процедура производится утром на голодный желудок либо по прошествии четырёх часов после употребления пищи.
Туберкулёз является серьёзным заболеванием, особенно распространённым среди детей. Сложность заключается в том, что диагностирование заболевания у детей ввиду иных проявлений, чем у взрослых, часто бывает несвоевременным. Поэтому вопрос поиска методов, позволяющих выявлять присутствие туберкулёза на ранних стадиях, остаётся для учёных одним из приоритетных.
источник
Детский организм обладает еще не сформировавшимся иммунитетом, и попадание в организм возбудителей инфекционных или воспалительных заболеваний, в частности, туберкулеза, вызывает у ребенка более серьезные осложнения, чем у взрослых людей.
Ранняя диагностика позволяет оперативно оценить его состояние и назначить подходящий курс лечения.
Какие методы диагностики туберкулеза используют у детей, можно ли ребенку сдать анализ крови вместо Манту, как еще можно проверить наличие заболевания без тубекулиновой пробы? Давайте разбираться!
Туберкулез является инфекционным заболеванием. Возбудителем выступает микобактерия туберкулеза (палочка Коха). Заболевание может поражать все органы и системы органов.
Палочка Коха может находиться некоторое время в состоянии ожидания. Это обуславливается наличием двух видов бактерий: с низкой активностью метаболических процессов и бактерий, в которых практически не протекают процессы метаболизма.
При появлении благоприятных условий палочка Коха начинает проявлять активность. В детском организме микобактерии начинают выделять токсины, что приводит к появлению слабости, уменьшению массы тела.
Основным источником заражения является человек, страдающий туберкулезом, или зараженный крупный рогатый скот. Заболевание может передаваться после употребления молока, мяса больного животного.
Плохо вымытые руки после соприкосновения с предметами, которыми пользуется зараженный человек, тоже могут стать причиной появления заболевания.
Дети, часто не вымыв руки, могут взять что-то съедобное и съесть. Так бактерия попадает в организм.
Заражение может произойти, если в помещении много пыли. Для бактерий такая среда является благоприятной.
Другие причины заражения у детей:
- хронические заболевания легких, ЖКТ;
- в семье уже кто-то болел туберкулезом;
- стресс;
- ВИЧ, СПИД у ребенка или у матери;
- ребенку не проводили вакцинацию против туберкулеза.
Симптомы туберкулеза на ранних стадиях можно принять за обычную простуду или грипп.
Ребенок жалуется на повышение температуры тела, повышается до 37-38 градусов, чаще в вечерние часы. Снижается масса тела. В некоторых случаях происходит потеря до 50% веса.
Другие признаки:
- слабость;
- головная боль;
- ухудшение памяти;
- повышенное потоотделение;
- сухая, бледная кожа;
- боли в суставах;
- увеличение частоты сокращений сердца;
- кашель, продолжающийся 3-4 недели;
- одышка;
- появление кровяных пятен в слюне;
- неприятные ощущения в области груди.
Но иногда туберкулез протекает без проявления симптомов.
Для раннего выявления туберкулеза у детей и подростков используются несколько методов. Разные способы позволяют всесторонне изучить степень заражения организма и подобрать адекватное лечение.
Расшифровкой результатов исследования занимается лечащий врач.
Первоначальный прием проводит педиатр. Врач визуально осмотрит ребенка, спросит, на что он жалуется, послушает, есть ли хрипы при дыхании. Проверит, есть ли увеличение лимфатических узлов.
У родителей или родителя узнает, были ли в семье родственники, ранее переболевшие туберкулезом, выяснит, с кем контактировал ребенок за последние несколько недель. Данная информация нужна для понимания возможных причин появления возбудителя.
Затем педиатр дает направление на сдачу крови, мочи на общий анализ, на проведение флюорографии, рентгена. Дальше ребенок направляется на прием к более узкому специалисту – фтизиатру.
Врач-фтизиатр может назначить проведение дополнительных исследований для уточнения диагноза. Он определяет список лекарственных препаратов, дает рекомендации по дозировке и продолжительности лечения.
Общий анализ крови может быть в пределах нормы, но при этом есть значения, по снижению или повышению которых можно судить о развитии туберкулезе у детей:
- Уровень лейкоцитов. В норме у детей от 1 года до 6 лет составляет 5-12 Г/л, старше 7 лет – 4-9 Г/л.
- Количество лимфоцитов. До 6 лет – 45-65%, 7 лет и старше – 25-40%.
- Скорость оседания эритроцитов. Допустимым значением считается интервал от 1 до 10 мм/ч.
- Иммуноферментный анализ крови показывает количество антител, выделяющихся на борьбу с микобактериями.
Еще одним методом исследования является анализ мокроты.
Для сбора мокроты необходимо соблюдать некоторые моменты:
- почистить зубы, прополоскать водой;
- сбор производится утром, натощак.
Лаборанту нужно следить, чтобы в емкость для сдачи материала попадала только мокрота. Она более густая и мутная, в отличие от слюны.
Анализ мочи позволяет выявить наличие палочки Коха в организме.
Суть метода заключается во введении под кожу 0,1-0,2 мл мертвых клеток микобактерий, вводимый препарат носит название «Туберкулин».
Позволяет выявить, если ли в организме палочка Коха.
После инъекции под кожей появляется небольшое уплотнение. Нельзя допускать попадания воды на место укола, запрещено накладывать бинт или пластырь, наносить антисептические средства.
Через 72 часа врач оценивает состояние пробы, измеряет линейкой размеры уплотнения. Если уплотнение (папула) не покраснело, не увеличилось в размерах, то такая реакция называется отрицательной.
Возможно незначительное покраснение и увеличение папулы в пределах 5-16 мм. Если размер более 17 мм, необходимо обращаться к педиатру для проведения дополнительных исследований.
Вот так выглядит реакция после пробы Манту на туберкулез у детей, в том числе и норма:
Реакцию Манту нельзя делать детям, имеющим следующие проблемы:
- заболевания кожи;
- аллергия;
- недавно перенесенная простуда, грипп;
- температура тела выше 37 градусов.
Полимеразная цепная реакция – эффективный способ определения возбудителя туберкулеза в крови. На анализ сдается кровь, мокрота или слизь.
Затем материал помещают в физиологический раствор, выделяют цепочку ДНК. Выделенный участок помещается в термостат, находится ДНК возбудителя инфекции.
Данный метод позволяет выявить ДНК микобактерии, определить место нахождения туберкулезной палочки в организме и назначить правильное лечение. Недостаток — высокая цена.
Что такое Диаскинтест и как делается данная проба на туберкулез у детей?
Исследование проводят, если реакция Манту не дает однозначного результата. Вводится туберкулезный рекомбинантный аллерген. Результат после введения инъекции оценивают аналогично при пробе Манту.
Препарат Диаскинтест необходим, если у ребенка есть аллергия на туберкулин или родители против реакции Манту.
Включает нескольких анализов, исследований:
- реакция Манту или Диаскинтест;
- анализы крови, мокроты;
- флюорография, рентген.
Возможна сдача других анализов. Точный список необходимых исследований дает врач. Позволяет всесторонне выявить степень заражения организма микобактериями.
Рентгенографические способы эффективны при выявлении различных форм туберкулеза:
- Рентген органов грудной клетки покажет негативные изменения, происходящие в этих органах.
- Рентгеноскопия определяет количество жидкости в легких.
- Компьютерная томография, МРТ. Выявляет любые изменения в органах, костях.
Возможность применения этих методов определяет врач.
Для квантиферонового теста производят забор крови из вены. Проводят химические преобразования, в крови ищут гамма-интерфероны. Если они обнаружены, значит, в организме есть инфекция.
Бронхоскопия является сложным методом исследования, но эффективным. Предварительно проводят подготовку, сдают необходимые анализы. Проходит под наркозом. Ребенку вводят бронхоскоп, на конце имеется видеокамера, позволяющая после обработки видеозаписи увидеть, есть ли жидкость в бронхах, плевре легких.
Этот метод не является основным, возможность применения определяет врач. После процедуры ребенку нужно будет принимать лекарства, чтобы предотвратить возможные негативные явления.
Т-клеточный маркер туберкулеза основан на целом комплексе сложных лабораторных исследованиях мокроты. Анализ достаточно эффективен, появился недавно, в 2014 году.
Если родители против, чтобы их ребенку делали пробу Манту, можно провести ряд альтернативных исследований:
- Диаскинтест. Аналогичен реакции Манту, но используется другой препарат.
- Квантифероновый тест. Ищут интерфероны, как показатели туберкулезной палочки в организме.
- ПРЦ – диагностика. Выявляет ДНК микобактерий и их местонахождение.
- Иммуноферментный анализ крови. Показывает, сколько антител выделяется в ответ на размножение микобактерий.
Родители должны насторожиться, если у ребенка появились следующие симптомы:
- ребенок кашляет больше 3 недель подряд;
- в вечернее время поднимается температура до 37-38 градусов;
- появляется усталость, ухудшается память;
- ребенок отказывается кушать; как результат — большая потеря веса;
- кожные покровы становятся бледными, сухими;
- жалуется на боли в области груди;
- увеличивается потоотделение;
- в суставах появляются болевые ощущения.
Эти признаки не являются прямым подтверждением наличия туберкулеза у ребенка, но если есть хотя бы часть симптомов, ребенка нужно вести к педиатру, сдавать необходимые анализы.
Туберкулез излечим. Необходимо выявить возбудителя инфекции на ранних стадиях, тогда вероятность выздоровления высокая. Врач назначит курс необходимых препаратов.
Родителям важно вовремя реагировать на жалобы ребенка, контролировать состояние здоровья и при подозрениях проводить диагностические мероприятия — от пробы Манту до бронхоскопии и МРТ.
Современная медицина знает много видов анализов, которые помогают установить заболевания на ранних стадиях. Одних из таких заболеваний является туберкулез. Анализ крови на туберкулез вместо Манту помогает определить заболевание еще на первоначальных этапах, что не гарантирует на 100 % проба Манту.
Туберкулез очень сложное и тяжелое заболевание, которое за неделю вылечить невозможно. Более 30% населения земли страдают этим недугом, и для лечения требуется сильнейшие лекарственные препараты. Сроки лечения могут варьироваться от шести месяцев до одного года в зависимости от степени болезни.
Обнаружил бациллу ученый Роберт Кох, а метод борьбы с ней, пробу Манту, изобрел французский врач Шарль Манту.
Почему бацилла так опасна? Она очень легко передается от больного человека к здоровому воздушным и капельным путем или бытовыми предметами.
Причем туберкулезная палочка может долгое время находится на поверхностях предметов и не гибнуть. Заболевание без лечения может поразить все органы человека. Такие люди долго не живут, максимум шесть лет.
Для того чтобы препятствовать распространению туберкулеза делают прививку Манту или другие исследования крови.
Многих людей интересует, какие бывают исследования крови и как они берутся? Как обычному человеку определить есть ли у него туберкулез или нет? Любой человек должен иметь минимум знаний об исследованиях крови на туберкулезную палочку. Понять это не трудно и не надо медицинской квалификации.
Проба Манту представляет собой прививку, которую вводят под кожу. Манту содержит небольшую дозу препарата туберкулина и реакция похожа на аллергию.
В месте введения туберкулина образуется покраснение и пуговка, по размеру которой определяют наличие бациллы Коха в организме. Если реакция положительная, то это еще не значит, что человек болен.
Сама проба не дает 100% гарантии наличия бактерий, и потребуются дополнительные виды диагностирования.
Если пуговка не превышает 1 мм, то человек не сталкивался с палочкой Коха. Если организм заражен палочкой Коха, то реакция будет ярко выраженной. Однако на результат может повлиять аллергия или кожные заболевания, которые приведут к ложному заключению.
Особо должен насторожить результат диаметр пуговки 4 мм и покраснение. Это говорит о сильном иммунитете способном бороться с вирусом. В таких ситуациях анализ крови на туберкулез назначают вместо Манту.
В настоящее время представлены другие методы исследования.
Кроме пробы Манту существуют другие виды анализов:
- бронхоскопия;
- анализ мокрот;
- иммуноферментный тест ИФА;
- ПЦР или полимеразная цепная реакция и означает получение копии ферментов ДНК;
- биохимическое исследование;
- всеобщий анализ крови;
- quantiFERON-TB Gold — квантинферон тест;
- IGRA.
В настоящее время в России введено еще одна проверка, она называется диаскинтест и имеет много достоинств. Одно из них это отсутствуют контакты с кровью, но помогают вывить палочку Коха.
Из перечисленных анализов QuantiFERON-TB Gold и IGRA редко встречаются в проверках. Они представляют скриннинги и указывают на присутствие антител. В России такие методы практически не используются.
Иногда Манту можно заменить на Квантиферон тест детям, у которых аллергия на Манту. Но без дополнительных проверок в случае выявления болезни не обойтись. Однако Квантиферон тест не определяет, какой тип болезни инкубационный или активный.
Аналогичный метод квантиферон тесту Interferon Gamma Release Assays (или IGRA). Он правильно указывает на присутствие бактерий в организме.
В необходимых случаях назначают биохимическое исследование крови, которое проверяют уровень белка. Если туберкулез в пассивном виде, то белок будет нормальным. Если имеет острый характер, то повышается холестерол, урея и лизоцим.
Для диагностирования внелегочного типа туберкулеза понадобятся дополнительные анализы слюны и мочи, спермы и пота.
Иммуноферментный тест (ИФА) крови быстрый и удобный метод и делается часто, заменяя Манту. При таком исследовании берут кровь из вены. Это вполне приемлемый вариант, однако, он не может ответить на вопрос, на каком этапе находится болезнь. Такая процедура помогает выявить только наличие антител. В настоящее время считают ИФА не очень надежным.
Исследование крови ПЦР это получение копии ферментов ДНК бацилл туберкулеза. Такое исследование является более результативным. Это современный метод, который позволяет выявить палочку Коха. Основанием является поиск ДНК бациллы.
Исследование крови больше соответствует правдоподобности. Преимущество этого анализа маленький промежуток времени пять часов. Эта диагностика зарекомендовала себя положительно, чаще используется в анализах крови и основана на выявлении туберкулеза благодаря цепной реакции.
Кроме этого она позволяет показать количество бацилл, а это не проводят иммуноферментное исследование. Если необходимо срочно сделать анализ и выявить источник заражения, то применяют именно этот анализ.
Можно сказать, что такое исследование является более эффективным и имеет верные результаты по сравнению с другими анализами. Однако оно не показывает локальный очаг развития болезни.
Необходимы будут дополнительные проверки: снимок рентгена и исследование мочи.
В некоторых ситуациях берется общий анализ крови на начальных этапах заболевания. Если проба Манту оказалась утвердительной, то можно сделать общее исследование крови. При туберкулезе происходят перемены в составе крови. Такой анализ действительно помогает узнать о наличии болезни на более поздней стадии. На первичных этапах заболевания кровь не меняется, поэтому нет смысла его сдавать.
Общий анализ и на что обращают внимание. Основополагающий показатель это СОЭ и он меняется в зависимости от возраста. У детей он до 10 мм/ч, у взрослых до 30 мм/ч. У больных туберкулезом он достигает до 50 мм/ч. Также показателем инфекции служит рост эозинофилов, увеличение количества лейкоцитов и снижение уровня гемоглобина и лимфоцитов.
Сдавать кровь необходимо лицам, которые попадают в опасную группу. Это врачи, работники тюрем, приютов для бездомных, анти социальные личности наркоманы и алкоголики, больные СПИДом и те, кто имеет сниженный иммунитет, и кто делал химиотерапию. Опасными являются больные лица, у которых открытый тип туберкулеза. Люди, которые общались с больным человеком, также должны сдать анализы.
Желательно сдать кровь на инфекцию гражданам, которые посещали места с большой степенью заражения Индия и Китай, Южная Африка и Пакистан, Нигерия и Индонезия.
Кровь сдается натощак. Перед этим противопоказано употреблять алкоголь и лекарственные препараты, которые могут отразиться на заключении.
На рентген могут направить лиц с перманентным бронхитом или частыми воспалениями легких. В опасную группу входят больные сахарной болезнью, перманентной неполноценностью надпочечников, язвой желудка, а также те, кто перенес хирургическую операцию по удалению язвы.
Анализы особой подготовки не требуют. Единственное, врач может сказать, что исключить из пищи или лекарств перед диагностированием.
Только пульмонологи решает, какие необходимо сдать дополнительно анализы, потому что одного исследования крови может быть недостаточным.
Кроме флюорографии больным делают снимок рентгена в боковом изображении. Дорогим, но наиболее верным будет компьютерная или магнитная и резонансная томография.
Детям в школе в основном назначают Манту, иммуноферментную проверку применяют редко, а взрослым людям в основном назначают исследование крови ПЦР.
Да, туберкулез это просто ад, слабость, депрессия, боль в груди, кровохарканье и не желание жить. Но никогда не надо опускать руки и бороться за свою жизнь. Она одна и другой не будет.
При правильном лечении и соблюдении инструкций режима питания, занятия дыхательной гимнастикой и позитивном отношении болезнь можно побороть и жить долгой и счастливой жизнь.
Самыми опасными считаются инфекционные заболевания, имеющие скрытый или «дремлющий» период. Мало того, что человек сам не подозревает о наличии проблемы, он еще и представляет угрозу для окружающих.
Именно к такому заболеванию относится туберкулёз. Поэтому столь важно профилактическое обследование, которое позволяет выявить не только больных туберкулезом, но и носителей палочки Коха.
Основными методами являются туркулинодиагностика и флюорографическое обследование. Но именно вокруг них больше всего появилось неоднозначной информации и негативных отзывов. Поэтому неудивительно, что родителей маленьких детей интересует альтернатива Манту.
На законодательном уровне утверждены сроки проведения и методы профилактических обследований, позволяющих выявлять наличие палочки Коха у детей, посещающих детские и учебные заведения.
В обязательном порядке для исключения туберкулезной инфекции исследования проводятся:
- 1 раз в год при помощи туберкулинодиагностики;
- 1 раз в 2 года при помощи Rо-графии ОГК.
Так как детям до 14 лет флюорографическое обследование не проводится, основным методом обследования считается тест Манту.
Основанием для проведения массового тестирования в детских коллективах является ФЗ № 52 от 30.03. 99 г.
Причем ребенок, не прошедший тестовое обследование, без справки об отсутствии туберкулезной инфекции в организационный коллектив не допускается.
По ряду причин родители отказываются делать Манту для детей, оправдывая негативное отношение высоким процентом ложноположительных результатов. Кроме этого они опасаются вводить в организм ребенка туберкулин, пусть и в микроскопической дозировке.
Как же быть, если тест считается обязательным, а по ряду причин делать его нежелательно?
На помощь родителям, которых интересует, обязательно ли делать туберкулиновый тест, также приходит законодательная база. На основании Статьи 33 любой гражданин может отказаться от медицинского вмешательства. А по Статье 32 такое решение за ребенка имеют право принимать законные представители. Поэтому тестовая проба не обязательна, и родители могут смело искать аналог Манту.
Попытаемся разобраться, чем можно заменить Манту, и какой метод будет самым информативным.
В обычной практике анализ крови на туберкулез вместо Манту не используется. Пациенту советуют сдать кровь на туберкулез при наличии положительной реакции после туберкулинодиагностики.
Однако в поисках альтернативы лучше всего остановиться именно на таком способе диагностики.
Так как материал для проведения диагностики должен быть абсолютно стерильным, сдавать кровь нужно в специализированной лаборатории. Здесь могут поинтересоваться, какое необходимо обследование. Поэтому лучше поинтересоваться в учебном заведении ребенка, каким анализом лучше провести обследование или же взять направление у участкового педиатра.
Анализ крови вместо манту может называться:
- ИФА – название расшифровывается как иммуноферментный анализ крови;
- ПЦР – как называется в медицинской практике полимеразная цепная реакция.
Такой метод исследования крови можно считать частичной альтернативой Манту, так как он помогает определять скорость прогрессирования уже существующего туберкулеза, и практически бесполезен для профилактического обследования.
Однако медики его считают достаточно удобным и информативным. Поэтому часто назначают пациентам, когда необходимо подтвердить или опровергнуть результаты теста.
Учитывая низкий процент точности и недоступность диагностики в отдаленных регионах, лучше не пользоваться такими анализами для определения инфицирования.
Диагностирование в виде полимеразной цепной реакции обосновано считается современным и точным.
При проведении исследования ПЦР на туберкулез результаты практически в 100% случаев достоверны, если проводятся для выявления заболевания.
Техника исследования предусматривает:
- помещение незначительного объема полученного материала в вещество, предотвращающего свертываемость крови;
- отделение плазмы;
- выявление возбудителя под микроскопом;
- смешивание осадка со специфическими веществами;
- помещение материала в определенные температурные условия;
- выделение обновленного ДНК.
Именно наличие специфического ДНК позволяет поставить диагноз и выбрать методы лечения.
Такое обследование не имеет возрастных ограничений. Поэтому считается актуальной заменой при необходимости проведения быстрой диагностики как для взрослых, так и для детей.
Причем ПЦР позволяет выявить как наличие инфекции, так и определить количественные показатели. Кроме этого метод актуален для диагностики туберкулеза любых органов.
Пользоваться рентгеном вместо Манту для профилактического осмотра ребенка врачи не рекомендуют.
Ионизирующее излучение рентгена негативно воздействует на детский организм. И чем меньше возраст малыше, тем опаснее считается такое обследование.
Исключением является клиническое проявление туберкулеза или же положительные результаты других исследований, в том числе и при проведении Манту. В таких случаях рентген считается жизненно необходимым методом диагностики, позволяющим определить очаги патологии.
Но и здесь используют специальные защищающие средства в виде просвинцованных фартуков, пластин, чтобы минимизировать воздействие рентгенлучей на щитовидную железу, половые органы ребенка.
Поэтому воспринимать рентген и пробу Манту как аналоги некорректно. Рентген проводится исключительно по показаниям для выявления очага поражения после предварительного осмотра и других исследований. Тогда как проба Манту остается безопасным и доступным методом скрининговой диагностики, не смотря на высокий процент ложноположительных результатов.
Полным аналогом Манту можно считать только тестовые методы, к которым относится:
- Диаскинтест;
- Квантифероновый тест.
При проведении Диаскинтеста для введения подкожно применяются рекомбинантные туберкулёзные аллергены, которые являются новейшей разработкой генной инженерии.
На третий день после проведения пробы оценивается результат теста:
- При отсутствии гиперемии тест оценивается как отрицательный;
- При наличии гиперемии без инфильтрата – как сомнительный;
- При наличии инфильтрата – как положительный.
Технология практически со 100% гарантией позволяет выявлять инфицирование. Причем вакцинирование БЦЖ, проведенное раннее, не отражается на результатах.
Тест не проводится при наличии аллергических реакций и личной непереносимости, соматических заболеваний и обострения хронических болезней.
Метод Квантиферонового теста основан на выявлении иммунного ответа на наличие туберкулезной палочки. Фактически, он является аналогом Диаскинтеста, но проводится не подкожно, а в пробирке.
Соответственно, для проведения теста забирается кровь из вены, которая помещается в 3 специальные пробирки.
Две пробирки исполняют роль контрольно-отрицательных. В третью же добавляют антигены, чтобы спровоцировать выработку гамма-интерферона, как реакции иммунной системы зараженного.
Для его проведения используются 2 или 3 вида белка-антигена, отличных от антигенов, присутствующих в вакцине БЦЖ. Поэтому ложноположительный результат у привитых раннее детей исключен.
Преимуществом такой диагностики также является возможность обнаружения:
- Болезнетворной палочки на латентной стадии, при которой характерные симптомы еще не проявляют себя, то есть заболевание протекает скрыто;
- Туберкулезной инфекции на активной стадии заболевания.
Поэтому тест часто используют для гарантированного выявления инфицирования туберкулезом.
К сожалению, такое исследование не способно определить, первично ли заражение или выявлена активная, пролеченная форма.
Но как замену пробы Манту, Квантифероновый тест можно смело назвать наилучшей альтернативой.
Анализ крови на туберкулез вместо Манту: как называется, можно ли сдать ребенку ПЦР после реакции, какой, детям
Каждый год детям проводят пробу Манту, которая может определить начальную стадию туберкулеза. Но имеется специальный анализ крови на туберкулез вместо Манту.
Показанием к проведению Манту является возможность выявить инфицирование туберкулезом. Пробу делают детям для профилактики болезни. Но этот тест не назначают для диагностики.
Анализ крови ИФА выявляет способность туберкулеза прогрессировать. Этот тест не назначают, чтобы обнаружить инфицирование туберкулезом, т.к. у него плохая эффективность при диагностировании.
Исследование крови, которое называется ПЦР, не позволяет выявить инфицирование, но установить болезнь тест может с высокой точностью. Поэтому в некоторых ситуациях бывает необходимо заменить Манту на тестирование крови при диагностировании и терапии болезни. Поскольку сейчас 40% населения планеты инфицировано туберкулезом, надо принимать меры для защиты людей от заражения этим заболеванием.
Чтобы предупредить болезнь, назначают лабораторные анализы.
Основными противопоказаниями к Манту являются:
- кожные болезни;
- повышенная чувствительность к компонентам вакцины;
- хронические болезни в острой форме;
- эпилепсия.
Анализ крови вместо Манту пациентам детского возраста назначают при наличии противопоказаний к пробе Манту. Противопоказанием к назначению тестирования крови является ее плохая свертываемость.
Чтобы результат исследования был точным, к нему необходимо подготовиться. Перед проведением теста нужно прекратить прием антибиотиков, т.к. они могут исказить результаты. Сдавать анализ нужно утром натощак.
После последнего приема пищи должно пройти более 5 часов. За несколько суток до теста нельзя употреблять спиртные напитки. Перед сдачей теста следует избегать жирной пищи, физических и эмоциональных перегрузок.
Во время лабораторного тестирования ПЦР кровь смешивают в пробирке с туберкулезной палочкой. Затем в содержимое пробирки добавляют ферменты и определяют реакцию. Для ИФА взятие материала осуществляется из вены.
Медики не рекомендуют заменять Манту исследованием крови. Пациента направляют сдавать кровь, если проба Манту у него положительная. Но если из всех методов диагностики выбирать лучший, то можно остановиться на этом исследовании.
Материал для тестирования должен быть чистым, поэтому проводить тест надо в специальной лаборатории. В таком учреждении могут спросить, какое обследование вам необходимо.
Поэтому, чтобы сдать кровь на туберкулез, надо иметь при себе направление от лечащего врача.
Существуют методы тестирования крови, которые назначают вместо Манту:
Метод ИФА (иммуноферментный анализ) является альтернативой Манту, потому что помогает выявить скорость распространения существующего заболевания и не применяется для профилактического исследования. Врачи считают его информативным и несложным в проведении. Его часто используют, чтобы уточнить результаты Манту.
Поскольку в отдаленных регионах нет качественного оборудования для проведения такого теста, то для определения заражения лучше там его не делать.
Обследование при помощи ПЦР (полимеразная цепная реакция) является наиболее точным. При проведении анализа ПЦР на туберкулез результат на 100% считается достоверным, если тест назначают для выявления болезни.
Методика проведения исследования заключается в следующем:
- небольшое количество материала помещают в вещество, которое предупреждает свертываемость крови;
- после этого отделяют плазму;
- под микроскопом определяют возбудителя;
- затем осадок перемешивают со специальным веществом и помещают смесь в помещение с необходимой температурой.
Происходит образование обновленного ДНК. Его наличие дает возможность установить диагноз и назначить лечение. Это обследование могут назначать пациентам любого возраста.
Тестирование крови является эффективной заменой Манту при осуществлении своевременной диагностики. ПЦР выявляет наличие инфекции и характеристики бактерии.
Этот метод используют для диагностирования туберкулеза различных органов.
Расшифровка теста осуществляется лечащим врачом. Результат бывает положительным или отрицательным. Если в крови не обнаружили бактерии, то результат считают отрицательным. При этом снимается подозрение на наличие болезни. Если были найдены бактерии, вызывающие заболевание, то результат считают положительным.
Такой результат показывает, что пациент может быть больным туберкулезом. Результат ИФА может быть положительным при выявлении иммуноглобулина AMG. Это говорит о том, что заражение возможно. При этом могут отсутствовать симптомы и наличие активной стадии болезни.
Отрицательный результат бывает тогда, когда врач не смог выявить иммуноглобулины. Если человек болен, то общий анализ покажет увеличение скорости оседания эритроцитов СОЭ больше на 50 единиц. При заболевании будет увеличен показатель эозинофилов. Таким образом можно отметить, что исследование крови — это более точная процедура, чем реакция Манту.
Основной метод профилактического обследования детей на туберкулез — реакция Манту, но при наличии противопоказаний и желании родителей можно провести альтернативные анализы
Пробой Манту называется метод исследования, при котором туберкулин вводится детям под кожу с внутренней стороны предплечья. Туберкулин не является вакциной, не содержит живую или инактивированную микобактерию туберкулеза.
Специфический иммунный ответ детского организма в виде папулы на коже вызывают продукты жизнедеятельности микобактерий. Проверка и оценка результата введения туберкулина производится через 72 часа, размер папулы измеряется прозрачной линейкой.
Согласно федеральным клиническим рекомендациям Российского общества фтизиатров выделяют несколько типов реакции:
- отрицательная реакция – папулы либо нет, либо ее размер менее 1 мм, ребенок никогда не контактировал с микобактериями туберкулеза;
- сомнительная реакция – до 5 мм в диаметре, не имеет диагностического значения;
- положительная реакция – уплотнение от 5 до 16 мм – первичный контакт с палочкой Коха состоялся, но болезнь не развилась;
- гиперергическая реакция – папула более 17 мм, гнойно-некротическое воспаление и увеличение регионарных лимфоузлов свидетельствуют о заболевании туберкулезом, требуется срочное обращение к врачу-фтизиатру.
Реакция Манту не дает представления о распространенности или локализации процесса. Помимо этого, достаточно велико количество ложноположительных результатов:
- при неправильном уходе за местом инъекции;
- при индивидуальной реакции организма малыша на вещества, содержащиеся в пробе, кроме туберкулина;
- при наличии массивной глистной инвазии.
Как и к любому методу диагностики, к проведению реакции Манту у детей имеется ряд противопоказаний:
- наличие серьезных поражений кожи, хронических болезней в момент манифестации, эпилепсии;
- аллергии во время обострения;
- индивидуальная гиперчувствительность к туберкулину;
- с момента выздоровления от последнего острого заболевания, либо после окончания карантинных мероприятий в детской организации, должно пройти не меньше месяца;
- проведение туберкулиновой пробы не рекомендуется в один день с плановой вакцинацией.

Согласно федеральным клиническим рекомендациям Российского общества фтизиатров, с целью исключения туберкулеза у ребенка возможно использование альтернативных методов обследования. Заменить традиционные проверки могут следующие методики: Диаскинтест, Квантифероновый тест, Т-Спот исследование, обзорная рентгенография органов грудной клетки.
Общеклинический анализ крови нельзя использовать вместо Манту. При заболевании туберкулезом в ОАК обнаруживается лейкоцитоз (увеличение количества лейкоцитов выше нормы), сдвиг лейкоцитарной формулы влево, увеличение скорости оседания эритроцитов (СОЭ).
Такие изменения не являются специфическими для туберкулеза, и происходят при любом воспалительном процессе в организме. Результаты биохимического анализа крови также будут без заметных изменений.
Исследование сыворотки крови способом полимеразной цепной реакции (ПЦР) для скринингового обнаружения туберкулеза у детей не рекомендуется, поскольку выделить геномные фрагменты (части ДНК) возбудителей из крови возможно только при генерализованном туберкулезном процессе.
Метод ПЦР пригоден для диагностических целей – выделения микобактерий туберкулеза в биологических образцах: мокроте, смывных водах бронхов, экссудате плевральной полости, спинномозговой и внутрисуставной жидкости.
Использование ПЦР вместо проведения реакции Манту нецелесообразно.
Метод иммуноферментного анализа (ИФА) крови также не применяется при скрининге туберкулеза. Способ ИФА основан на обнаружении специфических антител в крови, а при туберкулезе действует другой патогенез иммунного ответа организма – антител в крови мало.
Анализ мочи также не является альтернативой туберкулиновым пробам, а лишь помогает в диагностике туберкулезного поражения мочевыводящей системы. В результатах исследования мочи можно обнаружить признаки амилоидных трансформаций только при внелегочных формах туберкулеза (изменения в почках, мочевом пузыре), а ПЦР мочи подтвердит диагноз.
На сегодняшний день наибольшей восприимчивостью, избирательностью и минимальным аллергенным действием обладает проба с биопрепаратом «Диаскинтест». Он представляет собой аллерген туберкулезный рекомбинантный (АТР) и предназначается для внутридермального введения.
Методика инъекции и трактовка результатов аналогичны проведению пробы Манту, однако достоверность этого теста значительно выше. Тест считается положительным, если размер постинъекционной папулы превышает 3 мм. Крайне редко встречаются ложноположительные результаты при снижении у обследуемого общего иммунитета во время какого-либо сопутствующего заболевания.
Для проведения квантиферонового теста придется сдать кровь из вены. Способ QuantiFERON — TB Gold основан на иммуносорбентном анализе определения специфических антител, продуцируемых Т-лимфоцитами, с помощью меченых ферментов.
Квантифероновый метод обладает высокой чувствительностью. Крайне высокая стоимость этого анализа исключает возможность широкого применения.
Т-спот метод (T-SPOT.TB, спот-реакция) не менее информативен, чем квантифероновый анализ. Главным отличием является определение самих Т-лимфоцитов, которые продуцируют антитела в ответ на внедрение микобактерий. Это исследование позволяет проверить пациентов, подлежащих диагностике, из группы повышенной угрозы по возникновению туберкулезной инфекции (например, ВИЧ-инфицированных).
Согласно Приказу Министерства Здравоохранения РФ № 951 2014 года возможно проведение рентгенологического исследования (обзорной рентгенограммы грудной клетки) для исключения заболевания туберкулезом. Рентгенография или КТ органов грудины также является альтернативой внутрикожным пробам и может использоваться вместо Манту. Однако необходимо помнить, что при использовании рентгенологического обследования организм ребенка получает достаточно вредную лучевую нагрузку.
Перед поступлением в детское дошкольное учреждение или школу, туберкулез должен быть исключен у абсолютно каждого ребенка согласно действующему законодательству. Основным методом скрининговой диагностики была и остается туберкулинодиагностика.
В федеральных клинических рекомендациях Российского общества фтизиатров четко прописан алгоритм ведения детей, поступающих (посещающих) в образовательные учреждения, в случае отказа от иммунодиагностики.
По требованиям санитарно-эпидемиологических правил 3.1.2.3114-13 «Профилактика туберкулеза» дети, туберкулинодиагностика которым не проводилась, допускаются в детскую образовательную организацию при наличии заключения врача-фтизиатра об отсутствии заболевания.
Следует помнить об опасности туберкулеза у детей, а также о том, что до сих пор не изобретен совершенно безопасный и абсолютно достоверный способ его диагностики. Именно поэтому ребенок должен быть обследован на туберкулез, а возможность выбора метода остается за родителями.
Туберкулез – широко распространенное заболевание, поражающее людей разного возраста. Источник инфекции – палочка Коха (Mycobacterium tuberculosis). Микроорганизм относят к семейству Mycobacteriaceae.
В природе существует 4 типа туберкулезных бактерий, но более всего опасен Mycobacterium tuberculosis. Заболевание требует своевременной диагностики. Анализ на туберкулез помогает вовремя определить болезнь и принять меры против ее распространения.
Чаще болезнь выявляют при обследовании пациента. У больного присутствуют симптомы, указывающие на появление заболевания:
- кашель;
- появление температуры выше 37 градусов по Цельсию;
- общая ослабленность организма;
- снижение веса, отсутствие аппетита;
- боль в грудной клетке;
- легочное кровотечение или кровохарканье.
Заболевание широко распространено в нашей стране. В группе риска мужчины старше 40 лет. У женщин туберкулез легких чаще выявляют в возрасте до 30 лет. Бацилла Коха переносит температуру до 100 градусов по Цельсию, сохраняется в грунте до 6 месяцев, в мокроте – до 10 недель. В водной среде патогенная бактерия существует год и более. Поражает:
- легкие;
- печеночные ткани;
- кости;
- детородные органы
- кишечник.
Вызывает токсикоз и изменяет структуру органов. Легко переносит действие кислотных, щелочных и дезинфицирующих жидкостей. Подвержены заражению микобактерией туберкулеза люди с ослабленным здоровьем. К группе риска относят:
- пациентов с иммунодефицитом и хроническими патологиями;
- злоупотребляющих алкогольными напитками;
- курильщиков;
- людей, живущих в антисанитарных условиях;
- наркоманов;
- людей, принимающих иммуносупрессоры перед трансплантацией;
- конактировавших с больными.
При появлении первых признаков заболевания необходимо сдать анализ на туберкулез. В клинике проводят первичный осмотр и назначают дополнительное обследование на наличие в крови возбудителя болезни.
В раннем возрасте болезнь определяют после пробы Манту. У ребенка заболевание протекает интенсивнее. Проба проводится путем введения туберкулина. Спустя 2 дня по диаметру возникшего уплотнения определяют вероятность заражения. Но она не дает 100 процентную точность диагноза.
После 18 лет проходят флюорографию. Данный метод диагностики удобен, используется в качестве скрининга населения. Снимок фиксирует патологические поражения в ткани легких и занимает непродолжительное время.
Применяют рентгенографию, которая позволяет сделать снимок органа в 2 или 3 проекциях.
Компьютерная томография определяет степень распространения процесса.
Анализ крови на туберкулез вместо Манту распознает воспалительный процесс на разных этапах заболевания.
- Общий анализ крови.
- Биохимическое обследование.
- ПЦР.
- ИФА.
- Т-SPOT.
Для подтверждения болезни используют:
- Полимеразную цепную реакцию. Применяется для выявления внелегочных поражений, ранней диагностики и контроля эффективности лекарственных препаратов.
- Иммуноферментный анализ. ИФА определяет в крови у больных туберкулезом антитела к Mycobacterium tuberculosis.
- Т-SPOT. Дает результат при ВИЧ-заболеваниях.
Анализ крови ПЦР на туберкулез врач назначает для подтверждения болезни. Делают забор крови из вены, исследуют мочу, мозговую жидкость из позвоночника, мазок из половых органов и слизистую рта. Метод ПЦР дает высокую точность результата. Он позволяет:
- выявить болезнь в течение 24 часов;
- обнаружить палочку по одной молекуле при начальном инфицировании;
- диагностировать внелегочную форму болезни;
- подобрать правильную терапию.
Противопоказания к ПЦР отсутствуют. Его назначают детям и беременным женщинам. Единственным недостатком метода является сложность проведения. Для диагностики нужен квалифицированный хорошо обученный персонал лаборатории.
Для выявления возбудителей болезни:
- берут кровь из вены;
- помещают в раствор, препятствующий свертываемости;
- отделяют плазму от кровяных тел;
- ПЦР определяет ДНК палочки Коха;
- выявляют возбудителя с точностью до молекулы.
Этот способ распознает антитела возбудителя. Он является альтернативой пробе Манту. Результат исследования будет готов через 48 часов. Процесс состоит из следующих этапов:
- У пациента берут венозную кровь и обрабатывают раствором.
- Ждут появления связей между антителами и антигенами.
- Если результатположительный, закрепляют реакцию фермента.
Недостаток метода: нет 100% гарантии подтверждения диагноза, нельзя выявить стадию воспалительного процесса. Получение отрицательных данных не может служить подтверждением отсутствия инфекции. IgM может не вырабатываться при иммунодефиците.
Положительные данные обследования показывают:
- наличие активной формы болезни;
- иммуноглобулин появился после вакцинации или перенесенного заболевания (kj;ysq результат);
- положительный эффект от примененной терапии.
Передовой и высокоточный способ выявления туберкулеза называется Т- spot анализ. Он выявляет реакцию иммунитета на присутствие инфекции. Реагируя на источник поражения, организм активизирует выработку лимфоцитов. Их наличие в крови фиксируется во время анализа.
Анализ выявляет пятна, которые возникают в местах появления иммунных клеток к антигену. Недостаток: не отличает активную фазу болезни от скрытой. Противопоказаний к проведению такой диагностики нет. Обладает высокой точностью.
Данный метод помогает определить болезнь у лиц, имеющих аллергическую реакцию на препараты, ВИЧ-инфекцию, патологию иммунитета. При обследовании нет ложноположительного результата. Расшифровка результата будет готова в течение 30 минут.
Больной самостоятельно собирает мокроту из легких, чтобы сдать ее на исследование. В лаборатории биоматериал окрашивают и рассматривают под микроскопом. Такой способ считается дешевым и доступным для пациента.
Результат готов через 2 часа. Он служит альтернативой другим способам. Недостаток такого обследования мокроты на микобактерии туберкулеза: невозможность определения палочки у ВИЧ-инфицированных. Погрешность диагностики – 40%.
Анализ на микобактерии туберкулеза проводят бактериоскопическим методом. Материал помещают в комфортные условия, бактерии начинают активно развиваться. Пробы позволяют выявить вирус и уточнить разновидность инфекции.
С его помощью проводят анализ слюны. Она окрашивается, обрабатывается фуксином и разогревается с помощью горелки. Процесс повторяют несколько раз. Затем материал обрабатывают серной кислотой, которая обесцвечивает мазок.
На заключительном этапе его окрашивают в метиленовый синий цвет. К нему чувствительны все паразиты, кроме палочки. Метод Циля-Нильсона недорого стоит и прост в исполнении.
Анализ мочи на туберкулез сдают утром на голодный желудок. Инфекция подавляет работу органов выделения. Анализ помогает распознать и выявить тип возбудителя.
Способ основан на наблюдении за живыми микроорганизмами. Такую возможность дает фазово-контрастный аппарат.
При окрашивании мест поражения под УФЛ микроорганизмы начинают светиться. Это явление объясняется чувствительностью бактерий к ультрафиолету. Оно помогает врачу обследовать большие участки. Метод используют при диагностике поражения позвоночника. Он выявляет воспаление на ранних стадиях инфицирования.
Общий анализ крови при туберкулезе распознает воспалительный процесса внутри органов.
В расшифровке анализа важным косвенным показателем является скорость оседания эритроцитов. Показатель возрастает до 80 мм/час (норма у женщин – 20, у мужчин – 15 единиц). Количество лейкоцитов выше 9*109/л. Лимфоциты снижаются, эозинофилы вырастают до 8% (при нормальном значении 0-5).
Врач учитывает отклонения эритроцитов. При поражении бациллой Коха уровень гемоглобина падает, уменьшаются в размерах красные кровяные тельца и их количество.
Этот вид анализа не дает точной картины болезни. Он выполняется при:
- оценке эффективности терапии;
- выявлении побочного воздействия препаратов;
- корректировке гомеостаза;
- отслеживании работы мочевыделительной системы.
Показатели зависят от тяжести течения, формы, осложнений и сопутствующих патологий.
При наличии палочки Коха обращают внимание на:
- общий белок;
- альбумин-глобулиновый коэффициент (уменьшается);
- билирубин (падает);
- АСТ и АЛТ (растет).
Важно определить заболевание и вовремя подобрать терапию, пока заболевание не переросло в открытую форму. Лечение требует от пациента отказаться от привычного образа жизни на месяцы и годы, вносит дискомфорт и причиняет физические страдания.
Профилактика – регулярное обследование, а при необходимости обращение к фтизиатру или терапевту.
источник



 Способность метода к чёткой идентификации ДНК одного, конкретного возбудителя заболевания, без путаницы с любыми другими.
Способность метода к чёткой идентификации ДНК одного, конкретного возбудителя заболевания, без путаницы с любыми другими.