Цвет мочи при цистите у женщин является одним из важных критериев, позволяющих определить присутствие осложнений и общее состояние воспалительного процесса. При этом изменения касаются как ее внешнего вида, так и биохимической формулы. Поэтому для постановки верного диагноза и назначения эффективного лечения врачи рекомендуют в обязательном порядке сдать общий анализ мочи. Итак, какая моча является поводом для беспокойства и на что в первую очередь следует обратить внимание.
Для того чтобы по урине определить развитие патологии, важно провести ряд исследований. Изменения в тех или иных критериях укажут на наличие патологии и позволят скорректировать терапевтический курс. В первую очередь урологи обращают внимание на следующие показатели:
- цвет. При воспалении в результатах исследования указывается присутствие осадка, слизи или примесей крови;
- гемоглобин. Также указывает на наличие следов крови;
- эритроциты. Отклонение от границ в этом критерии говорит о развитии воспаления;
- белок. Увеличение нормы указывает на воспаление мочевого пузыря;
- глюкоза. Обнаружение глюкозы указывает на сбой в работе почек;
- кислотность. При патологии этот критерий может значительно меняться;
- плотность. Позволяет определить продуктивность работы почек;
- уробилиноген. Его наличие свидетельствует о развитии воспаления;
- билирубин. Встречается в урине больных циститом.
Важно! Чтобы анализ показал достоверные результаты, необходимо правильно его сдавать. Если вы не знаете, как это делать, спросите лечащего специалиста-уролога. Посуду перед сбором мочи следует простерилизовать или тщательно промыть без использования химических средств, а лучше купить тару в аптеке.
При диагностике заболевания доктор обращает внимание на изменение основных критериев. Их отхождения от границ могут быть как незначительными, так и весьма серьезными. При развитии осложнений изменения затрагивают большую часть показателей.
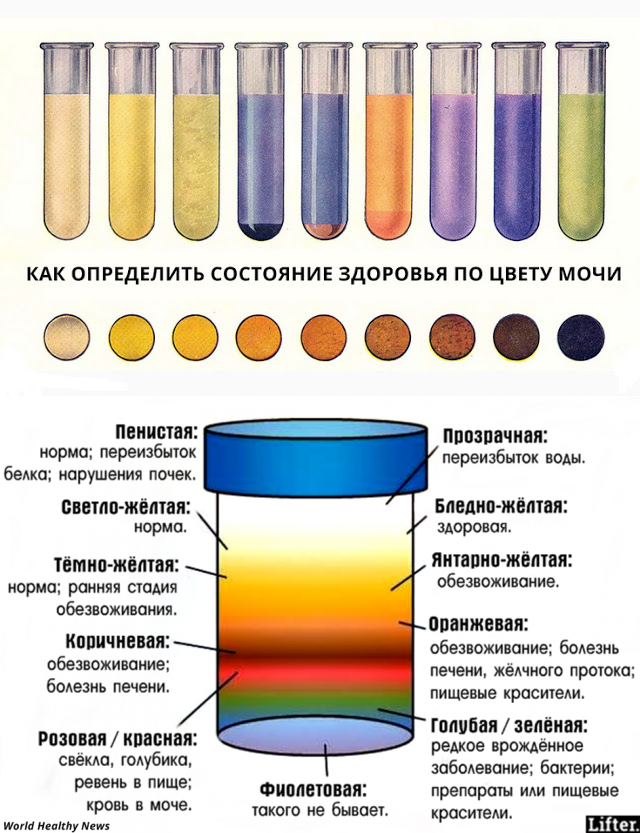
Естественный цвет жидкости может колебаться от соломенно-желтого до насыщенно-желтого при обезвоживании. Что касается цистита, то в этом случае она может приобретать следующие оттенки:
- Розовый или красный — при наличии примесей крови.
- Мутно-желтый — если в жидкости присутствует слизь или гной.
- Бурый или коричневый — при развитии гнойного воспаления.
- Ярко-желтый — если больной принимает уросептики.
Кроме перечисленного выше, оценить изменения мочи при цистите у женщин поможет фотография:
Естественный запах мочи у девушек и женщин является специфическим и одновременно с этим нейтральным. При изменении ее химического состава данный показатель меняется. На присутствие неприятных и резких запахов могут повлиять следующие факторы:
- прием некоторых лекарственных препаратов;
- наличие примесей крови;
- наличие гнойного выделения.
Во всех этих случаях запах приобретает характерный аммиачный оттенок. Моча при цистите у женщин начинает пахнуть крайне неприятно и резко, особенно если к воспалению добавляется развитие гнойного процесса.
Белок в урине здорового человека полностью отсутствует. Иногда могут наблюдаться его следы. Если в результатах анализа в карте указано наличие протеинурии, то, скорее всего, у пациента имеется нарушение, связанное с работой почек. Обычно такое случается при осложнении болезни и начальном этапе развития осложнений. Также наличие белка в моче при цистите у женщин может указывать на пиелонефрит.
Лейкоциты являются главными защитниками нашего организма. В случае воспалительного процесса иммунная система вырабатывает эти клетки в больших количествах и возникает состояние, которое называется лейкоцитоз. В норме количество лейкоцитов в моче у женщин не должно превышать показатель 0–5 клеток. В случае цистита лейкоциты в моче возрастают до 50–60 клеток. За счет этого врач диагностирует воспалительный процесс.
Эритроциты, так же как и лейкоциты, являются индикаторами развития патологического процесса в тканях. У здоровых людей в норме количество эритроцитов в урине незначительное: данный показатель зависит от пола и возраста пациента. В том случае, если у больного развивается воспаление в мочевом пузыре, число этих клеток возрастает в несколько раз.
Обычно билирубин не должен содержаться в моче здорового человека. При неосложненном цистите данный показатель также находится в пределах границ. В том случае, если сильный воспалительный процесс затронул почечную ткань, происходит увеличение нормы. Такое состояние требует неотложной медицинской помощи.
Плотность не является постоянной величиной. Этот показатель может меняться в течение суток, поэтому врачи оценивают плотность в совокупности с другими показателями. При воспалении мочевого пузыря критерий плотности значительно повышается. Связано это с наличием различных примесей в жидкости, например слизи, крови или гноя. Чем больше таких примесей, тем выше показатель.
Кислотность также является важным критерием для оценки общего состояния пациента. Как показывает практика, при воспалении мочевого пузыря урина приобретает более кислую среду, что способствует развитию бактерий. Кроме того, на этот критерий влияет прием антибиотиков и фитопрепаратов. Поэтому сам по себе уровень кислотности не может указывать на наличие патологии.
Общий анализ мочи при цистите дает возможность объективно оценить состояние пациента и назначить действенное лечение. Сегодня пациентам назначаются такие типы исследований, как бакпосев, анализ по Нечипоренко и общий клинический анализ. В каждом отдельном случае врач оценивает совокупность нескольких показателей. Только такой подход считается наиболее правильным и продуктивным и позволяет определить показатели с максимальной точностью.
источник
Цистит – воспаление слизистой оболочки мочевого пузыря, возникающее при попадании в него болезнетворных микроорганизмов или под воздействием этиологических факторов. Женщины и девочки подвержены риску заболевания больше, чем мужчины. Причина такого неравенства кроется в анатомических особенностях строения и расположения мочеиспускательного канала у представительниц прекрасного пола.

В норме урина имеет светло-жёлтый цвет и слабовыраженный нейтральный запах. Помимо этого она абсолютно прозрачная.
При заболевании циститом характеристики биологической жидкости меняются. Она мутнеет и становится тусклой, имеет неприятный запах.
Наличие симптомов, характерных для цистита, и появление изменений в моче – повод для обращения к врачу.
Изменение цвета мочи обусловлено возникновением и развитием воспалительного процесса мочевого пузыря. Жидкость может быть грязно-жёлтой, белёсой, розовой и даже бурой. По цвету мочи можно предположительно оценить тяжесть заболевания.
Грязно-жёлтый цвет моча приобретает благодаря примеси большого количества лейкоцитов, являющихся первыми маркерами воспаления. Это белые клетки крови, которые отвечают за иммунную защиту организма. Они массово заполняют очаг воспалительного процесса, уничтожают болезнетворные микроорганизмы, а затем сами погибают.
Белёсый цвет мочи при цистите указывает на обширный и запущенный воспалительный процесс. Это, по сути, выделение гноя, который представляет собой большое количество погибших бактерий и лейкоцитов. Чаще всего урина такого цвета свидетельствует о воспалении всех отделов мочевыделительной системы.
Розовый оттенок моча приобретает в случае появления эритроцитов – красных кровяных телец. Такое явление наблюдается, когда воспалительный процесс охватывает стенки сосудов слизистой оболочки мочевого пузыря. Она истончается, пропуская через себя эритроциты, которые смешиваются с мочой и выводятся наружу. Бурый цвет урина приобретает при массивном выделении красных кровяных телец, что свидетельствует о чрезмерном повреждении сосудов слизистой.
Такое явление носит название макрогематурия и является следствием запущенного воспаления мочевого пузыря, механического повреждения его стенок, наличия онкологического процесса в органах мочевыделения, нарушения свёртывающей системы крови.
Недостаточное употребление жидкости обусловливает повышение концентрации урины, что придаёт ей тёмный цвет. Чтобы этого избежать, взрослому человеку нужно выпивать не менее двух литров воды за сутки.

- Перед процедурой нужно тщательно вымыть промежность с мылом.
- Приготовить стерильную одноразовую ёмкость, желательно аптечную.
- Сдавать на исследование нужно только утреннюю мочу. Первую порцию необходимо выпустить, среднюю собрать в тару для анализов, затем завершить акт мочеиспускания.
- За сутки до предполагаемого забора образца рекомендуется не употреблять продукты, которые могут повлиять на цвет мочи, например свёклу.
- Кислые продукты также рекомендуется не употреблять в течение суток.
- Если у женщины началась менструация, то сдачу анализа нужно отложить до её прекращения. При необходимости срочного исследования забор мочи осуществляется катетером и проводится только медицинским персоналом!
Прежде чем заниматься расшифровкой анализа мочи при цистите, нужно знать норму. Этот лабораторный метод имеет несколько составляющих, совокупность которых даёт представление о наличии тех или иных проблем. Хороший анализ мочи у человека, не болеющего циститом, выглядит таким образом:
- цветовая характеристика – от соломенного до ярко-желтого цвета;
- прозрачность – полностью прозрачная;
- запах – нейтральный, слабовыраженный;
- реакция (рН) – от слабо-кислой (рН > 4) до слабо-щелочной (рН 0,33 г/л;
- эритроциты – от 0 до 3 на п/зр;
- лейкоциты — от 0 до 5 на п/зр для женщин и от 0 до 2 на п/зр для мужчин;
- эпителиальные клетки – до 8-10 в п/зр;
- соли, цилиндры, бактерии, грибы – не определяются.

Помимо лейкоцитов и эритроцитов в моче при цистите могут появляться соли фосфора, мочевой и щавелевой кислот. Но чаще всего это бывает связано с наличием песка или конкрементов в мочевом пузыре. При правильном лечении заболевания анализ мочи через непродолжительное время становится хорошим.
Диагностика заболевания должна быть комплексной. Исследование крови является дополнительным методом для подтверждения болезни. Общий анализ крови при цистите сдаётся для выявления уровня воспаления в организме и имеет определённые изменения:
- при цистите в образце отмечается лейкоцитоз;
- повышается количество нейтрофилов;
- растёт скорость оседания эритроцитов.
- при слабой выраженности воспалительного процесса реакция крови меняется умеренно.
Цистит нельзя назвать безобидным заболеванием. При несвоевременном выявлении и лечении он доставляет немало хлопот. Острый процесс часто переходит в хронический и его рецидивы проявляются при малейшем переохлаждении. Нередким осложнением является пиелонефрит – воспаление почечных мисок. У мужчин хронический цистит приводит к возникновению простатита, который в запущенных случаях может стать причиной импотенции.
источник
Оставьте комментарий 13,013
Неприятный запах мочи при цистите относится к главным симптомам этого заболевания. При нормальных показателях урина должна быть желтого цвета с оттенком соломы и со специфическим, но не отталкивающим запахом, то запах мочи у женщин больных циститом имеет едкий запах, обусловленный попаданием в мочу гноя, крови, бактерий.
Система выделения мочи отвечает за выведение жидкостей организма, переработанных почками. Данные жидкости имеют определенные характеристики, например, запах, состав и цвет. Изменение мочи говорит о развитии таких заболеваний, как цистит. Определить состав урины возможно лишь в лабораторных условиях, но изменение других показателей мочи легко выявить самостоятельно. На процесс изменения показателей в моче влияет возрастание кетонов, красных и белых кровяных телец. Повлиять на запах и цвет могут принимаемые лекарственные препараты или попадание в мочу уробилиногена или билирубина.
При цистите цвет мочи бывает коричневый, красный, желтый. Урина становится мутная, темная, непрозрачная, обнаруживаются хлопья. Розовая или яркая моча красного цвета при этом заболевании говорит о чешуйчатом шелушении эпителия мочевого пузыря по причине воспаления. Темная и коричневая моча указывает на присутствие гноя, иногда с примесью крови. Ярко-желтая моча с неприятным запахом может появиться вследствие приема уроантисептиков, имеющих выраженное противомикробное действие.
Основываясь на показателях анализов, врач назначает лечение в зависимости от стадии болезни и причины возникновения. В составе урины специалисты обращают внимание на такие изменения: наличие гемоглобина, белка, уробилиногена, билирубина, уровень кетоновых тел и лейкоцитов, плотность урины и на то, какого цвета моча при цистите.

Гемоглобин говорит о нарушениях, так как в моче присутствовать не должен. Белок, уробилиноген, билирубин и красные кровяные тельца присутствовать в моче должны, но с появлением болезни их количество значительно возрастает, а это дает стойкий неприятный запах. О состоянии почек можно говорить, отталкиваясь от плотности урины. Изменения цвета урины, высокие показатели лейкоцитов и кетоновых тел в такой же степени информируют о возникновении болезни.
Грамотно составленный курс лечения избавит от цистита за 2 недели. Для устранения болезненных ощущений назначают «Дротаверин форте», «Но-шпу», «Спазоверин». «Уреацид», «Эспа-Фоцин», «Зеникс», «Нитроксолин» — антибактериальные средства, являющиеся главным компонентом лечения. Врач назначает дополнительные медикаменты, если результаты исследований показали наличие грибков или вирусов. Во время терапии рекомендуется провести обследование организма для выявления возможных очагов воспаления, следить за работой органов ЖКТ. При лечении цистита полезны сидячие ванночки, компрессы и прием отваров из трав, но консультация с врачом перед началом таких процедур обязательна.
Избежать появления недуга можно, соблюдая несколько несложных правил. Нужно избегать переохлаждений как в холодное время года, так и летом (например, менять купальник после плавания), уделять внимание личной гигиене. Отличной профилактикой цистита станет соблюдение следующих рекомендаций:
- выбирать нижнее белье из натуральных материалов;
- своевременно опустошать мочевой пузырь;
- внимательно относиться к выбору средств для личной гигиены;
- в критические дни отдавать предпочтение прокладкам;
- минимизировать присутствие в рационе острого, жирного, соленого;
- вести подвижный образ жизни.
Для профилактики цистита нужно пить достаточное количество жидкости (минимум 2 литра в сутки), отказаться от спермицидов, соблюдать умеренную активность в интимной жизни, проводить плановые медицинские осмотры раз в год, не носить стринги, слишком узкую и облегающую одежду, при малоподвижной работе делать перерывы на 5—10 минут для небольшой разминки.
источник
Моча — биологическая жидкость человека, выполняющая экскреторную функцию, выводит продукты обмена веществ, жидкость из организма.
Болезни которые возникают внутри организма, способны менять свойства (цвет, запах, плотность, состав). Изменения наблюдаются при болезнях мочевыделительной системы, таких как цистит.
Моча — жидкость светло-соломенного оттенка, которая выделяется организмом посредством мочевыделительной системы.
Выделение происходит на микроскопическом уровне внутри почек. Там имеются микроструктуры, которые фильтруют кровь.
В процессе фильтрации выводится жидкость, продукты обмена веществ и некоторые электролиты.
Кислотные и щелочные электролиты выводятся на равных количествах, что обеспечивает постоянную нейтральную кислотность. Эти электролиты формируют удельную плотность мочи, которая в норме равна 1,015 — 1,025.
Из почек урина через мочеточники попадает внутрь мочевого пузыря — резервуар для накопления. Затем, через мочеиспускательный канал выводится из организма.
В составе присутствует цилиндры, лейкоциты, эритроциты. Наличие лейкоцитов обеспечивает защиту от бактерий, а эритроциты туда попадают в процессе фильтрации, так как проницаемость почечных капилляров высокая.
Цилиндры — это отслоившиеся клетки эпителия. Отделения считается нормальным процессом, так как слизистая оболочка постоянно регенерирует.
При воспалительных процессах внутри мочевого пузыря урина меняет запах, цвет, химический состав.
Изменение органолептических свойств (цвет, запах, количество выделяемой жидкости) и состава при цистите у женщин и мужчин, обусловлено следующими причинами:
- Появление гноя. Представляет собой скопление мертвых лейкоцитов, бактерий. Наличие гноя приводит к тому, что появляется неприятный запах мочи при цистите. Кроме того, становится мутной, а иногда там заметны хлопья гноя. Чем запущенней процесс внутри мочевого пузыря, тем сильнее будут выражены изменения. На начальной стадии болезни урина сохраняет нормальные свойства, но при длительном течении будет с резким неприятным запахом, а по виду напоминать помои.
- Наличие эритроцитов. Слизистая оболочка мочевого пузыря имеет сосудистую сеть. Воспаление участка или поверхности, приводит к нарушению целостности, повышению проницаемости. Как результат этого, количество эритроцитов в моче увеличивается. В течении короткого времени распадаются, что приводит к появлению характерного металлического запаха, (ярко выражен при геморрагических формах цистита) окраски в оттенки красного.
- Наличие медиаторов воспаления. В очаге воспаления накапливаются специфические химические вещества — медиаторы воспаления. Выделяются в полость мочевого пузыря, где вступают в химическую реакцию с мочой. Как результат этого, образовываются вещества, которые имеют неприятный запах.
- Изменение pH. Изменение кислотного показателя придает урине кислый или сладковатый запах. Также способствует скорейшему развитию микроорганизмов, которые стали причиной развития болезни.
Если человек заметил изменения урины, то стоит обратиться к врачу, ведь в норме такого быть не должно. Любые изменения являются признаками болезни.
Кроме того, при осложнении цистита пиелонефритом появляется запах мочи от самого человека. Это связано с тем, что почки не справляются с выведением азотистых оснований из организма, как результат начинают накапливаться.
Для выведения активизируются потовые железы и дыхательная система, которые тоже выполняют экскреторную функцию. Как результат этого, дыхание и пот принимают запах мочи.
Эти структуры не могут в полном объеме выполнять функцию почек, так что накопление азотистых оснований продолжается.
Состояние мочи является диагностическим критерием, особенно в условиях сельской медицины, где нельзя провести дорогостоящие анализы, обследования. По запаху судят о наличии большого количества болезней.
Так, при сахарном диабете моча становится приторно-сладкого запаха. Это вызвано тем, что с уриной выводятся продукты, которые находятся внутри организма в избытке.
Такое состояние называется глюкозурией. Количество глюкозы является диагностическим критерием оценки состояния пациента с сахарным диабетом.
Онкологические болезни мочевыделительной системы тоже влияют на урину. Это касается последних стадий развития опухолей, когда начинается процесс распада.
В такой ситуации принимает зловонный трупный запах, начинают выводиться фрагменты и некротизированные участки опухоли.
Прием некоторых лекарственных средств тоже влияет на органолептические свойства урины. Применение единичных препаратов меняет цвет, запах.
Болезни печени, сопровождающиеся желтухой, тоже оказывают влияние на запах, цвет. Это связано с тем, что с мочой начинает выделяться билирубин.
Он вступает в химическую реакцию с некоторыми компонентами мочи, что приводит к появлению резкого запаха.
Иногда изменение запаха является признаком развития терминальных состояний в организме.
Если человек страдает сахарным диабетом, у него появился выраженный сладкий запах мочи, то это первый признак скорого развития гипергликемической комы.
Необходимо срочно ввести инсулин, вызвать скорую помощь для дальнейшего лечения или госпитализации в стационар.
Наличие зловонного трупного запаха, который сопровождается болями внизу живота, наличием гнойно-геморрагических примесей, свидетельствует о начале распада опухоли, которая локализуется по ходу мочевыводящих путей.
Отсутствие медицинской помощи приводит к прогрессированию кровотечения, что приведет к геморрагическому шоку, летальному исходу.
Потемнение с появлением неприятного запаха свидетельствует о тяжелой патологии печени, которая сопровождается недостаточностью функций. Такое состояние требует безотлагательного гемодиализа, либо же плазмафереза, иначе исход будет неблагоприятным.
Изменение запаха мочи характерно не только для цистита и болезней мочеполовой системы. Явление наблюдается при патологиях, которые поражают другие органы.
Стоит отметить, что характер выделений из организма может сказать больше, нежели некоторые лабораторные анализы.
Недаром земские врачи для диагностики болезней обходились осмотром урины, кала, и безошибочно ставили диагноз.
источник
Такое заболевание, как цистит, часто пытаются лечить в домашних условиях, но возбудитель инфекции «затихает» на время, а потом заявляет о себе очередным обострением. Если не хотите «приобрести» хроническую форму болезни — идите к врачу. Именно анализ мочи при цистите становится ключом к диагностике и последующему выбору метода лечения.
Цистит называют неприятной болезнью: воспаление слизистой оболочки мочевого пузыря сопровождается удручающим дискомфортом. Чаще всего становится проблемой женщин, хотя и мужчинам тоже знаком. И если из раза в раз ее самостоятельно «гасить», рано или поздно инфекция поднимется из мочевого пузыря к почкам: а в этом случае речь идет уже о серьезном заболевании — пиелонефрите. А потому не затягивайте и готовьтесь к сдаче анализов.
Моча человека — часто определяющий фактор при постановке диагноза. В ней содержатся элементы, которые должны соответствовать пропорциям: их нарушение становится признаком развития патологии.
При анализе мочи важно количественное выражение каждого изменения: это позволяет врачу более точно диагностировать болезнь. Например, существенно завышенный показатель белка, скорее всего, свидетельствует о пиелонефрите. В случае цистита этот элемент выходит за пределы нормы, но не сильно.
Большое значение при определении заболевания имеют также качественные характеристики мочи. Другими словами, внешний вид этой биологической жидкости может рассказать о многом.
У здорового человека моча прозрачная соломенного оттенка. Патологические изменения в ней видны невооруженным глазом. При осмотре заметно, что урина отличается от нормального состояния, прежде всего:
- становится непрозрачной и приобретает мутность;
- может быть белого или коричневого цвета, иногда красноватого оттенка — зависит от наличия в моче крови;
- есть следы гноя (это говорит о запущенном воспалительном процессе);
- имеются хлопья;
- присутствует слизь.
Провокаторами изменений, которые происходят в биологической жидкости, являются бактерии и их метаболиты. Именно патогенные микроорганизмы вызывают воспалительный процесс. Его прогресс, в свою очередь, приводит к появлению в моче крови, слущиванию эпителия в пузыре, гною. При геморрагических циститах урина и вовсе приобретает вид «мясных помоев».
Посиделки на холоде, стрессы, постоянная усталость и злоупотребление медикаментами — все это ослабляет мочевой пузырь, делает его неспособным противостоять инфекции. Она, к слову, проникает в организм двумя путями: через мочеиспускательный канал либо почки . Узнать об этом помогает общее исследование урины.
Кстати, цистит развивается в острой, подострой и хронической формах (с обострениями от 2 раз в год). В первом случае это сопровождается регулярным посещением уборной, болями и чувством жжения внизу живота, температурой. Во втором — могут быть не все симптомы. Клинические проявления болезни в хронической форме уже не столь яркие и заметные, «затихшие» на время.
Именно урина первой реагирует на воспалительные процессы и помогает изначально прояснить картину происходящего в организме.
Получить объективный результат можно лишь тогда, когда урина верно собрана: существуют правила, которые не рекомендуется нарушать, иначе основные характеристики мочи будут искажены, а сам диагноз станет сомнительным.
Итак, прежде чем наступит день сбора биоматериала, выполните несколько условий:
- Не употребляйте содержащие пигменты и способные окрасить мочу продукты и напитки.
- Не ешьте и не пейте на ночь кислое, включая творог и кефир — они способны влиять на уровень кислотности урины.
- Если вы принимаете слабительные или мочегонные средства — по возможности откажитесь от них за 1-2 суток до сбора биоматериала, иначе его характеристики могут быть недостоверными.
- Не употребляйте алкоголь.
Для общего анализа требуется средняя утренняя моча. Рассчитайте время таким образом, чтобы у вас было не более 2-3 часов на сдачу ее в лабораторию. Иначе некоторые показатели изменятся, и процедуру придется повторить.
В день отправки биоматериала в лабораторию руководствуйтесь следующей инструкцией:
- Перед тем как собрать мочу, помойте половые органы и тщательно оботритесь, чтобы избавиться от остатков мыла. Важно, чтобы в контейнер не попали дополнительные примеси.
- Первые струи спустите в унитаз, затем помочитесь строго в баночку. Уберите ее, не дожидаясь завершения мочеиспускания. Так вам удастся собрать среднюю порцию биологического сырья, которая является наиболее информативной и объективной по показателям.
- Достаточно 50 мл. жидкости.
Отдельно стоит сказать о емкости, куда собирают материал. Специальный контейнер можно найти в аптеке или же сгодится самостоятельно подготовленная баночка. Сначала вымойте ее содой, ополосните горячей водой, затем обдайте кипятком, плотно закройте крышкой.
Не следует переливать биоматериал из емкости в емкость. Это грозит попаданием в урину «лишних» элементов и веществ: исследование не будет по-настоящему информативным.
Изучение результатов правильно собранной мочи позволит доктору получить первое представление о развивающемся заболевании.
При цистите более полную картину дают три основных способа:
- общий анализ мочи (ОАМ);
- специальный анализ по Нечипоренко;
- исследование урины на присутствие бактерий.
Общее исследование урины показывает, в каком состоянии слизистая оболочка мочевого пузыря, присутствуют ли патогенные микроорганизмы, уровень эритроцитов, лейкоцитов и белка.
Моча не страдающего болезнями человека соответствует следующим показателям:
- цвет — соломенный или желтый;
- прозрачность — полная или слегка мутная;
- плотность — до 1.030 г/л.;
- среда кислая — до 7 pH;
- белок — до 0.033 г/л.;
- гемоглобин — не выявляется;
- лейкоциты — 5–6 клеток в поле зрения;
- нитраты — отсутствуют;
- кетоновые тела — до 20 мг.;
- глюкоза — не выявляется;
- билирубин — отсутствует;
- уробилин — 17 мкмоль/л.;
- эритроциты — в минимальном количестве (0–1);
- эпителиальные клетки — до 6 в поле зрения;
- цилиндры — отсутствуют или единичные включения.
Поскольку заболевание вызвано воспалительными процессами стенок мочевого пузыря — типично присутствие бактерий и повышенный уровень лейкоцитов и эритроцитов. Количество последних может указывать на то, что слизистая оболочка канала или мочевого пузыря повреждена. Содержание эритроцитов говорит и о том, что имеются кровоточащие ранки.
Число лейкоцитов в моче при цистите увеличивается в 10 раз. Рост связан с тем, что слизистая пузыря пытается таким образом включить местную защиту.
Из-за размножения микробов реакция урины меняется и становится кислой, в то время как для здорового человека норма — слабощелочная реакция мочи. Деятельность болезнетворных микроорганизмов провоцирует также незначительное повышение белка.
Информация, которую содержат результаты анализа мочи при развитии цистита, легко читается специалистами, но для обычного человека не вполне понятна. Хотя каждая характеристика значима и служит маркером в определении стадии заболевания. Поэтому знать расшифровку, или то, что подразумевает под собой каждое цифровое значение, будет нелишним.
Итак, для человека, страдающего циститом, характерны следующие показатели:
- Лейкоциты . Их число в моче достигает до 60 в поле зрения. Если развивается острая форма, то это значение может составлять 70-80. Таким образом, чем больше этот показатель при цистите, тем более запущенным является заболевание.
- Эритроциты . Их количество в урине больного человека составляет до 20-30 в поле зрения. Это говорит о том, что находящиеся в мочевом пузыре сосуды поражены.
- Эпителиальные клетки . Они обнаруживаются в количестве до 20. Это вызвано гибелью клеток слизистой оболочки мочевыводящей системы.
- Белок . Показатели возрастают до 3 г/л. В данном случае речь идет о сбое в работе почек и процессе интоксикации организма.
- Цилиндры . Их содержание в моче достигает 20 на 1 мл. Это вполне может свидетельствовать о том, что инфекция проникла в почки.
Этот метод помогает определить возбудителя заболевания, природу спровоцировавших цистит патогенных микробов и их количество в организме. Главное — анализ выявляет чувствительность вредоносных бактерий к медицинским препаратам. Для этого собранный биоматериал помещают в специальные контейнеры, где для инфекций, вирусов и грибков создана питательная среда.
Обратите внимание: моча должна быть исследована методом бак посева не позже, чем через 2 часа после сбора материала. От своевременности проведения анализа зависит качество диагностики.
Кстати, метод активно используется в период беременности женщин, поскольку позволяет определить разновидности бактерий и их реакцию на препараты, а главное — сохранить здоровье будущему малышу.
В число патогенных микробов , которые можно выявить при помощи бак посева, входят:
- стрептококк;
- энтерококк;
- золотистый стафилококк;
- сальмонелла;
- инфекция кишечной палочки;
- микробы клебсиеллы;
- гонококки.
В случае развития цистита чаще всего результаты показывают наличие кишечной палочки, стафилококка, трихомонады, реже — вирусные и грибковые инфекции.
После того как вы сдадите биоматериал для исследования и будет получен итог, врач назначит антибактериальную терапию.
Если общий анализ урины показал, что существуют отклонения от нормы, и врачу требуется прояснить характер патологии — назначается другое исследование.
Суть сводится к следующему: моча перемешивается, часть ее помещают в отдельную пробирку, которая при помощи центрифуги раскручивается в течение 3 минут. Появившийся осадок и становится предметом изучения. В специальной счетной камере под микроскопом подсчитывают количество биологических элементов в моче. Полученное число умножают на коэффициент, чтобы определить средний объем веществ в одном миллилитре.
У здорового человека показатели нормы при обследовании урины по Нечипоренко такие:
- эритроциты — до 1000/1 мл.;
- цилиндры — до 20 ед/1 мл.;
- лейкоциты — до 2000/1 мл.;
- белок — отсутствует;
- бактерии — отсутствуют;
- клетки эпителия — в минимальном допустимом количестве.
Такой анализ часто врачи назначают женщинам, ожидающим ребенка. Метод позволяет выявить отдельные патологии, которые могут угрожать нормальному течению беременности.
В медицинской практике есть еще несколько методов диагностики цистита. Хорошо рассмотреть изнутри канал уретры и мочевой пузырь помогает цистоскопическое исследование . Процедура осуществляется при помощи длинного оптического прибора, потому не очень приятная для пациента. Но благодаря ей, «картина происходящего» в органах передается на монитор компьютера. Метод позволяет оценить, в каком состоянии мочевой пузырь и его слизистая оболочка, выявить все отклонения от нормы, определить форму воспалительного процесса. Кстати, при помощи цистоскопического исследования врачи обнаруживают онкологию уже на начальной стадии развития.
Возбудителями острого цистита могут быть половые инфекции. Лучшим способом их выявления специалисты называют метод полимеразной цепной реакции (ПЦР). Максимально точен и помогает выявлять болезни даже в их скрытой форме. Суть исследования заключается в обнаружении в биоматериале (крови, сыворотке, мазке из носа, выделениях мочевого канала) генетического кода возбудителя инфекции.
Ультразвуковое исследование мочевого пузыря врач назначает, когда диагностики методом цистоскопии и ПЦР недостаточно. УЗИ позволяет не только определить степень воспалительного процесса, но и выявить заболевания в мочевой и половой системах. К слову, очень часто их необходимо лечить одновременно.
Показатели мочи приходят в норму, когда мочевой пузырь очищается от инфекции. Но даже после первых улучшений специалисты советуют не останавливать борьбу с циститом. Не поленитесь и, спустя пару недель, сдайте повторный анализ: только полное освобождение вашей биологической жидкости от лейкоцитов, эритроцитов и белка позволит выдохнуть и почувствовать себя по-настоящему здоровым человеком.
источник
Цистит — это воспаление мочевого пузыря, которое проявляется излише частыми позывами в туалет, тянущей болью внизу живота и болезненным мочеиспусканием, которое не приносит облегчения. Эти симптомы могут сопровождаться повышением температуры тела до 38 градусов, моча при этом может становиться мутной и темной, приобретает неприятный запах, иногда в ней может появляться кровь.
В 75-90% случаев причиной становится кишечная палочка, реже его провоцируют другие инфекции, в том числе те, что передаются половым путём. Внорме мочевыводящие пути стерильны и инфекция может добраться к ним только восходящим путем — через уретру, из влагалища или кишечника.
Еще цистит может возникать как реакция на компоненты средств личной гигиены, или из-за приема некоторых препаратов для химиотерапии (циклофосфамида, ифосфамида).
А вот заболеть от холода скорее всего не получится. Научные исследования не подтвердили связь между переохлаждением и возникновением цистита, а иммунитет не может так просто «упасть» и дать брешь в защите организма.
Дело в том, что цистит часто путают с холодовым диурезом, когда после переохлаждения чаще хочется в туалет, а мочеиспускание может сопровождаться неприятными ощущениями. Это связано с тем, что во время холода организм перераспределяет тепло в пользу внутренних органов, тем самым активируя их работу. Почки начинают активно вырабатывать мочу, мочевой пузырь наполняется скорее, его стенки перерастягиваються и чаще хочется в туалет. Чтобы восстановится ему нужно некоторое время. Но это не цистит, а только цепочка реакций на холод.
Чтобы избавится от неприятных ощущений, выпейте 2-3 чашки теплой жидкости по возвращению домой и постарайтесь согреться. Но если в течение дня дискомфорт не прошёл, или хуже того, симптомы стали нарастать — сходите к врачу.
У женщин цистит возникает чаще, поскольку мочеиспускательный канал короче и шире, чем у мужчин и расположен близко к влагалищу и анальному отверстию. Поэтому воспалительные заболевания женских органов и неправильная гигиена могут запросто спровоцировать воспаление мочевого пузыря.
Согласно исследованию Университета Мичигана, к 24 годам каждая третья женщина сталкивается с циститом.
Отдельно хочется отметить так называемый посткоитальный цистит, который часто возникает после полового акта. Молодые люди часто пугаются этой ситуации, опасаясь, что он возник из-за какой-то страшной инфекции. Но чаще всего причины в обычной микрофлоре, с которой произошел более плотный контакт чем обычно — обильные нестерильные выделения активно контактируют с уретрой и инфекция легко проникает в мочевыводящие пути. В нем нет ничего особенного и лечится он как обычно.
Перед тем, как начать лечение нужно сперва убедится, что это действительно цистит. Для этого нужно сдать общий анализ мочи.
Если лечение не помогло, врач назначает бактериологическое исследование ? с определением чувствительности к антибиотикам, и подберает схему с учетом этих данных. Самостоятельный прием препаратов может исказить результат анализов и увести врача в сторону. Поэтому забудьте о самолечении, даже если у подруги «было точно так же», ей назначили и помогло — нет!
Цистит возникает из-за инфекции, соответственно лечится антибактериальными препаратами. Продолжительность приема может составлять от 1 до 7 дней. Это зависит от выбранного препарата и отсутствия или наличия факторов риска.
По мнению экспертов Европейской ассоциации урологов, для лечения инфекций не следует назначать антибиотики, устойчивость к которым превышает 10-20%.
Согласно данным исследования «ДАРМИС», о резистентности к антибактериальным препаратам, кишечная палочка как основной возбудитель цистита, чаще чем в 20% случаев устойчива к ампициллину, амоксициллину, ципрофлоксацину, левофлоксацину, цефиксиму. Поэтому эти препараты не рекомендуют назначать для лечения цистита.
Эффективыми считаются фосфомицин, нитрофурантоин, цефибутен, цефтазидим. На случай, если эти препараты не помогают, существуют антибиотики резерва — имипенем, эртапенем. К ним прибегают лишь в крайнем случае.
Чтобы облегчить симптомы назначают нестероидные противовоспалительные препараты на основе ибупрофена и обильное питье.
Что касается растительных уросептиков и лиофилизатов бактерий для профилактики рецидивов, то их доказательная база имеет уровень доказательности С. Это означает, что имеющихся данных недостаточно, чтобы однозначно судить о целесообразности их применения. Поэтому их приём не гарантирует результат.
Через несколько дней от начала лечения симптомы уйдут, но курс лечения ни в коем случае бросать нельзя. Это может грозить недолеченным заболеванием и рецидивами.
О профилактике цистита есть отдельная заметка. Но если коротко, то не откладывайте поход в туалет после секса, меняйте белье не реже двух раз в день, принимайте душ до и после полового акта, носите свободное белье из натуральных материалов и пейте не меньше 2-3 литров жидкости в день — это позволяет снизить количество обострений на 50%.
1. У женщин действительно воспаление мочевого пузыря случается чаще — это просто анатомия;
2. Если вы заметили признаки цистита — не спешите пить таблетки, сначала нужно сдать анализы и убедиться, что это действительно воспаление. Максимум что можно сделать, чтобы облегчить симптомы — это принять обезболивающее;
3. Если после переохлаждения появились частые позывы к мочеиспусканию и неприятные ощущения внизу живота — не пугайтесь, скорее всего, это просто реакция на холод. Но если симптомы усиливаются и не проходят в течение дня — это повод обратится к врачу;
4. Чтобы обезопасить себя от этого недуга — следите за личной гигиеной и пейте больше жидкости.
источник
Сначала разберёмся, что же такое моча, и откуда она берется. Кровь состоит в основном из плазмы, которая представлена водой. Весь процесс мочеобразования происходит в почках. Почки состоят из двух слоев: мозгового и коркового. В мозговом веществе находиться малые и большие чашечки, а также лоханка, которая соединяется с мочеточниками. Первым этапом мочеобразования является фильтрация. Фильтрация происходит в капсуле Боумена-Шумлянского. Эта капсула находится в корковом веществе. В капсулу подходит артериола, которая в свою очередь отходит от почечной артерии. За счет разницы давления в приносящей и выносящей артерии и происходит фильтрация. В этой капсуле и создается первичная моча. Ее в организме в день создается очень много, около 150 литров. Дальше эта моча попадает в проксимальный извивистый каналец где начинается процесс реабсорбции. После этого, моча попадает в мозговое вещество, где есть такое образования, как петля Генле, где происходит реабсорбция натрия и калия. Ну, а потом, моча возвращается в корковое вещество, где, опять-таки, происходит реабсорбция. В корковом веществе находится дистальный извивистый каналец, где уже происходит образования вторичной мочи. Вторичная моча, это и есть моча, которая покидает наш организм через наружные половые органы. После дистальных канальцев, моча попадает в собирательные трубочки, дальше в малые чашечки, дальше в большие, потом в лоханку.
Регулируется весь процесс мочеобразования, по большей мере гормонами. Основной гормон, регулирующий процессы реабсорбции, выделяется в головном мозге, это вазопрессин. Этот гормон выделяется в гипоталамусе, а точнее в парогипокампальном ядре, ну а потом транспортируется в нейрогипофиз где и созревает. Выделения гормона происходит в ответ на нарушения водно-солевого баланса. Чем больше соли попадает в организм, тем больше происходит выделения гормона в кровь, в следствии, усиливается реабсорбция воды. Еще в регуляции, участвует натрийуретический гормон, который выделяется секреторными клетками в правом предсердии. Этот гормон воздействует на петлю Генле. Этот гормон усиливает реабсорбцию натрия и калия.
В анализе на мочу очень важную роль играет цвет мочи и прозрачность. При цистите наблюдается различная симптоматика, которая включает в себя изменения цвета мочи.
Цистит, это такое заболевания, которое чаще всего возникает у женщин. Это поражения слизистой мочевого пузыря.
Причины цистита зачастую носит инфекционный характер. Почему же чаще встречается у женщин? Через особенности уретры у женщин, она очень короткая и широкая, поэтому инфекция гораздо быстрее попадает в мочевой пузырь. Бактерии, которые вызывают это заболевания: стафилококк, кишечная палочка, синегнойная палочка.
Очень часто цистит, является осложнениям какого-то заболевания вроде: гонореи, кандидоза, микоплазмоза и много других инфекций. Стартом, для обострения цистита, является банальное переохлаждение или же ОРВИ. Так же, может быть причиной цистита, пренебрежения личной гигиены. При механических повреждениях слизистой, также может обостриться цистит, например при исследованиях уретры или самого пузыря.
Цистит возникает очень внезапно, вследствие тех причин, которые написаны выше. Основными симптомами, из этих есть триада: дизурия, гематурия, лейкоцитурия. Помимо этих троих симптомов, есть еще перечень других, не менее важных, симптомов. Учащения мочеиспускания наблюдается в 80% случаев. Происходит это вследствие воспаления слизистой, что приводит к возбуждению мышечного слоя мочевого пузыря. При этом объём мочеотделения уменьшается, так как моча просто не успевает образовываться. Сопровождаются эти походы в туалет острыми режущими болями. Также при моче наблюдается лейкоцитурия, это наличия в моче лейкоцитов. Поэтому, моча становится очень мутной и приобретай цвет гноя. Сам гной в моче наблюдается при очень запущенной форме цистита. В женщин почти всегда при появлении цистита, он зачастую приобретает хронический характер, потом реинфекция может произойти при любом незначительном инфекционном заболевании. Клиническая картина хронического цистита, точно такая же как и острого, просто имеет умеренные симптомы.
Теперь поговорим о диагностики этого заболевания. Диагностируется цистит на базе клинико-лабораторных исследований, также УЗИ обследования и эндоскопические обследования. Важным диагностическим критерием, есть острые болевые ощущения при пальпаторном нажатии на нижнюю треть живота. В общем анализе мочи наблюдается небольшое повышение эритроцитов и белков, и огромный скачок лейкоцитов. Если причиной цистита является какая-то инфекция, то бак посев будет положителен. Если появился цистит, то помимо нефролога, женщина обязана посетить гинеколога, что бы тот взял мазок и провел ПЦР-обследование. При хронической форме цистита, обязательно должна быть цистоскопия, которая и должна показать, какое именно образование, повреждает слизистую вашего мочевого пузыря.
Во-первых, при цистите нужно наблюдения у гинеколога и уролога. Первым делом нужно убрать симптоматику острого цистита, это происходит назначением антибиотиков, таких как: ципрофлоксацин, норфлоксацин, монурал. Если обнаружили какую-то микрофлору, назначают противовирусные, противогрибковые и противомикробные препараты. Также могут назначаться нестероидные противовоспалительные препараты, чтобы снизить болевые ощущения. Помимо того назначается диета с высоким содержанием воды и молочных продуктов. При хроническом цистите у женщин назначают УВЧ и внутрипузырный ионофорез, индуктотермия.
В общем, с такой болезнью как цистит, шутки плохи, и заниматься самолечением не советую, нужно обратиться к специалистам. Моча при цистите теряет полностью прозрачность, и цвет становится мутный с примесью крови. Также что интересно при циститах меняется даже запах мочи, он становится очень неприятным, через наличия в моче гноя.
источник
Диагноз цистит ставится пациенту на основании проведенных лабораторных исследований. Анализ мочи при цистите – быстрый и достоверный метод определения этого заболевания, так как моча моментально реагирует на воспалительные процессы в организме изменением химического состава, цвета и запаха.
Диагностическое исследование мочи – необходимая процедура для:
- Подтверждения диагноза;
- Установления первичности заболевания;
- Исключения схожих по симптомам патологий.
В зависимости от клинической картины заболевания назначается один или несколько видов анализов мочи:
Общий анализ мочи, который определяет такие характеристики, как цвет, плотность, кислотность, содержание лейкоцитов и эритроцитов, а также присутствие белка и глюкозы.
Анализ мочи по методу Нечипоренко.
Считается дополнительным более информативным исследованием, которое позволяет определить наличие скрытых воспалительных процессов.
О патологических изменениях свидетельствуют повышенные показатели содержания эритроцитов, лейкоцитов и цилиндров в 1мл урины. Для диагностирования берётся средняя порция утренней мочи.
Анализ мочи на стерильность.
Сложный анализ, результат которого готов только через 10 дней после забора мочи. В течение этого времени, с целью выявления бактерий, в благоприятные условия помещается образец. В результате, определяется количество колоний бактерий, их патогенность.
В некоторых случаях анализы можно провести в домашних условиях путем экспресс диагностики с помощью индикаторных тест полосок. На основе полного спектра анализов мочиспециалисты определяют:
Чтобы получить объективные результаты анализов необходимо придерживаться следующих рекомендаций:
- Собирается утренняя моча, т.е. та, которая накопилась за ночь. Исследовать образец необходимо в ближайшее время, так как при длительном хранении меняется кислотность мочи, увеличивается число бактерий, а цилиндры и эритроциты подвергаются разрушению;
- Перед сдачей анализа нужно провести гигиенические процедуры в области наружных половых органов. Если берется анализ у ребенка, то его необходимо подмыть теплой водой, используя безопасные моющие составы;
- Моча собирается в чистую сухую емкость, и при необходимости хранится в холодильнике;
- Первая порция мочи для анализа не годится – в ней могут оказаться примеси клеток эпителия, лейкоцитов и бактерий из влагалища или головки полового члена, что может повлиять на достоверность результатов. Поэтому ее нужно выпустить в унитаз, а вторую порцию, наиболее чистую собрать в емкость;
- Уросептики и антибактериальные препараты отменяются накануне забора мочи;
- Из рациона исключаются продукты, которые могут окрасить мочу.
Важно! При цистите у женщин с менструальными выделениями анализ мочи может быть сильно искажен, поэтому он переносится на другой срок или заменяется другими исследованиями.
Необходимо знать. Чтобы собрать мочу у маленького ребенка родители могут воспользоваться мочесборником, который имеется в продаже во всех аптечных сетях.
Попадая в диагностическую лабораторию, образец мочи подвергается анализу по следующим критериям:
Определяется визуально. В норме цвет мочи варьируется светлыми и средними оттенками желтого, причем у детей моча всегда светлее, чем у взрослых. А тёмные тона говорят о патологических процессах в организме.
Определяется с помощью обоняния, при отклонении от нормы в моче ощущается неприятный запах.
Оценивается на глаз и в норме должна быть прозрачной или слегка мутной.
Измеряется урометром, показатели нормы – 1010(1018)-1025(1026)г/л.
В норме среда должна быть кислая от 5.1 до 7.08.
Наличие органических веществ.
Такие органические вещества как глюкоза, билирубин, желчные кислоты в норме не должны содержаться в моче. Исключение составляет желчный пигмент Уробилин (меньше 17 моль/л).
Также увеличенный белок в моче при цистите это не нормальная ситуация. Избыток белка свидетельствует о наличии в мочевом пузыре чужеродных микроорганизмов и их продуктов жизнедеятельности.
В лаборатории мочу пропускают через центрифугу для получения осадка, который служит материалом для исследования. Определяется наличие и количественный состав следующих составляющих:
У здорового человека показатель нормы составляет в пределах 5(у мужчин) и до 15(у женщин) клеток в поле зрения. При сильном воспалении в моче можно увидеть невооружённым взглядом гной.
Цифры меньше 2 считаются нормой, если показатель больше 2п/зр – речь идет о наличие примеси крови, как следствии повреждения слизистой оболочки мочевого пузыря и его воспалении.
Клетки плоского эпителия при воспалении отслаиваются и усиленно попадают в мочу. Их должно быть не больше 3 в поле зрения.
Единичное присутствие цилиндров – до 2, не вызывает беспокойства у врачей и считается нормой.
Наличие в моче бактерий и слизи говорит о воспалительном процессе в мочевыделительной системе.
Вместе с мочой из организма выводятся продукты обмена веществ, и цвет её зависит от их количества и состава. В норме он определяется от светло-желтого до ярко-насыщенного и может меняться благодаря употреблению продуктов и медикаментов, способных окрашивать мочу.
Однако изменение цвета свойственно заболеваниям мочеполовой системы и указывает на:
- Застой в почках и инфекционное течение болезни – темно-желтый цвет;
- Хроническая почечная недостаточность – слабо окрашенная;
- Гемолитическая анемия – грязно-бурый цвет;
- Мочекаменная болезнь, инфаркт почки, опухоль – красный цвет;
- Иммуновоспалительное заболевание (гломерулонефрит) – мутно-красный цвет;
- Цистит или уретрит – мутная моча с содержанием хлопьев.
Также цвет мочи всегда зависит от количества употребляемой жидкости. Концентрированная моча (при недостатке жидкости) всегда темнее.
Рассматривая мочу в качестве материала для диагностики, специалисты обращают внимание на изменение ее запаха, как одного из симптомов заболеваний мочеполовой системы. Некоторым недугам присущи специфические запахи мочи:
- При воспалении почек – пиелонефрите, ощущается зловонный запах сероводорода (тухлых яиц). Все дело в атаке патогенных кишечных бактерий;
- Воспалительный процесс мочевыводящей системы сопровождает резкий аммиачный запах;
- Цистит в острой и хронической форме придает моче неприятный гнойный запах.
Запах мочи при цистите, не свойственный организму, может свидетельствовать о размножении болезнетворных микроорганизмов.
При обращении с мучительными симптомами, свойственными циститу, у некоторых пациентов показатели мочи оказываются в норме. В таких случаях ставится диагноз – интерстициальный цистит, воспаление мочевого пузыря, не отягощенное инфекцией.
Как правило, он провоцируется гормональным сбоем, повышенной сексуальной активностью и злоупотреблением продуктов, раздражающих слизистую (кофе, шоколад, острые специи). Чаще всего ему подвержены женщины от 20 до 50 лет.
Анализ мочи при всей своей простоте считается важным критерием в диагностике заболеваний и назначении эффективного лечения.
источник