Присутствие крови в моче вызывает тревожность у многих людей. Такой симптом не должен игнорироваться, поэтому необходимо обратиться за квалифицированной помощью.
Иногда моча может содержать лишь маленькое количество крови, невидимое человеческому глазу, и обнаруживается только тогда, когда человек сдает обычный анализ мочи.
В медицине кровь в моче называют гематурией. Когда кровь видна невооруженным глазом, то гематурию называют макроскопической или видимой гематурией. Когда же кровь выявляется лишь при лабораторных исследованиях, то ее называют микроскопической или невидимой.
Очень часто причиной появления крови являются инфекции мочевыводящих путей, например, цистит.
Как упоминалось ранее, кровь в моче можно спокойно разглядеть невооруженным глазом или идентифицировать путем микроскопического исследования мочи. Ее присутствие может указывать на несколько разных состояний.
Как у разнополых взрослых людей, так и у детей это может проявляться как самостоятельный симптом, так и в сочетании с другими симптомами в зависимости от причины. Инфекции как источник окрашивания мочи могут сопровождаться болезненным походом в туалет, частыми позывами в туалет и гноем в моче.
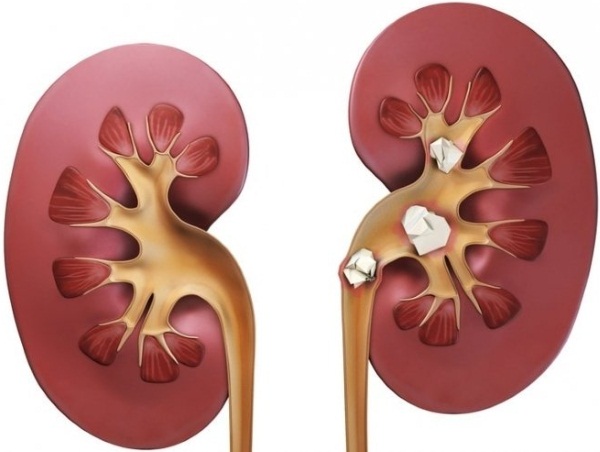
Мочекаменная болезнь доставляет много проблем человеку, поскольку вызывает схваткообразную боль сбоку или в области брюшной полости, что может сильно сказаться на общем состоянии человека.
Резь при мочеиспускании могут вызвать различные состояния человека:
- Самая распространенная инфекция, которая вызывает сильную резь при походе в туалет, называется цистит.
- Инфекция, которая распространяется в почках. Помимо рези, больной может испытывать повышение температуры тела и болевые ощущения в области живота.
- Камни в почках. Большой размер кристалла может заблокировать одну из труб, по которой бежит моча, тем самым вызывая боль и резь при походе в туалет.
- Уретрит — это воспаление трубки, функция которой заключается в том, чтобы выводить мочу наружу. Такое воспаление часто вызвано инфекцией, передающейся половым путем.
- Увеличенная простата — это обычное состояние, которое беспокоит мужчин пожилого возраста.
- Злокачественное новообразование в мочевом пузыре.
- Опухоль в почке.
Рак простаты обычно наблюдается у мужчин старше 50 лет и обычно прогрессирует очень медленно. Другие симптомы могут включать в себя необходимость частого мочеиспускания, а также вызывать трудности с опорожнением мочевого пузыря.
К появлению крови и жжения при мочеиспускании приводят инфекции мочевого пузыря. Женщины наиболее подвержены этому состоянию. Это объясняется их анатомическим строением. Уретра, которая переносит мочу из мочевого пузыря на выход, очень короткая у женщин по сравнению с уретрой мужчины. Это позволяет легко проникать бактериям в мочевой пузырь.
Кроме того, бактерии из ануса могут легко перемещаться в мочевое отверстие, так как анус и уретра находятся в непосредственной близости друг от друга.
Помимо жжения, инфекция может сопровождаться и другими симптомами:
- жжение или болезненное ощущение во время мочеиспускания;
- частое мочеиспускание и очень скудное содержимое;
- темная, кровавая или сильно пахнущая моча;
- боль или давление в спине или нижней части живота;
- лихорадка или озноб;
- чувство усталости или дрожь.
Недержание мочи может быть вызвано рядом причин:
- Курение. У обычных курильщиков чаще развивается хронический кашель, который может спровоцировать недержание и повреждение сосудов.
- Старость. Мышечная ткань мочевого пузыря и уретры ослабляется со временем и стенки сосудов становятся слабыми, что приводит к возникновению крови.
- Некоторые общие заболевания и состояние человека — люди с диабетом, хроническими болезнями почек, неврологическими заболеваниями.
- Цистит — нарушение целостности стенок мочевого пузыря, которое вызывает недержание.
- Проблемы ЦНС (центральной нервной системы).
- Простатит может привести к недержанию и окрашиванию мочи в красный цвет.
К зуду и появлению крови в моче может привести вагинальная дрожжевая инфекция, которая затрагивает женскую часть населения. Симптомы этой инфекции сопровождаются влагалищным зудом и раздражением, белыми и комковатыми выделениями и др.
Хотя молочница распространяется на мочевые пути через кровь, она также может подняться в мочевой пузырь из отверстия уретры. Таким образом, при наличии дрожжевой инфекции во влагалище и вульве возможно заражение мочевого пузыря. Симптомами такой инфекции являются боль и чувство горения во время мочеиспускания, надлобковая боль, частые позывы в туалет, недержание мочи и зуд.
источник

Обнаружение отклонений в урине, безотлагательное прохождение медицинского осмотра, полный комплекс обследования – все это помогает определить причины, подобрать адекватную терапию. Данные действия оказывают влияние не только на процесс развития патологии, но и предупреждают некоторые осложнения негативного характера.
Если в моче обнаружена кровь – это прямое показание к обследованию организма. Следует безотлагательно определить, чем вызвано течение крови – заболеванием или приемом лекарственных препаратов. Как только по окончанию процесса испускания урины в ней обнаруживается кровь – обращайтесь к специалисту, чтобы получить необходимые консультации и пройти дополнительное обследование.
Присутствие крови в моче требует оперативного диагностирования, особенно когда к такому признаку присоединились дополнительные симптомы:
-
болевые ощущения в почках и поясничной области;
- жжение в уретре;
- повышение температурного режима тела;
- участившиеся испускания мочи;
- боли и задержки при выделении урины.
Необходимо постоянно проходить контрольные осмотры, включающие в себя общие анализы и бак посев урины.
Причины выделения крови и болей при мочеиспускании у женщин бывают различными, так что необходимо быстро определить источник проблемы, потому что от этого будет зависеть успех лечебного курса. К наиболее часто встречающимся причинам гематурии относятся:
-
Воспалительные процессы в мочевике, цистит, во время которого инфекционные бактерии поражают слизистую, становясь причиной отечности и ломкости в сосудах, расположенных в ткани мочевика. Если заболевание не лечить, количество крови в выделяемой организмом жидкости увеличится, и станет оказывать влияние на общее состояние женщины и функциональные возможности органов мочеточной системы.
- При воспалении слизистой мочеточного канала может развиться уретрит. Опасная микрофлора быстро размножится по слизистой прохода, истончит его, образует язвы и эрозии. При данном заболевании кровь начинает идти после окончания испускания мочи.
- С наличием в почках конкрементов кровь появляется в моче в результате травмирований тканей солевыми краями отложений. Не устраненная проблема может привести к тому, что в местах ранок и эрозий возникают воспалительные процессы, в дальнейшем переходящие в бактериальные инфекции. Женщина начинает мочиться несвоевременно, тем самым усложняя проблему и провоцируя более тяжелые последствия.
- Причиной кровавых сгустков считаются и новообразования злокачественного характера. Данная симптоматика зачастую проявляется на поздних этапах онкологии, снижая надежду на успешный результат терапии. По этой причине следует постоянно посещать врача, чтобы своевременно лечить болезни мочевой и половой систем.
Кровь в урине также свидетельствует о том, что женская матка подвержена заболеванию. Возможны повреждения уретры или влагалища механического характера. Когда в процессе испускания мочи ощущаются боли, появляются жжение и дискомфорт, следует обращаться к гинекологу, потому что есть вероятность начала инфекционного воспаления.

Болезнь шейки матки, во время которой на тканях появляются раны и эрозии, тоже способна вызвать патологическую проблему. Если заболевание своевременно не выявить, могут повредиться сосуды, появятся болевые признаки в области живота, в урину попадет кровь.
Для женщин пожилого возраста проблема появления крови в первую очередь связана с инфекцией мочевика. Особенность в том, что с возрастом мышцы органов ослабевают, провоцируя застои. От этого начинают развиваться воспалительные процессы, которые при обостренных формах будут сопровождаться сильными болями, выделениями в урину крови, нахождением в анализе мочи белка, повышенных лейкоцитов, эритроцитов и иных составляющих, превышающих норму.
Кровавые сгустки могут быть причиной физиологических процессов в виде месячных. Ничего страшного в этом нет, но если в урине появятся слизь либо гной, рекомендуется отправиться в больницу, так как велика вероятность осложнений.
Как только появятся подозрения на такую проблему, следует безотлагательно посетить врача. Специалисту потребуется удостовериться в факте гематурии, ее характере, определить первопричину. Исходя из патологии или физиологии, проявлениями которых считаются кровавые выделения в моче, будут разработаны методы комплексного обследования.

Сведения о продолжительности подобных изменений необходимо проанализировать, уточнить иные проявления болезни (повышенную температуру, болевые ощущения, слабость, сыпь на кожном покрове, изменения в массе тела). Специалист выполняет обследование пациентки, прощупывает области живота и почек, простукивает поясничный пояс.
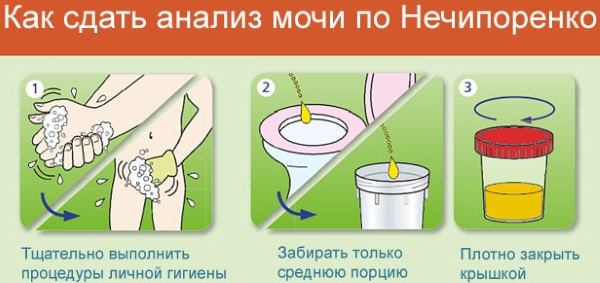
При выявлении локализации причины назначается трехстаканная проба урины. Кроме этого, выполняется анализ крови, позволяющий обнаружить воспалительные процессы различного происхождения.
К основным методам инструментального исследования относятся:
Если женщина беременна, то в первую очередь на заболевания проверяются почки, чтобы доказать или опровергнуть такую вероятность. Мочеточная система в такой период функционирует в режиме повышенной нагрузки, при этом проявляются болезни, прежде протекавшие скрытно. В случае необходимости не будет лишним проконсультироваться у нефролога. В последующем женщина находится под наблюдением гинеколога и акушера.
Если кровь попадает в мочу из-за гормональных изменений, происходящих в организме, либо приема лекарственных препаратов противозачаточной группы, то можно обойтись только наблюдением со стороны врача и периодическими обследованиями.
Назначать лечебный курс по причине появления крови в моче у женщин, не найдя предварительно ответ на вопрос, по какой причине возникло такое состояние, где кроется источник, какие объемы потери крови не следует. Терапия не даст должного эффекта.
После того, как установится диагноз, лечебная тактика включит в себя терапию главного заболевания и непосредственно – гематурии.

Лекарственные составы назначаются специалистом, дозировка подбирается индивидуально, назначаются режимы приема. Кровотечения профузного характера лечат интенсивной терапией, продолжительные и малозначительные – установленным приемом лекарств.
Для маленьких пациенток следует исключать наследственные признаки патологии и пороки врожденного характера, нуждающиеся в особом лечебном курсе.
В случае проблем с почками лечением гематурии занимаются нефрологи, при наличии конкрементов контролируют процесс урологи. В таких ситуациях могут проводиться хирургические коррекции.
Если выявлена опухоль, назначаются специальные лечебные курсы онкологического характера. Сосудистые заболевания лечатся под наблюдением ревматолога. Гематолог курирует терапию болезни систем кроветворения.
От мочекаменного заболевания может быть назначено дробление солевых накоплений лазером. После этого ткани мочеточного канала и мочевика не будут больше воспаляться и кровоточить.
Из всего этого следует, что появление кровавых выделений в женской урине может произойти при разнообразных состояниях физиологического и патологического характера. С подозрением на гематурию следует безотлагательно принимать соответствующие меры – пройти курс обследования, проконсультироваться у узкопрофильных специалистов. Соблюдение всех врачебных предписаний поможет не только устранить проблему, но и избежать негативных последствий.
Если в женской урине кровь появляется постоянно, необходимо задуматься над собственным жизненным образом, выполнять профилактические мероприятия, способные помочь избежать рецидива. Рекомендуется с особой тщательностью отслеживать состояние здоровья мочевой и половой систем, выполнять требования личной гигиены, вовремя и до самого конца излечивать болезни воспалительного характера.
Если при испускании мочи возникают сложности, то заниматься самостоятельным лечением не следует. При каждом подозрительном симптоме посещайте врача.
источник
Состояние, при котором количество эритроцитов в моче превышает физиологическую норму, называется гематурией. В норме в моче нет примесей крови, а при микроскопии осадка могут быть выявлены единичные неизмененные эритроциты, которые попадают туда из области наружных половых органов после тщательного туалета. Однако нередко бывает так, что в клиническом анализе мочи обнаруживается кровь. Такое состояние в 60% случаев сигнализирует о развитии урологической патологии, поражающей почки, мочевой пузырь или мочевыводящие пути. Вместе с тем в 40% случаев гематурия становится следствием гинекологических заболеваний или болезней крови, сопровождающихся гиперкоагуляцией.
Если в моче обнаруживается небольшое количество крови, которую можно выявить только при помощи лабораторных методик, речь идет о микрогематурии. При этом цвет мочи остается в пределах физиологической нормы.
Если же у пациентки моча изменяет свой цвет, мутнеет и указывает на присутствие в ней значительного количества крови, диагностируется макрогематурия.
- Цистит.
- Уретрит.
- Эндометриоз мочевой системы (мочевыделительного тракта или мочевого пузыря).
- Идиопатическая гематурия беременных.
- Ранение или сильный ушиб почки.
- Уролитиаз (образование камней в почках).
- Опухоли и полипы мочевого пузыря.
- Мочеполовые инфекции.
- Травматические повреждения уретры после катетеризации или цистоскопии.
- Прием антикоагулянтов.
Вместе с тем иногда паника по поводу появления крови в моче оказывается ложной. Так, придать моче красное окрашивание могут некоторые лекарственные препараты и пищевые продукты
В том случае, когда кровь полностью растворяется в моче, проблему следует искать в почках. Для того чтобы точно установить локализацию патологического процесса, пациентке назначается трехстаканная проба мочи.
Почечное кровотечение, или нефрорагия – это патологическое состояние, при котором моча приобретает красный или коричневый цвет, и в ней присутствуют сгустки. Оно может быть вызвано некоторыми ядами, болезнями крови, инфекционными патологиями, а также ранениями почки.
Если появление крови в моче сопровождается сильной болью, это может сигнализировать о наличии камня или опухоли в мочевыводящей системе. Следует отметить, что в этом случае моча приобретает ярко-алое окрашивание.
Возникновение примесей крови в конце мочеиспускания говорит о том, что она находится в мочевом пузыре.
Состояние, при котором кровь выходит из мочеиспускательного канала вне процесса мочеиспускания, свидетельствует о ранениях стенок мочеиспускательного канала.
Частые позывы к мочеиспусканию, не приносящие полного облегчения из-за того, что мочевой пузырь не может полностью освободиться, сопровождающиеся появлением крови в моче, сигнализирует о его воспалении.
При гломерулонефрите моча приобретает темно-коричневую окраску или цвет мясных помоев. Данное заболевание сопровождается возникновением отеков, олигурией и повышением артериального давления. В том случае, когда к вышеперечисленным симптомам присоединяется суставная боль, диагностируется красная волчанка.
Цистит – это наиболее частая причина возникновения крови в моче у женщин. Данное заболевание, которое представляет собой воспаление мочевого пузыря, может протекать в острой и в хронической форме. При этом возникают частые, иногда ложные позывы к мочеиспусканию, в моче появляются примеси крови, а также пациентки жалуются на постоянные или периодические боли в нижней части живота.
Цистит может развиться по причине местного переохлаждения, при наличии воспалительных процессов во влагалище, из-за несоблюдения правил личной гигиены, при венерологических, гинекологических или урологических патологиях. Также признаки цистита могут появиться после лишения девственности (дефлорации). Вместе с тем патологический процесс может стать следствием частых простудных заболеваний, ослабленного иммунитета, постоянных стрессов и погрешностей в питании.
Это еще одна очень частая причина возникновения крови в моче. Данное заболевание развивается вследствие воспаления стенок мочеиспускательного канала. При этом пациентки жалуются на резкие боли при мочеиспускании, из уретры появляются скудные выделения слизисто-гнойного характера, а примеси крови обнаруживаются во всех порциях мочи.
Спровоцировать развитие патологического процесса у женщин может стриктура уретры (сужение просвета мочеиспускательного канала), мочекаменная болезнь и травмирование уретральных стенок в ходе медицинских манипуляций.
Эндометриоз мочевой системы – это вторичная патология. Вначале заболевание поражает матку, затем придатки, реже – наружные гениталии и свод влагалища. Чаще всего эндометриозом поражается мочевой пузырь (до 90% случаев), реже – мочевыводящие пути (1-2%).
При развитии патологического процесса в стенке мочевого пузыря формируется опухолевидное образование, которое морфологически сходно с тканями эндометрия, ежемесячно отторгающимися маткой в период менструации. В данном случае во время месячных у женщины возникает боль в области мочевого пузыря и нарушается процесс мочеиспускания. Как следствие может развиться гематурия.
Если эндометриоз локализуется в мочевыводящих путях, происходит сдавливание мочеточников, нарушается отток мочи, повышается внутрилоханочное давление и развивается гематурия циклического типа.
В норме у беременных женщин в моче кровь не обнаруживается. Однако иногда патологический процесс может развиться, причем, на любом сроке вынашивания ребенка. К сожалению, до сегодняшнего дня науке не известны точные причины возникновения идиопатической гематурии у беременных женщин. На ранних сроках, по мнению специалистов, кровь в моче может появляться из-за изменений гормонального фона, а позже – из-за повышения внутрибрюшного давления, нарушения кровоснабжения почечных лоханок и механического сдавливания растущим плодом органов выделительной системы.
Хотелось бы подчеркнуть, что это достаточно опасное состояние, которое может привести к очень серьезным последствиям. Во-первых, из-за развивающейся гипоксии плода может наступить плацентарная недостаточность, которая зачастую становится причиной преждевременного прерывания беременности, ослабления родовой деятельности и преждевременных родов. Во-вторых, в послеродовом периоде у женщины могут развиваться коагулопатические и гипотонические маточные кровотечения.
Дети, рожденные матерями, страдавшими гематурией во время беременности, гораздо хуже адаптируются к внеутробной жизни, чем малыши, рожденные здоровыми матерями.
При развитии инфекционного процесса в мочеполовой системе источником кровотечения, как правило, становятся устья мочеточников и капилляры, пронизывающие воспаленные и отечные стенки почечных лоханок. В данном случае у пациенток может развиваться как микрогематурия, так и макрогематурия. В ходе лабораторной диагностики в моче обнаруживаются инфекционные возбудители, спровоцировавшие развитие воспалительного процесса. После того, как воспаление будет ликвидировано, поступление крови в мочу прекращается.
Это состояние, при котором кровь в моче появляется после тяжелой физической нагрузки, перегревания или переохлаждения. Как правило, оно сочетается с альбуминурией (появлением белка в моче). Вместе с тем функциональный характер имеет временная гематурия, развивающаяся при токсикоинфекциях (грипп, бронхопневмония, краснуха, инфекционный мононуклеоз, эпидпаротит, ангина, сепсис и пр.).
В том случае, когда у женщины в моче обнаруживаются примеси крови, ей в обязательном порядке проводится инструментальное и физикальное обследование и назначается общий анализ мочи с микроскопией осадка. Параллельно назначаются исследования, позволяющие выявить возможные инфекции или опухоли. При необходимости производится цистоскопия мочевого пузыря и мочеиспускательного канала и внутривенная урография. Также может быть назначена томография почек и области малого таза и ультразвуковое исследование урогенитальных органов.
источник
Болезненное мочеиспускание с кровью у женщин и мужчин сигнализирует о сбое в работе мочевыделительной системы. Речь может идти о развитии инфекции, повреждении почки или мочеточника конкрементом, разрастании опухоли или банальном физическом перенапряжении. В зависимости от причинного фактора врач назначит соответствующую схему лечения и даст рекомендации по коррекции образа жизни. Курс терапии будет состоять из традиционных и альтернативных методик, направленных на устранение виновника сбоя и купирование болевого синдрома.
Появление сгустков крови в урине называется гематурией. Процесс часто сопровождается жжением и болью режущего или ноющего характера. Подобное отклонение связано с воздействием различных факторов. В медицине принято выделять 2 вида природы развития такого сбоя:
| Инфекционная | Кровь при мочеиспускании с болью у женщин и мужчин является следствием воздействия патогенных микроорганизмов. Один из явных признаков инфицирования – слизистые выделения в урине. |
| Неинфекционная | Гематурия связана с механическим повреждением, кислотным дисбалансом мочи или сдавливанием мочеиспускательного канала. |
У здорового человека никакой рези, жжения и крови не должно быть во время мочевыделения. Исключение составляет физическое перенапряжение.
При мочеиспускании была боль в конце и кровь примерно у каждого 5 человека. Причем в большинстве случаев патологический синдром возникает на фоне развития определенных болезней или состояний. Общий перечень причин выглядит так:
- почечные колики;
- уролитиаз (мочекаменная болезнь);
- разрастание доброкачественной или злокачественной опухоли;
- несоблюдение гигиены;
- воздействие химикатов (мыла, геля, смазки);
- непроходимость мочевыводящих путей;
- последствие травмы;
- воспалительные заболевания.
В зависимости от половой принадлежности причины гематурии немного отличаются. Боль при мочеиспускании со сгустками крови у женщин бывает чаще всего из-за запущенного цистита, а у мужчин – из-за уретрита, простатита или уролитиаза. Подробности приведены в таблице:
| Пол | Распространенные причины |
|---|---|
| Женский | • инфекции и осложнения, спровоцированные ими; • воспаление половых органов: — молочница; — бактериальный вагиноз; — вагинит. • запущенные формы цистита; • эрозия шейки или опущение матки; • патологии почек и надпочечников. |
| Мужской | • травма паховой области; • венерические патологии; • мочекаменная болезнь; • воспаление уретры или предстательной железы; • онкология. |
Отдельно стоит выделить период беременности. Боль при мочеиспускании и кровь в моче у женщин, которые вскоре станут мамами, не считается опасным отклонением. Будущий ребенок растет. У девушки сдавливается матка и начинается воспаление мочевого пузыря. Обычно после родов все проходит. Постепенно перестает болеть низ живота и прекращается гематурия. Однако во избежание осложнений и исключения прочих патологий необходимо обязательно сообщить о проблеме лечащему врачу.
Редко когда жжение и кровь при мочеиспускании у мужчин и женщин не сочетается с прочими симптомами. Больного может лихорадить, а неприятные ощущения иногда отдают в другие части тела. Зависит клиническая картина от причины проявления патологического синдрома.

- Болезненность появляется ближе к концу или в середине акта мочеиспускания.
- Неприятные ощущения отдают в область паха и живота.
- Беспокоит боль в пояснице.
- Постепенно оттенок урины становится более выраженного красного цвета, а гематурия проявляться, как только больной начинает мочиться, а не ближе к концу процесса.
- Появляется кровь в кале.
- Тревожат учащенные позывы в туалет.
- Выделяется слизь или капельки гноя:
- женщины – из влагалища;
- мужчина – из головки полового члена.
- Беспокоят признаки лихорадки:
- головная боль;
- потеря аппетита;
- высокая температура;
- раздражительность;
- озноб.
- Снижается работоспособность.
- Бледнеет кожный покров.
Лихорадка и выделение слизи – это частые симптомы инфекций. Если присутствует кровь в моче и тревожит боль в спине, возможно, больного беспокоят проявления мочекаменной болезни. Для постановки точного диагноза потребуется обратиться к врачу. Женщины должны посоветоваться с гинекологом, а мужчины – урологом или андрологом.
Самолечение грозит опасными последствиями. Больной в обязательном порядке должен обратиться к врачу. В ином случае риск развития осложнений будет возрастать с каждым днем.

- При геморрагическом цистите сгусток крови способен закупорить мочеиспускательный канал. Аналогично складывается ситуация при уролитиазе. Только виновником окклюзии становится образовавшийся конкремент. В итоге нарушается работа мочевыделительной системы, повышается риск присоединения бактериальной инфекции и прочих осложнений.
- Инфекционные заболевания постепенно переходят в хроническую форму. В результате длительного воздействия патогенных микроорганизмов безвозвратно утрачиваются функции почки.
- Онкология нарушает работу прочих систем организма, что может закончиться для человека летальным исходом.
- Травма паха способна привести к бесплодию и развитию опухоли.
Специалисты советуют долго не тянуть с лечением и вовремя обращаться к врачу. Самостоятельно больной не может точно поставить диагноз, поэтому принимаемые препараты вряд ли помогут достичь желаемого результата.
Боль и кровь при мочеиспускании у женщины или мужчины – это явное показание для назначения комплексного обследования. Для начала врач проведет опрос, чтобы исключить некоторые патологии.
В основном вопросы будут о цвете и количестве урины:
- Гематурия сопровождается сильной резью – мочекаменная болезнь.
- Урина красноватого или коричневого оттенка с кровяными сгустками – отравление, инфекция, травма.
- Незначительная гематурия ближе к завершению акта мочеиспускания – болезни мочевого пузыря.
- Выделение крови, независимо от акта мочеиспускания – повреждение уретры или мочевыводящих путей.
- Повышение артериального давления, появление отеков и окрашивание урины в темно-коричневый цвет – гломерулонефрит.
- Равномерное распределение крови в моче – болезни почек.
Полученная информация поможет быстрее найти причину болезненности и гематурии. Затем врач посоветует пройти ряд лабораторных и инструментальных тестов. Примерный перечень методов диагностики выглядит так:
- Лабораторные тесты:
- общий анализ урины и крови;
- микроскопия осадка;
- бакпосев мочи;
- биохимия крови;
- взятия мазка на анализ.
- Инструментальные методы:
- УЗИ;
- цистоскопия;
- рентгенограмма;
- КТ и МРТ.
Полученных результатов обычно достаточно для постановки точного диагноза и составления эффективной схемы лечения. На прочие обследования доктор направит, если останутся сомнения.
Для устранения неприятных ощущений и крови при мочеиспускании врач назначит комплексный курс терапии. Лечение будет направлено на борьбу с причинным фактором и облегчение общего состояния.
С целью повышения эффективности составленной схемы больному необходимо соблюдать ряд рекомендаций:
- пить обильное количество жидкости;
-
ограничить физическую активность;
- следить за показателями давления и температуры;
- приходить на визит к врачу в оговоренное время;
- следовать в точности составленной схеме лечения.
Госпитализация необходима, если есть показания. При резком ухудшении состояния следует вызвать скорую помощь.
Основа традиционной медицины – медикаменты. При необходимости назначаются другие более радикальные методики. Зависит все от причины гематурии:
- Бактериальная инфекция устраняется приемом антибиотиков. Дополнительно назначаются средства с противовоспалительным, спазмолитическим и мочегонных воздействием. Для общего укрепления организма рекомендуется употреблять иммуномодуляторы и витаминные комплексы.
- Онкология лечится только хирургическим путем. После операции назначается курсы химиотерапии и радиооблучения.
- Схема лечения уролитиаза зависит от размера конкрементов. Камни до 5 мм могут выйти сами. Больным рекомендуют курс мочегонных препаратов. Дополнительно назначаются уроантисептики во избежание развития воспаления. Более крупные образования придется дробить или вырезать.
- Гематурия, вызванная травмой, самоустраняется после заживления поврежденных тканей. Препараты подбираются в индивидуальном порядке. В серьезных случаях потребуется применение кровоостанавливающих медикаментов. Операция назначается при наличии показаний.
- Эрозия и опущение матки лечится хирургическим путем. В первом случае необходимо прижигание, а во втором – вагинопластика. Прочие методы менее эффективны.
Во время вынашивания ребенка боль при мочеиспускании с кровью у женщин не всегда свидетельствует об опасном сбое в организме. Если проблема все-таки заключается в развитии патологии, то лечение должен назначить врач, ориентируюсь на срок беременности и состояние пациентки.
Средства народной медицины помогают ускорить восстановление тканей, вывести лишнюю влагу из организма и снять воспаление. Готовятся лекарства из натуральных компонентов, потому риск проявления побочных реакций минимален.
Несколько эффективных рецептов представлено в таблице:
| Название | Ингредиенты | Способ приготовления | Особенности применения |
|---|---|---|---|
| Отвар барбариса | • 250 мл кипятка; • корень или кора барбариса. | • залить ингредиенты кипятком; • дать настояться в течение 20 мин. | Выпивать по 70 мл утром, в обед и вечером. |
| Настой ежевики | • 125 мл красного вина; • 1 ст. л. корней ежевики. | • залить корни вином; • проварить полученную смесь на огне 10-15 мин. | Принимать по 50 мл 3 раза в сутки. |
| Порошок толокнянки | • сахарная пудра; • листья толокнянки. | • смешать компоненты 1:1. | Использовать средство каждые 4 часа по 1ч. л. |
Лучший способ избежать гематурии и боли при мочевыделении – это профилактика. Необходимо начать заниматься своим здоровьем. Помогут правильно изменить образ жизни советы специалистов:
- соблюдать правила гигиены;
-
подбирать нижнее белье из натуральных тканей;
- отказаться от вредных привычек;
- использовать контрацептивы, если нет постоянного партнера;
- сразу идти в туалет при возникновении позыва;
- стараться избегать переохлаждений;
- раз в год проходить профилактический осмотр;
- соблюдать питьевой режим;
- правильно питаться;
- полностью долечивать болезни, особенно инфекционные.
Подобные меры подойдут и при наличии крови и боли во время мочеиспускания. Согласно отзывам специалистов, прогноз на выздоровление будет зависеть от причины появления симптомов и эффективности составленной схемы лечения.
Многие болезни и патологические состояния вызывают боль и проявляются кровью при мочевыделении. Больному потребуется обратиться к врачу для назначения лабораторных и инструментальных методов обследования. По результатам диагностики будет составлен курс терапии, направленный на борьбу с причинным фактором и снятие симптомов.
источник
Мочеиспускание или микция (деуринация) – это опорожнение мочевого пузыря. В норме процесс регулируется человеком и протекает без проблем. Жжение при мочеиспускании, затруднённая деуринация и кровь в моче появляются при воспалении или механическом повреждении мочевых путей, уменьшении их просвета, при развитии опухолей, а также вследствие изменения химического состава мочи. Расстройства со стороны мочеиспускания называют дизурией.
Моча образуется в почках, затем поступает в мочеточники и накапливается в мочевом пузыре. При растяжении его стенок возникает позыв на мочеиспускание, который некоторое время можно сознательно сдерживать благодаря круговой мышце, сфинктеру мочевого пузыря. Во время деуринации сфинктер расслабляется и моча поступает в уретру, мочеиспускательный канал. Интенсивность мочеиспускания регулируется мышцами живота, сокращения которых увеличивают давление на мочевой пузырь.
У женщин уретра короткая и достаточно широкая , поэтому воспаления с гениталий легко переходят на мочеиспускательный канал и выше – на мочевой пузырь, мочеточники и почки.
У мужчин уретра узкая и длинная , в неё открываются протоки предстательной железы, выделяющей жидкость с антимикробным действием. Воспаления уретры у сильного пола наблюдаются реже, чем у женщин, но уретриты часто осложняются сужением просвета мочеиспускательного канала. Инфекция в первую очередь передаётся на простату и придатки яичек (простатит и эпидидимит), на семенные пузырьки (везикулит).
Повреждение эпителия уретры – слоя клеток, выстилающих её просвет, всегда ощущается как жжение в мочеиспускательном канале.
- Чаще всего причиной становится инфекция, передающаяся половым путём (гонорея, герпес, трихомониаз, хламидиоз, уреаплазмоз и микоплазмоз). Микроорганизмы прикрепляются к поверхности эпителия уретры либо проникают внутрь клеток, разрушая их стенки и выделяя продукты обмена с высокой степенью кислотности. В свою очередь они поражают мембраны здоровых клеток и помогают «агрессорам» захватывать всё большую поверхность мочеиспускательного канала. Под эпителием располагаются чувствительные нервные окончания, которые после гибели покровных клеток оказываются в зоне доступности раздражителей. Так что жжение в уретре – это сигнал о развитии воспаления.
При развитии ЗППП болезненное мочеиспускание сочетается с признаками венерических заболеваний. Для гонореи характерны слизистые либо слизисто-гнойные обильные выделения, у мужчин – из уретры, у женщин – из уретры и влагалища; при герпесе и трихомониазе ощущается сильный зуд и отёк половых органов, но отделяемое скудное, у мужчин – в виде капли. Диагноз подтверждается методом ПЦР.
- Дрожжевые грибки могут вызвать кандидозный уретрит, стать причиной воспаления уретры и ощущения жжения в ней. При кандидозах выделения из мочеиспускательного канала белёсые, сочетаются с молочницей влагалища. Всегда сопровождаются дискомфортом и зудом в промежности, часто возникают после курса антибиотиков.
- Застойный уретрит развивается при нарушении венозного кровообращения в подслизистом слое мочеиспускательного канала. Наблюдается как осложнение при геморрое, хронических запорах, гипертрофии предстательной железы, после длительных половых актов.
- Химическое повреждение эпителия уретры возможно при появлении в составе мочи оксалатов (подагра); избытка глюкозы при сахарном диабете; токсических и раздражающих веществ после неадекватной фармтерапии или интоксикации уротропными ядами (бензидин, четырёххлористый углерод, ртуть); после употребления непривычной пряной еды в сочетании с алкоголем.
Уретрит при подагре наблюдают вместе с повышением концентрации солей щавелевой кислоты в моче, часто обострение болезни связано с обильными застольями и праздниками.
При сахарном диабете увеличивается содержание глюкозы в крови (норма для периферической крови 3,3 – 5,5 ммоль/л). Избыток выводится почками с мочой, но для организма физиологической является 5% концентрация глюкозы, а всё, что выше, вызывает обезвоживание клеток. У диабетиков сахар в моче ощущается даже на вкус, именно такая методика диагностики использовалась в прошлом. Эпителий уретры под воздействием гипертонического раствора глюкозы словно «подсыхает», его защитные свойства снижаются. Затем присоединяется инфекция, начинается воспаление.
- Механическая травма мочеиспускательного канала. Причины могут быть внешними (катетер, хирургические операции, травмы) и внутренними (отхождение с мочой осколков почечных камней и песка). Мочевыводящие катетеры, которые устанавливают некоторым больным на долгий срок, образуют пролежни стенок уретры и провоцируют развитие уретрита. Неумело выполненные процедуры катетеризации травмируют слизистую и приводят к появлению жжения и боли при мочеиспускании. Выход через уретру конкрементов сопровождается появлением крови в моче, резями в животе.
Сильное жжение после мочеиспускания в уретре и нижней части живота – возможный признак цистита (у мужчин и женщин) либо воспаления пространства между передней стенкой матки и мочевым пузырём при периметрите, воспалении клетчатки вокруг матки. Мужчинам особенно больно писать в конце мочеиспускания при сочетании стриктур в уретре с воспалением мочевого пузыря.
Для цистита характерны частые позывы (поллакиурия) с выделением небольших количеств мочи, но после деуринации всегда остаётся неприятное чувство: кажется, что мочевой пузырь до конца не опорожнён. Возможны периодические либо постоянные боли над лобком, повышение температуры и слабость, выделение крови с мочой.
Главный симптом цистита – учащённое мочеиспускание, обусловлено повышенной чувствительностью стенок мочевого пузыря. Причины:
- Инфекция;
- Эмоциональные стрессы и неврологические нарушения;
- Переохлаждения;
- Камни в почках и мочеточниках;
- Сдавление пузыря опухолями;
- Опущение, выпадение или загиб матки;
- Увеличение матки во время беременности либо при онко-процессах;
- Цвеличение предстательной железы;
- Воспаление семенных пузырьков – везикулит;
- Сужение уретры;
- Сахарный диабет;
- Период схождения отёков при сердечной или почечной недостаточности.
Критерии нормы для здорового человека: 4-6 мочеиспусканий в сутки, общий объём мочи около 1,5 л.
Поллакиурия при различных заболеваниях может стать симптомом для диф. диагностики. Например, ежеминутные позывы днём наблюдаются при туберкулёзе почек и мочевого пузыря, при этом количество суточной мочи увеличено незначительно либо уменьшено. Схождение отёков даёт сочетание выраженной полиурии (суточный объём мочи выше нормы в разы) и поллакиурии, причём преимущественно в ночное время. Усиление мочеотделения при движении и днём – характерный признак для конкрементов в мочеточниках и мочевом пузыре; в положении лёжа и ночью – для гипертрофии предстательной железы. Сочетание учащённого, болезненного мочеиспускания (без привязки ко времени суток) и выделений из гениталий – признак многих венерических заболеваний.
Боли вне мочеиспускательного канала, сопровождающие уретрит, сигнализируют о распространении воспаления на мочевой пузырь, мочеточники и почки, а также на половые органы. Боль в животе при мочеиспускании, связанная с циститом, локализована над лобком и отдаёт в паховые области. Пациент принимает вынужденное положение, немного облегчающее боль: во время мочеиспускания прижимает руки к низу живота и сгибается в поясе.
Болевые ощущения при почечной колике сравнивают по силе с родовыми схватками. Человек беспокоен в течение приступа, постоянно двигается, но фиксированного положения нет. Болит в пояснице, по бокам живота; резь при мочеиспускании отдаёт в большие половые губы или мошонку. В моче присутствует свежая кровь, без сгустков. Самостоятельно можно принять пару таблеток но-шпы или сделать укол внутримышечно, но лечение почечной колики лучше проводить в больнице.
Если после колики боль вдруг успокоилась, это не может гарантировать, что камень дошёл до мочевого пузыря или вышел через уретру. Гладкие конкременты до 5 мм в диаметре свободно проходят через мочеточники, но более крупные с острыми краями могут в них и остаться, перекрывая выход для образующейся в почках мочи. Результат – гидронефроз: скопление мочи в почках расширяет лоханки и сдавливает паренхиму, мягкую ткань почек. Как осложнение может наступить разрыв мочеточника, некроз почки. Именно поэтому после купирования приступа почечной колики всегда делают УЗИ, чтобы исключить опасность развития гидронефроза.
Воспаления половых органов, связанные с венерическими инфекциями (ЗППП), в остром периоде вызывают сильные боли. Они проецируются в виде опущенного пояса – охватывают поясницу, паховые области и внутреннюю часть бёдер. При хроническом воспалении болезненность мало выражена: пациенты жалуются, что периодически «тянет внизу живота» и появляется дискомфорт при мочеиспускании. Процесс протекает с периодами обострений, связанными с простудными заболеваниям, стрессами и активной половой жизнью. Уретрит, боли в животе и пояснице сочетаются с выделениями из влагалища или уретры.
Затруднённое мочеиспускание (странгурия) – это неспособность опорожнить мочевой пузырь до такой степени, чтобы полностью исчез позыв на мочеиспускание.
Причинами странгурии могут стать сужения просвета уретры после ожогов или травм; ЗППП часто осложняются стенозом мочеиспускательного канала на его протяжении (у мужчин) и шеечной части (у женщин). Прерывистое мочеиспускание с болью – характерный признак при застойном простатите. Возможна блокировка мочевыводящих путей опухолью простаты или мочевого пузыря, конкрементами или сгустками крови. Затруднения с мочеиспусканием встречаются при истерии и проблемах с иннервацией мочевого пузыря (травмы позвоночника, спинная сухотка, преклонный возраст), при беременности. Злоупотребление алкоголем, бесконтрольный приём мочегонных средств и возбуждающих веществ также приводят к странгурии.
Признаки нарушения мочевыделения, при появлении которых стоит обратиться к урологу: прерывистое мочеиспускание или моча выходит по каплям; вялая, тонкая либо раздвоенная вертикальная струя; безрезультатные потуги к мочеиспусканию; длительный процесс деуринации.
Мочеиспускание с кровью называется гематурия и встречается при многих заболеваниях. По количеству крови в моче различают микрогематурию, когда компоненты крови обнаруживаются только под микроскопом, и макрогематурию, определяемую визуально – моча окрашивается в красный цвет. Для диагностики проблемы важно учитывать, с чем ещё связано появление крови в моче.
Если кровь появилась в начале болезненного мочеиспускания, сгустков нет, цвет – алый: похоже на уретрит. Кровь тёмно-красного цвета, появилась в конце деуринации вместе с ощущением жжения: воспалительный процесс локализован в мочевом пузыре. Эти же симптомы, возникшие через 10-14 дней после незащищённого полового акта, наводят на мысль об урогенитальной инфекции из категории ЗППП.
Крови много, моча полностью окрашена в коричневатый или тёмно-красный цвет, есть сгустки, мочеиспускание без боли: источник кровотечения – почки или мочеточники, можно предположить распад опухоли либо их механическую травму. Сочетание гематурии и прерывистого мочеиспускания – признак новообразования в предстательной железе.
Резкая боль в пояснице и животе плюс гематурия – возможна почечная колика. Длительные боли в пояснице, отёки, эритроциты и белок в моче – похоже на гломерулонефрит. Если к этим признакам присоединяется симметричное воспаление суставов, то можно подумать о системном аутоиммуннном заболевании (ревматоидный артрит).
У женщин за гематурию можно принять менструальную кровь , попавшую в мочу из влагалища. У мужчин через уретру выводится и моча, и эякулят – смесь сперматозоидов и секрета простаты. Примесь крови в эякуляте свидетельствует о простатите или опухолевом росте в предстательной железе.
Некоторые продукты и лекарства окрашивают мочу в необычные оттенки. Свёкла и фенолфталеин (компонент слабительных средств) придают урине красный цвет, пиридий и рифампицин – красновато-оранжевый.
Лечение всех нарушений мочеиспускания начинают с устранения проблемы, которая их вызвала, затем применяют местные средства и физиотерапию.
При банальных бактериальных воспалениях уретры или мочевого пузыря используют антибиотики (норфлоксацин, цефалоспорины). При кандидозах – противогрибковые препараты флуконазол, нистатин и назначение пребиотиков (клетчатка) вместе с эубиотиками (лактобациллы). Подагру лечат аллопуринолом, который помогает блокировать образование оксалатов и улучшает их выведение. Назначают диету с ограничением потребления мяса, шоколада, зелёных овощей, жирного и острого.
Базовое лечение дизурии при ЗППП проводят антибиотиками, которые способны воздействовать на внутриклеточные формы возбудителей (эритромицин, азитромицин). Дополнительно применяют доксициклин. При трихомониазе основным средством остаётся трихопол, при герпесе назначают человеческий интерферон. Полная схема состоит из антибиотиков, гепатопротекторов (карсил), иммуномодуляторов (алоэ и эхинацея композитум, циклоферон), фунгицидных средств (флуконазол) и полезной микрофлоры (линекс, йогурт). Эффективность терапии контролируют при помощи ПЦР.
При мочекаменной болезни конкременты удаляют ультразвуковым дроблением либо при полостной операции. В дальнейшем корректируют диету и водный режим, чтобы не появились новые камни.
Аденома простаты: используют препараты (омник), уменьшающие размер предстательной железы. При неэффективности терапии прибегают к операции.
Опухоли удаляют, по показаниям проводят химиотерапию и сеансы облучения.
Для уменьшения боли и облегчения проблем с мочеиспусканием используют спазмолитики (но-шпа, папаверин), противовоспалительные и обезболивающие средства (парацетамол). Местное лечение – инстилляции протаргола, сидячие ванночки с фито-антисептиками (ромашка, шалфей). Диета с ограничением соли и специй. Из народных средств для лечения дизурии рекомендованы клюквенный и брусничный морс, отвар толокнянки.
источник
Такому рутинному процессу, как деуринация, здоровая женщина не придает особого значения. Если при мочеиспускании у нее возникает жжение — самое время задуматься о причинах и проконсультироваться у специалиста.
Жжение при мочеиспускании у женщин (причины, вызывающие его) имеет различное происхождение.
Симптом сопутствует ряду заболеваний, таких как:
1. Цистит – воспаление стенок мочевого пузыря. Пониженный иммунитет или переохлаждение организма могут создать благоприятную среду для появления и размножения болезнетворных бактерий, проникающих в мочевой пузырь:
Раздраженная ткань органа и мочевыводящих путей реагируют на деуринацию жжением, резью, ноющей болью.

2. Инфекционные заболевания в мочеполовой сфере (гонорея, хламидиоз, кандидоз), которые передаются через незащищенный половой акт или при нарушении правил личной гигиены. Патогенная микрофлора проникает из влагалища в мочевой пузырь и вызывает дополнительно к основным симптомам болезни:
- чувство жжения;
- отечность;
- болезненность при испражнении;
- нетипичные выделения.
3. Образование камней в почках, мочеточнике или в самом мочевом пузыре. Твердые частицы царапают и травмируют ткань, тем самым вызывая чувство дискомфорта и болевые ощущения при мочеиспускании.
4. Изменение гормонального фона при наступлении климакса. В этот период слизистая поверхность становится более сухой, склонной к микротравмам, поэтому выведение из организма мочи сопровождается жжением и зудом.
5. Пиелонефрит. Одним из его признаком выступает сокращение количества выделяемой урины, что ведет к застойным явлениям, интоксикации организма и боли при мочеиспускании (иногда с некоторым количеством крови).
6. Нарушение правил личной гигиены влагалища, в результате которого меняется показатель pH в сторону ощелачивания. Появляющиеся микроорганизмы способствуют возникновению раздражения на слизистой, что приводит к дискомфорту при выведении мочи из организма.
7. Уретрит. При данном заболевании могут быть поражены как почки, так и поверхность влагалища. У женщин заболевание протекает без ярко выраженных симптомов, но при нехарактерных выделениях из уретры необходимо провести исследование и получить лечение.
Возникающее после мочеиспускания жжение принято связывать со следующими факторами:
- переохлаждение и, как следствие, ослабление иммунных сил организма;
- травмы слизистой различной природы;
- воспалительные процессы в организмы;
- систематическое употребление в больших количествах острого, пряного;
- злоупотребление крепкими спиртными напитками;
- половые инфекции;
- местная аллергическая реакция на определенные средства контрацепции;
- недостаточная интимная гигиена или неправильно подобранные для этого средства.
Жжение при мочеиспускании у женщин, причины которого кроются в цистите или уретрите, может ощущаться и после процесса деуринации.
Причиной дискомфорта могут стать любые, создающие условия для размножения болезнетворных микроорганизмов, инфекционные заболевания.
Условно их делят на специфические, где возбудителями выступают:
- трихомонады;
- гонококки;
- хламидии;
- уре- или микоплазмы,
и на неспецифические, возникающие благодаря значительному увеличению количества микроорганизмов, находящихся в типичном составе микрофлоры слизистых и прямой кишки:
- стрептококки;
- кишечные палочки;
- стафилококки;
- молочнокислые бактерии.
Жжение при деуринации может быть вызвано такими факторами неинфекционного характера, как:
- сильное переохлаждение организма;
- травмированный мочеиспускательный канал;
- мочекаменная болезнь;
- прохождение песка через уретру, при котором появляются микроцарапины на эпителии слизистой;
- почечные колики, при которых сгустки крови или сдвинувшиеся камни блокируют пути выхода мочи, травмируя и деформируя мочеточник;
- опухоли в мочевыводящих путях;
- опухоли различной природы, образовавшиеся на прилегающих органах и способствующие сдавливанию мочеиспускательного канала;
- подагра, при которой могут образовываться твердые частицы мочевой кислоты и царапать слизистую;
- повреждение поверхности уретры химическими веществами, содержащимися в неправильно подобранных средствах интимной гигиены;
- реакция на прием лекарственных средств или следствие неправильного питания;
- раздражение, вызванное в послеоперационный период постановкой катетера;
- наличие лобковых вшей.
Характер жжения и общая картина при этом могут дать первоначальное направление для прохождения анализов и уточнения диагноза:
| Симптомы | Возможное заболевание |
| 1. Жжение в начале мочеиспускания | воспалительный процесс в уретре |
| 2. Жжение при окончании деуринации и после нее в течение 5-10 мин. | воспаление мочевого пузыря |
| 3. Болевой синдром в пояснице с отдачей в крестец, ноющая боль в мочеточнике | мочекаменная болезнь |
| 4. Остро выраженный дискомфорт в сочетании с неприятно пахнущими выделениями | венерические заболевания |
5. Болезненность при деуринации, температура, тонкая струя у детей:
| признаки цистита; Жжение при мочеиспускании у женщин, причины которого устанавливает гинеколог или уролог, должно диагностироваться на основании субъективных ощущений пациента и объективных исследований:
После установления диагноза лечение может заключаться:
Воспалительный процесс в мочеиспускательном канале у женщин чаще всего проявляется следующим образом:
В зависимости от выявленного возбудителя или причины заболевания врач может назначить комплексное лечение или какое-то одно антибактериальное средство:
Попутно могут быть прописаны антигистаминные средства (мирамистин, тавегил), а также свечи, инъекции или инстилляции с лекарственными компонентами. Цистит – заболевание, которое может провоцироваться бактериальной инфекцией и затрагивающее оболочку самого мочевого пузыря. Классические проявления:
Основными возбудителями при значительном увеличении их количества в организме могут быть:
После проведения исследования и определения основного возбудителя воспаления для лечения могут выборочно применяться следующие препараты:
При явном чувстве дискомфорта применяются спазмолитики:
Пиелонефрит – это результат попадания и размножения в почках болезнетворных микроорганизмов. Изменения в моче возникают при восходящей инфекции. Общая симптоматика следующая:
При лечении врач может прописать препараты тетрациклиновой или фторхинолоновой группы:
Для того, чтобы пиелонефрит не осложнился кандидозом (дрожжевым грибком), в первый и последний дни лечения рекомендуется принять по 1 таб. флюкостата. Жжение при мочеиспускании у женщин (причины могут быть связаны с вагинальным кандидозом (молочницей)) имеет следующие симптомы:
Проявления возникают при:
При не осложненной молочнице назначается небольшой курс препаратов для вагинального применения (в виде мазей, свечей) и перорального (в виде таблеток):
В целях профилактики и удаления незначительных симптомов рекомендуется прием 1 таб. флуконазола, в особых случаях – 2 таб. с промежутком 2-3 дня. При осложненном течении заболевания курс лечения занимает 1-2 недели и включает в себя азол в виде вагинального крема, свечей, таблеток, а так же флуконазол. Заболевание передается половым путем и сохраняется в организме на всю жизнь. Симптомы наблюдаются преимущественно в урогенитальной области:
Выраженность симптомов зависит от вида герпеса, при рецидивирующем его виде возможны патологические изменения шейки матки, риск возникновения цервикального рака.
При лечении применяются такие средства, как:
Заболевание гинекологического характера, возникающее чаще всего при нехватке эстрогенов с наступлением климакса или по другим причинам. Атрофический вагинит проявляется следующим образом:
Лечение назначается гинекологом-эндокринологом и направлено на системную и локальную гормональную терапию (например, препараты эстриола). Образовавшиеся в почках камни нередко попадают в мочевой пузырь, но бывают случаи, когда конкременты появляются непосредственно в мочевом пузыре. Основные симптомы при этом следующие:
Лечение предусматривает 2 варианта – хирургический и консервативный. При последнем могут быть использованы препараты, которые способствуют увеличению объемов мочи, изменению ее свойств и рассасыванию конкрементов: Все средства одинаково эффективны как при камнях в почках, так и при камнях в мочевом пузыре и подбираются с учетом состава самих конкрементов. Возбудителем заболевания является влагалищная анаэробная трихоманада, передающаяся от человека к человеку в основном половым путем. Инфекция проявляется в виде:
Лечение проводится по индивидуальным схемам, включает в себя применение таких препаратов, как метронидазол или его производные (тернидазол, флагил). Одновременно проводится терапия местного назначения (свечи, таблетки для влагалища). При затянувшемся заболевании используют противотрихомонадную вакцинацию. Для поддержания иммунитета назначаются иммуномодуляторы (меглюмин). Специфическое заболевание, поражающее слизистые мочеполовой системы, прямой кишки, рта. Симптомы инфекции в мочеполовой области выражены:
При определении курса и схемы лечения учитывается степень проявления инфекции, ее локализация и возможные осложнения. За основу берутся препараты из ряда пенициллиновых, цефалоспориновых или фторхинолоновых. При начальной стадии гонореи практикуется однократное использование антибиотика (ципрофлоксацин, цефтриаксон). При хронической гонорее дополнительно к основному курсу рекомендуется введение гонококковой вакцины. При местном лечении назначается промывание уретры раствором нитрата серебра (5%), спринцевание влагалища раствором марганцовокислого калия. Причиной жжения при мочеиспускании у женщин может стать такое инфекционное заболевание мочеполовой системы, как хламидиоз, передаваемый половым путем. При хламидиозе, помимо жжения появляются:
Терапия носит комплексный подход, в основе лежит лечение антибиотиками, препаратами следующих групп:
Дополнительно назначаются средства для поднятия иммунитета и витаминные комплексы. Для исключения появления грибкового заболевания, как следствия приема антибиотиков, рекомендовано принимать нистатин. В качестве местного антисептического средства применяется раствор хлоргексидина. Рецепты народной медицины в борьбе с проблемами при мочеиспускании носят вспомогательный характер и во многих случаях не являются средствами для полного излечения. Облегчить симптоматику и справиться с легкими формами неинфекционных заболеваний можно следующими способами:
Заболевания, связанные с мочеполовой системой, требуют определенных правил при проведении гигиенических процедур:
Причин, которые вызывают у женщин жжение при мочеиспускании много, некоторые из них имеют сходную симптоматику. Для эффективного устранения дискомфорта необходима профессиональная диагностика, поэтому не следует откладывать визит к врачу, когда каждый поход в туалет начинает доставлять неприятные ощущения. Оформление статьи: Мила Фридан Причины жжения при мочеиспускании у женщин: источник |
 болевые ощущения в почках и поясничной области;
болевые ощущения в почках и поясничной области; Воспалительные процессы в мочевике, цистит, во время которого инфекционные бактерии поражают слизистую, становясь причиной отечности и ломкости в сосудах, расположенных в ткани мочевика. Если заболевание не лечить, количество крови в выделяемой организмом жидкости увеличится, и станет оказывать влияние на общее состояние женщины и функциональные возможности органов мочеточной системы.
Воспалительные процессы в мочевике, цистит, во время которого инфекционные бактерии поражают слизистую, становясь причиной отечности и ломкости в сосудах, расположенных в ткани мочевика. Если заболевание не лечить, количество крови в выделяемой организмом жидкости увеличится, и станет оказывать влияние на общее состояние женщины и функциональные возможности органов мочеточной системы.
 ограничить физическую активность;
ограничить физическую активность; подбирать нижнее белье из натуральных тканей;
подбирать нижнее белье из натуральных тканей;