Кровь в моче может быть симптомом опасных и прогрессирующих недугов. Но нередко эритроциты появляются из-за приема препаратов, нацеленных на улучшение состояния при том или ином заболевании. Какие препараты вызывают кровь в моче и с чем это связано? Почему то, что лечит, может нанести вред и что с этим делать?
Варфарин — это достаточно известный препарат для людей, которые страдают от тромбоза. Он препятствует образованию тромбов и регулирует состояние уже существующих. По сути, это лекарство нужно принимать всю жизнь при проблемах со свертываемостью крови и при предрасположенности к тромбам.
Но все препараты имеют ряд побочных действий. Также можно увеличить дозировку, и это приведет к ряду нежелательных последствий. Врачи не советуют самостоятельно менять ту схему лечения, которая была назначена врачом. Все инструкции по применению разрабатываются не зря, и их нужно строго соблюдать.
Побочные эффекты могут возникнуть у людей с риском кровотечений. Варфарин — очень серьезный препарат. Контролировать прием должен врач, он же должен назначать индивидуальную дозировку, которой нельзя пренебрегать.
Одним из главных симптомов передозировки лекарством является скрытое кровотечение. Именно поэтому моча может приобрести розовый оттенок. Симптом опасен для жизни, и продолжать прием Варфарина нельзя. Следует немедленно обратиться за медицинской помощью. Врач может назначить антидот или госпитализацию. В зависимости от того, насколько была превышена доза препарата и в каком состоянии находится пациент.
Даже несколько капелек крови в моче могут привести к серьезным последствиям. Кроме того, внешние капли крови не означают, что внутри нет более сильного и прогрессирующего кровотечения.
Ксарелто — еще один препарат для людей, у которых есть риск возникновения инфарктов и инсультов на фоне тромбоза. И снова этот препарат является полезным и опасным одновременно. Дело в том, что самостоятельное изменение дозировки в отношении подобных препаратов опасно для здоровья.
Но нередко при отсутствии эффекта пациенты сами увеличивают дозу. Ксарелто может вызвать сильнейшее кровотечение. Первым признаком станет кровь в моче. Во время приема подобных препаратов следует внимательно следить за всеми изменениями в состоянии.
Гематурия — это научное название крови в моче. Для лечения данного недуга также могут использоваться препараты Викасол и Аминокапроновая кислота. Назначая комплексное лечение для недуга, который вызвал кровь в моче, врач наверняка дополнит список медикаментов одним из препаратов для остановки кровотечения.
После того, как лечение закончится, врач отменит прием препарата. Но лекарства для остановки кровотечения всегда пригодятся в домашней аптечке.
Кровь в моче не является самостоятельным заболеванием. Это всегда сопутствующий симптом, который лишь сигнализирует о конкретном недуге. Поэтому для лечения пациенту назначают комплексную терапию. Она включает в себя лекарства для лечения того недуга, который вызвал кровь в моче и препарат для остановки опасного кровотечения. Одним из таких препаратов является Дицинон.
Дицинон не только останавливает внутренние кровотечения, но и укрепляет стенки сосудов, что очень важно при поврежденных капиллярах. Эффект от Дицинона наступает практически через час. Медикаменты подобного рода обязаны действовать быстро. Внутренние кровотечения очень опасны.
Нередко цистит вызывает кровь в моче. Воспаление слизистых оболочек мочевого пузыря. Инфекция вызывает цистит, болезнь считается женской. Для лечения цистита врач назначит комплексную схему лечения. Часто одним из препаратов для лечения недуга становится канефрон. Его стали производить в Германии в начале прошлого столетия. По сегодняшний день Канефрон по-прежнему является популярным средством для лечения цистита.
Канефрон является безопасным препаратом, который хорошо переносится даже беременными женщинами.
Его назначают на ранних стадиях цистита, который не перерос в хроническую форму. К сожалению, для запущенного недуга потребуется более сильный препарат.
Его действие почти всегда сказывается положительно, и препарат имеет минимальный набор побочных действий, что не может не радовать.
Это обусловлено натуральным составом препарата. В него входят корни тысячелистника, листья розмарина и любисток. Препарат выпускается в форме драже и спиртовой настойки. Состав в обоих вариантах остается одинаковым.
Антибиотики для лечения крови в моче назначают при серьезных недугах, которые вызвали этот симптом. Кровь в моче может появиться из-за цистита. И если его форма запущена, то для лечения может быть прописан антибиотик.
Вторым возбудителем является мочекаменная болезнь. Камни меняют свое положение и ранят стенки сосудов, поэтому появляется кровь в урине. Для того чтобы снять острый воспалительный процесс, могут быть прописаны антибактериальные препараты. Если заболевание протекает не в острой форме, то будет достаточно пропить курс лекарств на растительных компонентах.
Кровь в моче может быть вызвана урологическими заболеваниями у мужчин и женщин. Это случается на фоне венерических заболеваний или обычных воспалений. Но в обоих случаях без употребления антибиотиков не обойтись.
Кровь в моче появляется из-за серьезных заболеваний. Симптом требует незамедлительного лечения. Но врачебная практика показывает, что данное отклонение может быть вызвано приемом лекарств. Это сложные и парадоксальные случаи, но вред может нанести даже лекарство. Именно по этой причине следует внимательно прислушиваться к советам и рекомендациям врача и не увеличивать дозировку.
источник
Такое явление, как наличие крови в моче выше физиологической нормы, обозначают медицинским термином «гематурия». Оно — одно из самых типичных клинических проявлений при ряде заболеваний мочевыводящих путей и почек. В соответствии с количеством крови, содержащимся в моче, выделяют макро- и микрогематурию. В первом случае её наличие можно легко определить на глаз, поскольку количества достаточно, чтобы придать биологической жидкости красноватый оттенок. Во втором — напротив, минимально и может быть выявлено только путём лабораторных исследований.
В то же время необходимо понимать, что объём кровяной примеси ни о чём не говорит: даже мизерное содержание крови в моче у женщины или мужчины может быть признаком серьёзного заболевания. Это обусловлено тем, что данное явление не является нормой и его появление требуется проведения комплексного обследования организма. Если у Вас в моче обнаружили кровь, обращайтесь в многопрофильную клинику ЦЭЛТ. Наши специалисты установят причину заболевания и помогут Вам вернуть здоровье.
Задаваясь вопросом о том, почему моча с кровью, важно понимать, что выделяют более 150-ти причин этого явления. Она может попадать в биологическую жидкость из мочевика, уретры, мочеточников и почек — именно через эти органы проходит моча до выведения из организма. Наиболее распространённые причины, по которым в моче появляется кровянистая примесь, представлены в нашей таблице ниже:
| Этиология | При каких заболеваниях появляется, особенности |
|---|---|
| Патологии инфекционной природы |
|
| Новообразования добро- и злокачественной природы | Раковые новообразования появляются после сорока лет и, помимо сгустков крови в моче, редко сопровождаются другими клиническими проявлениями. Новообразования доброкачественной природы в органах мочевыделительной системы развиваются крайне редко в виде ангиомиолипома и почечных кист. |
| Травматические повреждения органов таза |
|
| МЧБ | Конкременты в почках или мочевом пузыре не только создают оптимальные условия для развития воспалительных процессов, но и могут повредить слизистую оболочку почек, мочеточников, а также уретры (при выходе). |
| Генетические аномалии | Поликистоз почек поражает не только сами почки, но и печень, и характеризуется кистозным перерождением функционально активных эпителиальных клеток. |
| Патологические состояния, при которых наблюдаются нарушения сворачиваемости крови |
|
| Патологические состояния почечных сосудов |
|
| Ряд заболеваний почек |
|
Вышеперечисленные причины появления крови в моче являются общими для мужчин, женщин, детей и пациентов преклонного возраста. Однако, существуют и специфические причины, характерные для представителей разных групп.
| Группа | Заболевания, при которых наблюдается данный симптом |
|---|---|
| Женщины |
|
| Мужчины |
|
| Дети | Кровь в моче у ребёнка может появиться вследствие:
|
| Люди преклонного возраста |
|
Причины появления кровяной примеси в моче при вынашивании ребёнка до сих пор не выявлены, несмотря на то что данное явление не считается нормой. Оно может возникнуть на любом сроке и, по мнению специалистов:
- на ранних сроках может быть вызвано изменениями гормонального фона;
- на более поздних — ростом и опусканием плода, что увеличивает давление на органы мочевыводящей системы и приводит к нарушениям кровотока в почках.
Важно понимать, что подобные состояния сопряжены с угрозой для плода и матери, поэтому считаются опасными. Они могут быть сопровождаться кислородным голоданием плода и, как следствие, нарушением функций плаценты. В свою очередь, последнее может привести к таким осложнениям, как:
- выкидыш;
- преждевременные роды;
- ослабление родовой деятельности.
Помимо этого, у будущей мамы может развиваться маточное кровотечение.
Классификация гематурии осуществляется с учётом факторов, которые привели к её развитию, и по количеству содержания крови в урине.
| Виды гематурии | Характерные особенности |
|---|---|
| Классификация по факторам возникновения | |
| Постренальная | Симптом появился вследствие патологий почек или их травм. |
| Экстраренальная | Симптом появился вследствие других патологических состояний. |
| Классификация по количеству крови в моче | |
| Макроскопическая | Количества крови достаточно для того, чтобы урина была окрашена в красный цвет. Помимо крови в ней могут присутствовать другие примеси и гной. |
| Микроскопическая | Количество крови минимально, поэтому оно практически не влияет на цвет урины. Аномальные изменения можно обнаружить только при проведении специальных тестов. |
Кровь в моче является одним из симптомов целого ряда заболеваний и может сочетаться с другими клиническими проявлениями. Так, при:
- воспалении почек (пиелонефрите) она сопровождается болевыми ощущениями, локализующимися в поясничной области и в боку и иррадиирующими под лопатку;
- МЧБ в урине помимо крови есть и другие примеси — песок и конкременты;
- существенной кровопотере сигнализирует быстрая утомляемость, частые головокружения, общая слабость, бледность и не прекращающаяся жажда;
- патологиях печени наблюдается появления выделений в виде сгустков розоватого или желтоватого цвета;
- цистите наблюдаются частые позывы к мочеиспусканию, боли при опорожнении мочевого пузыря, рези и жжение, иногда появляются гнойные выделения из уретры;
- развитии новообразований злокачественной природы наблюдается выход с уриной крупных кровяных комков.
Гематурия коварна тем, что определить наличие крови в моче далеко не всегда удаётся на глаз. При отсутствии других симптомов больной не обращается к врачу в то время, как заболевание прогрессирует. В то же время, необходимо понимать, что иногда цвет мочи изменяется из-за приёма пищи с красителями или определённых лекарств. Существуют три способа определения наличия крови в моче:
- органолептический — недостаточно точен, поскольку при визуальном определении красный краситель может быть принять за кровь;
- экспресс-тест — может дать неверный результат при наличии в моче гемоглобина;
- при помощи микроскопа — даёт максимально точный результат.
Для того, чтобы определить этиологию крови в моче и назначить соответствующее лечение, проводят следующие диагностические исследования:
- осмотр пациента и сбор анамнеза;
- общий и бактериальный анализ мочи;
- исследование мочи микроскопом с целью выявления раковых клеток;
- ультразвуковое исследование;
- компьютерная томография.
источник
Кровь в моче у женщин и мужчин в современной медицине определяется термином гематурия.
Если у человека обнаруживается кровь в моче, то это явление выражается изменением окраски мочи из-за попадания в нее красных кровяных телец.
В медицине гематурию принято подразделять на две разновидности — макрогематурию и микрогематурию, зависимо от того, сколько крови попадает в мочу. При макрогематурии кровь в моче у мужчин и женщин заметна невооруженному глазу в связи с выраженным изменением цвета мочи. При микрогематурии количество крови в моче очень маленькое, поэтому определить ее наличие можно только после проведения лабораторных исследований. Следовательно, скрытая кровь в моче определяется только после того, как проводится анализ мочи.
Нарушенная норма крови в моче может свидетельствовать о развитии серьезных болезней мочеполовой системы. Такой симптом специалисты считают признаком, указывающим на явную связь недуга с состоянием почек.
При установлении диагноза врач очень внимательно расспрашивает пациента о том, как именно появляется кровь из мочевого пузыря, так как это указывает на особенности заболевания. Иногда немного крови выделяется еще до начала мочеиспускания, или кровь может смываться первой порцией мочи. В таком случае причины болезни связаны с патологиями мочеиспускательного канала.
Если причина заболевания связана с мочевым пузырем, то кровь появляется вместе с выделением последних порций мочи. При заболеваниях почек происходит равномерное окрашивание мочи красными кровяными тельцами.
Поэтому для более точного определения особенностей проявления гематурии врачи проводят специальную пробу, для которой больному необходимо при мочеиспускании поочередно набрать мочу в три емкости, чтобы позже сравнить окраску мочи и определить в анализе мочи кровь.
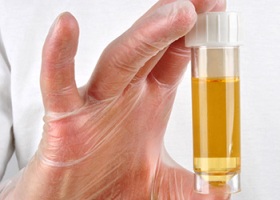
Ответ на вопрос, почему появляется кровь в моче, следует искать вместе со специалистом-урологом. Ведь причин такого явления может быть очень много. Иногда определить, почему моча с кровью, позволяет опрос больного, ведь такой симптом может быть следствием недавно перенесенной травмы или инфекционной болезни. Если у человека обнаружены конгломераты или новообразования, то определять, почему бывает периодически в моче кровь, следует с учетом данной патологии.
Моча с кровью у мужчин выделяется при наличии врожденных патологий почек, при нарушении сворачиваемости крови, связанной с заболеваниями или с приемом некоторых медикаментов. Если анализ показал наличие крови в моче, то причины наличия также могут быть связаны с заболеваниями сосудов, папиллярным некрозом.
Инфекционные заболевания — частая причина того, что появляется моча с кровью у женщин и мужчин. Этот симптом характерен для туберкулеза мочевого пузыря или почек, гнойных процессов в мочеполовой системе. Появляется кровь в моче при цистите и уретрите.
Следует очень тщательно провести диагностику, так как причины сгустков крови в моче могут быть связаны с онкологической патологией мочевого пузыря. Ни в коем случае нельзя затягивать с диагностикой, если в моче появляется кровь со сгустками, так как далеко не всегда при таком симптоме у человека развивается цистит или другое легко излечимое заболевание.
При травмах и ударах человек может получить увечье, связанное с разрывом почки или мочевого пузыря. При окрашивании мочи в красноватый цвет, или в том случае, если при мочеиспускании выходят сгустки, важно немедленно провести ультразвуковое исследование или другие исследования, которые назначит врач.
Иногда выходит сгусток или появляется кровь после слишком сильной физической нагрузки, при которой у человека существенно повышается артериальное давление. Как следствие, в почках увеличивается кровоток и происходит нарушение в их клубочках.

Кроме описанных выше причин к появлению крови в моче могут привести и другие заболевания. Это рак простаты, гиперплазия, гломерулонефрит и др. Окрашивание мочи кровью может свидетельствовать о развитии анемии, диабета, волчанки, венерических болезней. Кровь в моче и кале может свидетельствовать о наличии внутренних травм.
Какая бы причина не привела к этому явлению, лечение крови в моче следует проводить немедленно.
Кровь в моче у детей чаще всего появляется при заболеваемости гломерулонефритом. Кроме того, этот симптом иногда свидетельствует о травмах уретры инфекционных болезнях. Кровь в моче у ребенка также появляется при наличии камней в почках. У детей появление крови в моче связано еще и с тем, что кровеносные сосуды у них более хрупкие.
Очень серьезный и вызывающий опасение симптом – кровь в моче при беременности. Ее появление может сигнализировать о воспалительных процессах, инфекции, полипах, появлении опухолей и др.
Однако если цвет мочи у беременной женщины изменился, то это еще не свидетельствует о наличии в ней крови. Иногда цвет мочи изменяется после употребления некоторых продуктов, медикаментов. Поэтому о наличии в моче крови можно сказать только после проведения лабораторных анализов. Довольно часто у беременных женщин развиваются инфекционные болезни мочеполовой системы. Наиболее часто будущих мам беспокоят проявления цистита и пиелонефрита. В некоторых случаях воспаление у беременной женщины проходит без выраженных признаков, и определить его наличие можно только после обнаружения крови в моче при лабораторных анализах. Но чаще при воспалительных болезнях мочеполовой системы женщина чувствует периодическую боль внизу живота. Также может подниматься температура тела, возникает ощущение жжения в процессе мочеиспускания.
При наличии крови в моче у беременной женщины можно подозревать наличие повреждения почек, мочевого пузыря, мочевыводящих путей. Если в органах мочеполовой системы есть камни, и они сдвигаются с места, это также может вызвать болевые ощущения и окрашивание мочи кровью.
Иногда кровь в моче у беременной женщины появляется вследствие менее серьезных причин. К примеру, сильное давление матки может повредить мочевой пузырь. Также этот симптом вызывают гормональные изменения в организме. В этом случае врачи определят идиопатическую гематурию, которая не угрожает здоровью женщины и плода.
Но в любом случае при изменении цвета мочи будущая мама должна обязательно проконсультироваться с доктором.

В первую очередь необходимо провести лабораторные анализы мочи, крови. Врач берет мазки, которые позволяют определить развитие опухоли. Также проводится внутренний осмотр мочевого пузыря и канала с использованием цитоскопа.
Информативным исследованием является томография и ультразвуковое исследование, которое охватывает область почек и таза. Если при проведении исследований возникает такая необходимость, проводится биопсия для подтверждения или исключения онкологии.
Кровь в моче – это симптом определенного заболевания. Чтобы избавиться от этого неприятного явления, следует провести комплексное лечение основой болезни.
Если речь идет о наличии конкрементов в органах мочеполовой системы, то принимаются все меры, чтобы облегчить процесс их отхождения. Это тепловые процедуры, спазмолитики. Если камень не может выйти самостоятельно, то назначается цистоскопическое извлечение или хирургическая операция. При инфекционных заболеваниях назначается терапия антибиотиками.
Если имела место травма почки, при которой образовались разрывы тканей и гематомы, то в обязательном порядке следует проводить экстренное хирургическую операцию.
При хронической гематурии показан прием витаминов группы B и препаратов, содержащих железо.
Образование: Окончила Ровенский государственный базовый медицинский колледж по специальности «Фармация». Окончила Винницкий государственный медицинский университет им. М.И.Пирогова и интернатуру на его базе.
Опыт работы: С 2003 по 2013 г. – работала на должностях провизора и заведующего аптечным киоском. Награждена грамотами и знаками отличия за многолетний и добросовестный труд. Статьи на медицинскую тематику публиковались в местных изданиях (газеты) и на различных Интернет-порталах.
Анастасия, симптомы, описанные Вами, могут быть связаны с различными заболеваниями, это может быть и мочекаменная болезнь и острый уретрит. Необходимо обратиться к урологу и дерматовенерологу.
здравствуйте,подскажите пожалуйста.У моего мужа(ему 45 лет)из полового члена шла кровь при мочеиспускания,и была резь всего дня.А сейчас все исчезло и болей нет.С чем это может быть связано?
источник
Кровь в моче (гематурия) является признаком того, что что-то вызывает кровотечение в мочеполовой системе. Это могут быть почки, трубки, которые несут мочу от почек до мочевого пузыря (мочеточники), предстательная железа у мужчин, мочевой пузырь или трубка, которая несет мочу из мочевого пузыря прочь из организма (уретра). Сама моча в норме не содержит красных кровяных клеток, так как фильтры в почках предотвращают попадание крови в мочу.
В международной классификации болезней МКБ-10 гематурия имеет следующие коды:
- Рецидивирующая и устойчивая гематурия — N02.
- Неспецифическая гематурия — R31.
Есть два типа гематурии: микроскопическая и макроскопическая:
- При микроскопической гематурии количество крови в моче настолько мало, что человеческое зрение не в силах его рассмотреть. Кровоизлияние можно увидеть только под микроскопом.
- При макрогематурии моча окрашена в розовый, красный, коричневый или темный цвет и может содержать маленькие или большие сгустки крови. Их видно невооруженным глазом.
Существует следующие виды макроскопической гематурии:
- Начальная (другой медицинский термин — инициальная). Появляется в связи с кровотечением из уретры.
- Конечная (она же терминальная). Ее источник находится в задней уретре или мочевом пузыре.
- Полная (тотальная). Возникает из-за кровотечения в почках. Иногда моча приобретает темно-красный цвет со сгустками крови. Тотальная гематурия бывает и при мочекаменной болезни, тогда она появляется после болевого приступа.
Типы гематурии в зависимости от механизма развития:
- Экстраренальный тип — не связан с травмами или патологиями органов.
- Ренальный тип — возникает при почечной патологии.
- Постренальный тип — возникает при заболеваниях мочевого пузыря и мочевыводящих путей.
В некоторых случаях не удается поставить точный диагноз пациенту с примесью крови в моче. В таком случае гематурию называют эссенциальной (другие термины — первичная или идиопатическая).
Количество крови в моче не обязательно указывает на серьезность возникшей проблемы. Даже выделение небольшого количества крови (1 миллилитр) окрасит мочу в красный цвет.
Красноватая моча, без признаков крови, называется «псевдогематурией» или ложной гематурией. Вызвать ее может чрезмерное потребление свеклы, ягод, ревеня, пищевых красителей или прием некоторых препаратов (например, аспирина). Также красный или красновато-коричневый цвет мочи может быть по причине миоглобина в моче и большинства видов порфирии.
Чаще всего гематурия протекает бессимптомно. Если же кровь в моче сопровождается какими-либо ощущениями, это в значительной степени «заслуга» основного заболевания, вызвавшего гематурию.
- Лихорадка, боль в животе, расстройство мочеиспускания у взрослых или энурез у подростков в совокупности с гематурией может указывать на инфекции мочевыводящих путей.
- Камни в почках могут вызвать такие симптомы, как сильная боль в животе и боку и потемнение цвета мочи.
- Утренняя отечность, увеличение веса, олигурия, темный цвет мочи и гипертония позволяют предложить нарушение клубочковой (гломерулярной) фильтрации почек. Степень выраженности болевых ощущений при гематурии гломерулярного генеза — минимальная.
- Боли в суставах, кожные высыпания и длительная лихорадка у подростков вместе с гематурией предполагает коллагеновые сосудистые расстройства.
- Анемия у пациента с гематурией не может быть объяснена одной лишь кровью в моче. Врач должен искать другие элементы, свидетельствующие об основном заболевании.
- Гематурия, кожные высыпания и артрит могут возникнуть при системной красной волчанке.
Гематурия у мужчин, женщин и детей возникает уже при незначительном повышении количества эритроцитов (больше 3) в поле зрения при исследовании мочи. В норме у здорового человека гематурии быть не должно.
- Выраженной гематурией считается присутствие свыше 50 эритроцитов в поле зрения при рассмотрении количества форменных элементов крови в осадке мочи.
- Умеренной гематурией называют присутствие от 30 до 50 эритроцитов в поле зрения.
- Незначительная гематурия — до эритроцитов в поле зрения.
У детей гематурия имеет более чем 100 различных причин, в том числе:
- аномальные структуры в мочевыводящих путях;
- наследственные заболевания;
- минеральный дисбаланс в моче;
- печеночная нефропатия;
- механические травмы (мастурбация);
- гломерулонефрит у детей.
Дети, которые имеют микроскопическую гематурию с нормальным артериальным давлением и почечной функцией, должны сдавать анализ мочи в течение нескольких месяцев. Если кровь в моче продолжает выявляться, нужно:
- сделать УЗИ почек;
- проверить мочу на белок, кальций и креатинин;
- сделать анализ крови для определения функции почек.
Если все тесты отрицательны, а этиология (причина появления заболевания) так и не выяснена, ребенку назначаются ежегодные осмотры.
Детям с микроскопической гематурией, сопровождающейся высоким кровяным давлением, аномальным анализом крови, семейной историей болезни почек или высоким уровнем белка в моче, возможно, потребуется биопсия почек.
Проявление крови в моче у мужчин — наиболее вероятный знак камней в почках и мочевом пузыре, травмы почек, мочевого пузыря или других частей мочеполового тракта.
- Часто кровяные примеси в моче появляются, если подвергать организм усиленным физическим нагрузкам. Тогда на почки оказывается повышенное давление и они не успевают выводить метаболиты. Такую гематурию называют «маршевой», потому что она была впервые описана у новобранцев в армии после марш-броска или другой физнагрузки.
- Реже гематурия проявляется из-за аденомы простаты или как симптом рака предстательной железы у мужчин. Может возникать после операции по удалению аденомы простаты (ТУР, лазерная резекция и т.д.).
- Очень редко гематурия у мужчин является клиническим признаком синдрома Гиппеля-Ландау, наследственном заболевании, при котором доброкачественные новообразования (опухоли) растут на почках, яичках и позвоночнике.
- Следует отличать гематурию от примеси крови в сперме (гемоспермии).
Наиболее распространенная причина присутствия крови в моче у женщин — урологическая (уретрит, острый цистит и другие инфекции мочевыводящих путей).
- Кровь в моче может появиться после уколов диклофенака при лечении остеохондроза или антикоагулянта варфарина.
- У беременных и кормящих женщин с макроскопической гематурией моча приобретает розоватый, красный, коричневый цвет, возможно, с небольшими сгустками крови.
- Кроме того, могут быть боли в нижней части спины, живота или в половых органах, сопровождающиеся жжением при мочеиспускании.
- В некоторых случаях может быть лихорадка или тошнота с потерей веса и снижение аппетита.
- При микроскопической гематурии эти симптомы не присутствуют.
- Лучший курс действий при обнаружения крови в моче во время беременности или лактации — немедленно обратиться за помощью в клинику к гинекологу.
Важное значение имеет и форма кровяных сгустков. Червеобразные сгустки указывают на опухоль почки, а бесформенные — на опухоль мочевого пузыря.
Поскольку народные средства и таблетки-антибиотики могут «смазать» симптомы, сопровождающие гематурию, не следует принимать их перед приемом к врачу.

- Мочевыделительная система. Роль ее заключается в удалении продуктов жизнедеятельности из организма и контроле жидкости и минерального баланса. Она состоит из двух почек, двух мочеточников, мочевого пузыря и уретры. Гематурия обычно является признаком проблемы с одной или несколькими частями мочевыделительной системы.
- Почки. Причиной гематурии могут быть:
- Инфекция почек (пиелонефрит), при которой бактерии попадают в почки либо с током крови либо из мочеточников. При этом кровь в моче может сопровождаться почечной коликой.
- Камни в почках.
- Патологический процесс почечных клубочков и сосудов (паренхима почки). В отличие от негломерулярной формы гематурии, клубочковое поражение почки сопровождается выраженной протеинурией — наличием белка в анализе мочи.
- Рак почки. Самый распространенный тип — почечно-клеточная карцинома.
- Травмы, например, удар по почкам во время аварии или спарринга.
- Мочевой пузырь. Возникновение гематурии может быть связано с:
- Инфекцией мочевого пузыря. Большинство таких инфекций начинаются, когда бактерии получают доступ к мочевому пузырю, «пробравшись» к нему по мочеиспускательному каналу.
- Раком мочевого пузыря.
- Камнями в мочевом пузыре — минералы могут кристаллизоваться в моче в мочевом пузыре и формируют мелкие камни.
- Мочеиспускательный канал. Причиной уретрита могут быть те же бактерии, которые вызывают инфекции мочевых путей и часто ассоциируются с заболеваниями, передающимися половым путем, в том числе хламидиозом, гонореей и вирусом герпеса.
- Предстательная железа. Простата — маленькая железа, которая находится чуть ниже мочевого пузыря и окружает верхнюю часть уретры. Есть только у мужчин. С возрастом простата имеет тенденцию к росту, такое состояние называется доброкачественной гипертрофией. Слово «доброкачественная» отличает данное состояние от рака простаты. Кровь в моче также появляется из-за рака простаты.

Следующие симптомы вызывают особое беспокойство врачей:
- Макрогематурия.
- Стойкая микроскопическая гематурия, особенно у пожилых пациентов.
- Возраст более 50 лет.
- Гипертония и отеки.
- Системные симптомы (например, лихорадка, ночная потливость, потеря веса).
Врач начнет с обсуждения медицинской истории пациента и каких-либо симптомов, затем проведет физический осмотр. Во время медицинского обследования медик проверит наличие явных признаков повреждения организма, таких как кровоподтеки.
- Если пациент — мужчина, доктор может провести пальцевое ректальное исследование для установления причин гематурии.
- Пациент должен сообщить врачу о любых лекарствах, которые он принимает, в том числе антибиотиках, витаминах и пищевых добавках.
- Потребуется сдать анализ мочи, который включает изучение мочи под микроскопом на наличие красных кровяных телец, минералов, вызывающих камни в мочевом пузыре и почках, и бактерий, провоцирующих инфекции мочевых путей.
- Возможно, врач назначит анализ крови на уровень креатинина (показатель функции почек) и выявление антинуклеарных антител (используется для обнаружения аутоиммунных заболеваний).
Гематурия может быть оценена с помощью одного или более из следующих тестов:
- Брюшная рентгенограмма: может быть использована для поиска причин гематурии, таких как камни в почке или мочевом пузыре, особенно если присутствуют тошнота и рвота. Большинство причин гематурии не будут обнаружены с помощью рентгена и, скорее всего, потребуются дополнительные исследования.
- МР / КТ урография: оба метода помогут врачу оценить состояние мочевыводящих путей пациента, в том числе мочевой пузырь, мочеточники и почки.
- УЗИ брюшной полости: с помощью этого способа диагностики можно «увидеть» почки и мочевой пузырь и определить их аномалии.
- Внутривенная пиелограмма: рентгеновское обследование, которое поможет врачу визуализировать почки, мочевой пузырь и мочеточники. Поможет найти патологию в мочеполовой системы и показать, насколько эффективно мочевыделительная система выводит отходы жизнедеятельности.
Общие принципы лечения гематурии:
- Гематурия является признаком болезни, а не самой болезнью. Таким образом, терапия должна быть направлена на процесс, приведший к гематурии. Причины, вызвавшие бессимптомную (изолированную) гематурию, как правило, не требуют лечения.
- Инфекция мочевыводящих путей, возможно, потребует приема препаратов из группы антибиотиков, таких как цефазолин.
- Хирургическое вмешательство и установка нефростомы (дренажа или катетера для отведения мочи из почки) могут потребоваться при определенных анатомических аномалиях, например, опухоли полости малого таза.
- Пациентам с постоянной микроскопической гематурией следует проходить обследование каждые месяцев для контроля признаков или симптомов, свидетельствующих о прогрессирующей почечной болезни.
Осложнения гематурии зависят от причины основного заболевания. Наиболее серьезные осложнения включают:
- Пиелонефрит.
- Острый миелоидный лейкоз.
- Аневризму почечной артерии.
- Переходную клеточную карциному.
Невозможно предотвратить гематурию. Но есть шаги, которые помогут снизить риск некоторых заболеваний, вызывающих это состояние.
Чтобы избежать инфекции мочевыводящих путей, нужно:
- Пить много жидкости.
- Мочиться, когда чувствуется желание (избегать застоя мочи в мочевом пузыре в течение длительных периодов времени).
- Помочиться перед половым актом.
- После мочеиспускания протирать туалетной бумагой спереди назад (для женщин).
- Избегать средств женской гигиены, которые раздражают область гениталий.
Чтобы избежать камней в почках или мочевом пузыре, рекомендуется:
- Пить много жидкости.
- Ограничить соль в рационе.
- Ограничить потребление белка.
- Ограничить потребление продуктов, содержащих оксалаты, таких как шпинат и ревень.
Чтобы избежать рака (почек или мочевого пузыря), следует:
- Не курить.
- Поддерживать здоровый вес.
- Придерживаться сбалансированной диеты.
- Делать физические упражнение регулярно.
- Избегать токсичных химических веществ.
источник
Лечение острого цистита при правильно подобранной терапии обычно не занимает более 5-10 дней. При этом симптомы исчезают уже на 2-3 сутки. А вот если лечение отсутствовало или носило частичный характер, то цистит переходит в хроническую форму, терапия которой носит довольно длительный характер (от 1 до 3 месяцев).
Лекарств от цистита у женщин сейчас на рынке представлено довольно большое количество.
Это и антибиотики, и уросептики, и фитопрепараты, и травяные сборы.
Но для полного избавления от болезни курс лечения должен подбирать врач, который в отличие от пациента точно знает, что делать при цистите. В противном случае, возникший хронический цистит чреват клеточными изменениями слизистой выстилки мочевого пузыря, возникновением кист, распространением инфекции восходящим путём в почки и другими серьезными осложнениями.
Комплексная терапия цистита должна включать в себя целый ряд лекарственных препаратов различного действия, а при выявлении сопутствующих инфекций, попутчиков цистита (венерические заболевания, пиелонефрит, уретрит и т.д.), необходимо назначение дополнительных лекарственных средств.
Типичный перечень препаратов при лечении цистита включает в себя:
Спазмолитические и симптоматические средства применяются только в случае наличия выраженных проявлений, таких как повышенная температура и сильный болевой синдром
В подавляющем большинстве случаев воспаление мочевого пузыря вызвано бактериями и только 1-3% приходится на микоплазмы, грибы и других представителей патогенной микрофлоры, поэтому применение антибиотиков чаще всего является необходимой мерой.
Современные препараты для лечения цистита обладают активностью в отношении большинства самых частых возбудителей заболеваний мочевыделительной сферы.
Наиболее популярными антибактериальными средствами в терапии воспаления мочевого пузыря являются:
Это антибиотик с широким спектром деятельности. На данный момент считается одним из самых эффективных средств борьбы с циститом. Применяется в основном при лечении заболеваний органов мочевыделительной сферы (цистит, уретрит и т.д.).
Препарат выпускается в виде гранулированного порошка для приготовления водного раствора. На курс лечения от цистита достаточно одного приёма, и только при тяжелом течение болезни может понадобиться повторное его употребление.
Этот антибиотик применяют не только при цистите, но и при других неуточненных болезнях мочеполовой сферы. Действующее вещество препарата особенно активно в отношении гонококка и кишечной палочки, но способно губительно воздействовать и на стафилококк, и на стрептококк.
Терапия цистита предусматривает использование таблеток Нолицина 2 раза в сутки на протяжении 3-5 дней.
Является антимикробным средством, которое всасывается в кишечнике, а выводится полностью почками. При этом в моче возникает высокая концентрация действующего вещества. Именно такое свойство Нитроксолина позволяет успешно лечить им цистит.
Препарат следует принимать по 2-6 таблеток 4 раза в день. Продолжительность курса может составлять 7-21 день.
Обычно после первых 10 дней лечения, врачи рекомендуют сдать мочу на анализ для оценки эффективности терапии
Особенностью использования этого лекарства при цистите у женщин является изменение цвета мочи на ярко-желтый.
Аналогами Нитроксолина является препарат под торговым названием 5-НОК.
Курс лечения препаратом при цистите обычно составляет 10 дней. Для профилактических целей в лечении хронических форм воспаления мочевого пузыря длительность приёма может быть увеличена врачом.
Таблетки Палина используют 2 раза в сутки с равными интервалами времени.
В силу большого числа побочных действий и противопоказаний к применению, Палин используется врачами в качестве резервного метода лечения, когда назначение современных антибиотиков по каким-то причинам невозможно.
Применяется и при остром и при хроническом воспалении мочевого пузыря. Несмотря на свою дешевизну, Цифран очень часто рекомендуется врачами, как лекарство от цистита.
Длительность лечения составляет 8-10 дней, в течение которых таблетки Цифрана нужно принимать дважды в сутки. При тяжелом течении болезни длительность и дозировка лекарства могут быть увеличены.
Оба препараты имеют одинаковое действие на возбудителей воспалительного процесса в мочевом пузыре.
При острых формах цистита предусмотрено употребление 50-100 мг препарата 4 раза в сутки.
Также Фурагин и Фурадонин могут использоваться в качестве профилактического средства в целях предупреждения появления рецидива заболевания. В этом случае суточная доза снижается до 1 таблетки, которую следует принимать перед сном. Продолжительность такой терапии может составлять 1-2 недели.
Применение антибиотиков во время беременности не всегда является возможным
Чаще всего противопоказания к назначению антибиотиков в этот период обусловлено отсутствием необходимых клинических исследований. Но врач при назначении лекарств от цистита этой группы, оценит все возможные риски и при необходимости применения антибиотиков выберет наиболее щадящий и безопасный вариант.
Данные препараты относятся к средствам “скорой помощи”. Их необходимо принять сразу же после появления первых симптомов. Они успешно снимают спазм мышц уретры и мочевого пузыря, устраняя при этом основной неприятный симптом – боль и резь при мочеиспускании.
Самыми популярными препаратами этой группы являются:
Лекарственные формы выпуска предполагают их пероральное (таблетки), ректальное (суппозитории) и внутримышечное (растворы) введение.
Но следует учитывать, что уколы спазмолитиков применяются только при очень сильном болевом синдроме и при невозможности использования таблеток и ректальных суппозиториев по состоянию здоровья.
Какое лекарство назначить должен решать врач, но по принципу действия – для единичного быстрого купирования спазма лучше использовать Папаверин, а для длительного приёма предпочтение отдается Дротаверину и Но-шпе.
При беременности разрешено использование перечисленных спазмолитических препаратов.
Это довольно большая группа средств, основную массу которой составляют биологически активные добавки (БАДы).
В состав почти всех из них входит экстракт плодов клюквы, дополненный витаминами и другими растительными вытяжками и экстрактами
Такие средства помогают снять большинство симптомов, но несмотря на их чудодейственность, они не могут уничтожить возбудителя цистита. Именно поэтому уросептики и фитопрепараты используются только, как вспомогательная терапия.
Перечень самых востребованных препаратов этой группы:
Средство относится к фитопрепаратам. В его состав входят экстракты и вытяжки более 15 растений.
Общее действие Цистона оказывает мочегонный, спазмолитический, противомикробный и небольшой болеутоляющий эффект. Средство может применяться как в лечебных, так и в профилактических целях.
Цистон лучше пить при цистите курсами не менее чем 1,5 месяца. При этом суточная доза составляет 6 таблеток, равномерно разделенных на 3 приема.
В связи с довольно выраженным мочегонным эффектом препарата, рекомендовано увеличение объема потребляемой жидкости при его использовании. Это поможет снизить концентрацию мочи и предупредить обезвоживание
Препарат содержит всего 4 активных компонента:
Из-за высокого содержания растительных дубильных веществ и танина, Уропрофит обладает противовоспалительным и антимикробным действием. А содержащийся в хвоще кремний способствует ускорению восстановления клеток слизистой оболочки, что значительно сокращает время для полного выздоровления.
Большое же количество витаминов и минеральных веществ помогает повысить иммунитет и общую сопротивляемость организма.
Стандартная схема применения Уропрофита от цистита для женщин предусматривает прием 1 капсулы дважды в день. Минимальный курс составляет 25-30 дней.
Это еще один из препаратов, главным компонентом которого выступает экстракт плодов клюквы. Помимо данного растительного компонента, в состав Монурель входит суточная доза витамина С.
Такое сочетание оказывает противомикробное действие, нарушая целостность внешней оболочки бактерий, а также препятствуя их закреплению на слизистой оболочке.
Дубильные и вяжущие вещества уменьшают процесс воспаления, ускоряя выздоровление.
Витамины, в том числе и большая концентрация витамина С, оказывают иммуностимулирующий эффект и помогают вывести токсичные вещества и продукты распада, уменьшая симптомы интоксикации.
Препарат принимают единожды в сутки – вечером, после мочеиспускания. Курс лечения длится 30-40 дней.
Многокомпонентный растительный препарат. Выпускается в виде таблеток и раствора для приема вовнутрь. Обладает антимикробным, мочегонным и расслабляющим действием на мышечные волокна гладкой мускулатуры.
Таблетки используют 3 раза в день по 2 штуки. Раствор отмеряют капельно – по 50 капель трижды в день.
Стандартный курс лечения составляет 28 дней.
Канефрон может применяться при беременности, а также при сопутствующих заболеваниях органов мочевыделительной сферы
В состав лечебной пасты входит большое количество различных трав и эфирных масел. Особенно эффективно это средство от цистита, если воспаление было вызвано попаданием в полость мочевого пузыря песка и мелких почечных камней. Фитолизин способствует их размягчению и выведению.
Для употребления необходимо выдавить из тюбика 1 чайную ложку пасты и смешать её с небольшим количеством жидкости (70-100 мл). Пьют такую суспензию 3-4 раза в день на протяжении 4-6 недель.
Симптомы цистита в виде жжения и резей при мочеиспускании устраняются буквально на 2-3 день употребления Фитолизина.
Хотя все уросептические препараты и состоят из растительного сырья, но целесообразность их применения во время беременности, когда женский организм наиболее уязвим и чувствителен, может оценить только врач. Исследований о влиянии этих средств на плод не проводилось.
К ним можно отнести и уросептики, но большую их часть составляют различные травяные сборы и монокомпонентные растительные препараты.
Для приготовления различных целебных отваров и настоев при цистите успешно используются:
Растительное сырьё может выпускаться как в фильтр-пакетах, так и просто расфасованное в картонные пачки
Для того, чтобы сделать отвар или травяной чай можно смешивать растения либо употреблять их поодиночке.
Для быстрого лечения цистита необходимо увеличить объем потребляемой жидкости и лучше, если часть её будет использована для приготовления целебных напитков.
Так, цветы ромашки обладают сильным мочегонным и противовоспалительным эффектом.
Листья и побеги зверобоя содержат большое количество дубильных веществ, которые ускоряют процесс заживления.
Листья брусники применяют, как мочегонное, противомикробное и легкое спазмолитическое средство.
Березовые листья действуют, как дезинфицирующее, противомикробное и мочегонное средство.
Почечный чай применяют и при неосложненном цистите в качестве сильного мочегонного и уросептического средства, а также если цистит сопровождается воспалением почек и мочеточников.
Обычно для лечения цистита у женщин дизурические лекарственные средства применяются крайне редко, и только в тех случаях, когда аналогичного эффекта нельзя добиться более безопасными методами (увеличением объёма употребляемой жидкости и продуктов с мочегонным эффектом).
К лекарственным препаратам этой группы относятся – Лазикс и Фуросемид.
Желательно добиться увеличения выделения мочи более щадящими способами, например, употреблением специальных травяных сборов
В некоторых случаях приступ цистита сопровождается дополнительными симптомами, такими как повышенная температура тела и сильная боль, которую не в силах купировать препараты со спазмолитическим действием.
Тогда, в комплекс лечения включают дополнительные препараты:
В большинстве случаев лечение цистита проходит в домашних условиях с соблюдением всех рекомендаций врача и не занимает много времени. Но при обнаружении крови в моче и высокой температуры тела, сохраняющейся на фоне приема жаропонижающих препаратов, необходимо срочно вызывать бригаду неотложной помощи.
По принципу действия схожи с пенициллинами. Предназначены для лечения хронических и острых инфекционно-воспалительных заболеваний различной тяжести: гонорея, инфекции ЛОР-органов, почек и мочевыводящих путей, кожи и мягких тканей, нижних и верхних дыхательных путей. Выбор в пользу этих препаратов происходит в случае, если прием лекарства пенициллиновый группы не дал положительных результатов.
Сильные таблетки с бактерицидными свойствами, часто применяются для лечения острого бактериального цистита, неспецифического уретрита, острых приступов рецидивирующего бактериального цистита, послеоперационных инфекций мочевыводящих путей.
Оказывают бактерицидное действие. Уроантисептики эффективны при острых и хронических формах инфекционных болезней мочевыводящих путей: цистит, уретрит, простатит, пиелонефрит. Также эти таблетки назначаются для профилактики инфекций при эндоскопии, катетеризации и других инструментальных вмешательств.
Противомикробные препараты широкого спектра действия, оказывающие бактерицидное и бактериостатическое действие при инфекциях мочевыводящих путей (в том числе цистит, пиелонефрит).
Подавляют синтез микробных клеток. Лекарства назначаются для лечения рецидивирующих и острых инфекций мочевыводящих путей, вызванных чувствительными к нитроксолину микроорганизмами: эпидидимит, уретрит, цистит, пиелонефрит, инфицированная карцинома или аденома предстательной железы.
Выпускается в таблетках, свечах, растворе; основное действующее вещество – папаверина гидрохлорид.
Монотропный спазмолитик, помогающий избавить от болевого синдрома и снять тонус гладких мышц внутренних органов (мочевыделительной, дыхательной, половой, ЖКТ системы).
Назначаются для купирования основных признаков заболевания.
Выпускается в таблетках, свечах, растворе, каплях; действующее вещество – диклофенак натрия.
Противопоказания. язва желудка и двенадцатиперстной кишки, нарушения кроветворения, гемостаза, гиперчувствительность, детский возраст до 6 лет, беременность, период лактации.
Ортофен — лекарственный препарат, который обладает выраженным противовоспалительным действием. Вся информация, которую содержит инструкция по применению позволит правильно принимать лекарство с минимальными рисками для здоровья пациентов. Цены, отзывы больных и докторов, существующие аналоги (заменители) Ортофена в России дополняют данные о медицинском препарате.
Диклофенак Натрия (международное название — Diclofenak) — активное вещество в составе лекарства. Выпускают разные формы Ортофена, которые отличаются количеством действующего вещества:
- Таблетки — 25 мг или 50 мг (форте) в одной дозе.
- Мазь — 2% в 100 г.
- Гель — 5% в 100 г.
- Растворы для инъекций -25 мг в одном миллилитре.
Прочие компоненты в составе таблетированных форм: оксиды Si, производные целлюлозы, повидоны, стеараты Mg, оксиды Ti, полимеры, лаурилсульфат Na, макроголы, желтый краситель, лактоза.
Прочие компоненты в наружных формах: бензоаты, карбомеры, очищенная вода, сорбаты, триэтаноламины, спирт этиловый, пропиленгликоли.
Ортофен выпускают разные производители в таких формах:
Фармакологическая группа — противовоспалительные средства нестероидные, противоревматические препараты. Механизм действия — угнетение выработки простагландинов — основных веществ, которые стимулируют воспалительные процессы, а также появление боли и повышение температуры тела.
Препарат оказывает эффект в течение получаса после применений разовых доз, что позволяет быстро купировать патологические процессы.
Важно! Применение лекарства — не альтернатива к проведению базисной терапии основной патологии.
Противопоказания к применениям:
- аллергия;
- кровотечения из кишечника, желудка, которые имели место в прошлом на фоне приемов НПВС;
- перфорации, прободения язв в ЖКТ;
- язвы в ЖКТ в активной фазе;
- беременность в третьем триместре;
- воспалительные заболевания кишечника;
- недостаточность печени;
- детский возраст до 8 лет (таблетки), до 6 лет (для наружных форм выпуска), до 12 лет (для ампул);
- недостаточность почек;
- боли после операций по коронарному шунтированию;
- недостаточность сердца;
- боли при применениях аппаратов искусственного кровообращения;
- ишемия сердца;
- после перенесенного инфаркта и приступов стенокардии;
- нарушения мозгового кровообращения у больных после инсультов или ишемии мозга;
- заболевания, поражающие периферические артерии;
- бронхиальная астма, риниты и другие проявления аллергического характера, возникающие вследствие применений НПВС;
- открытые раны (для наружных форм).
Ортофен применяется в наименьших эффективных дозировках на протяжении минимального периода времени.
Способы применения взрослым: суточная доза — 100-150 мг, разделенная на 2 или 3 приема (утро, вечер). При необходимости увеличения длительности приема суточная дозировка Ортофена обязательно снижается до 75-100 мг.
Схема приема детям старше 8 лет: суточные дозы — по 1-2 мг на килограмм веса (применяют таблетки в дозировке 25 мг), разделенная на 2 или 3 применения (до обеда, после обеда, вечер).
Важно! При ювенильных формах ревматоидных артритов суточные дозы повышаются до 3 мг на килограмм веса ребенка.
Курсы лечения наружными формами
Ортофен в виде геля, мази наносится надо болезненной областью в небольших количествах 3-4 раза в течение суток. Средство следует распределить на коже равномерно, втирая неинтенсивными движениями (не массажными) до начала впитывания в кожу. Препарат не предназначен для нанесения на слизистые оболочки.
Важно! После нанесения средства следует тщательно вымыть руки с мылом, чтобы исключить попадания препарата в ЖКТ или на слизистые.
Ортофен вводится в виде внутримышечных уколов (инъекций) по 1 ампуле в день. При тяжелых течениях патологий доза увеличивается до 2 ампул в сутки (за 2 введения).
К возможным проявлениям передозировки Ортофена относятся такие симптомы:
Лечение указанных последствий включает применение симптоматических методов с приемом сорбентов и промывания желудка.
Заболевание мочевого пузыря, возникающее вследствие патологических воспалительных процессов, называют циститом. В преимущественном большинстве случаев эта болезнь возникает из-за инфицирования организма болезнетворными бактериями. Иногда эта болезнь может быть спровоцирована аллергической реакцией. Такой аллергический цистит имеет неинфекционную природу, при этом воспалительный процесс проявляется на фоне аллергенной симптоматики проявлений.
Такой вид заболевания связывают с различными факторами, вызывающими аллергические реакции в организме человека.
Его причиной могут выступать:
На каждого человека аллерген действует индивидуально, и его степень влияния на организм зависит от индивидуальных особенностей.
Наиболее часто этот вид заболевания может возникать внезапно и развивается очень стремительно. Степень проявления симптомов зависит от аллергической реакции на тот или иной вид возбудителя, спровоцировавших такую специфическую реакцию.
При таком виде цистита появляются эозинфильные инфильтраты в области субэпителиального и поверхностного отделов стенок мочевого пузыря.
Эозинфильный инфильтрат выступает как морфологический субстрат такого аллергического воспаления. Из-за этого аллергический тип цистита могут называть эозинфильным. Кровяные эозинфилы, которые имеют антигистаминные и антигепаринные свойства, при проявлении аллергии самостоятельно перемещаются к очагу воспаления. При том они образуют в поверхностных и субэпитэлиальных слоях эозинфильные инфильтраты.
Воспалительный процесс протекает очень остро, и накапливающиеся продукты инфильтратов могут провоцировать образование в поверхностных слоях пузыря своеобразных «опухолей». Такие образования могут вырастать довольно большими за очень короткий срок. По этой причине аллергический тип цистита иногда называют «опухолевидным».
Кратковременная дизурия внезапно проявляется и даже может также неожиданно и исчезнуть.
У каждого человека найдется какое-то вещество, к которому у него может возникнуть аллергическая реакция. Аллергический вид цистита может возникнуть как самостоятельное заболевание, так и вследствие течения других аллергических реакций (к примеру, бронхиальной астмы). Иногда причиной такого цистита могут выступить последствия анафилактического шока.
Как и при других видах аллергий, причиной развития этого типа цистита могут быть пищевые добавки. Довольно часто его провоцируют бытовые, грибковые и гельминтные аллергены.
Для тех пациентов, у которых нарушены иммунные реакции, следует ограничивать контакт с известными для этого человека видами аллергенов.
Больные, находящиеся в группе риска, должны помнить, что многие привычные бытовые вещи и предметы могут стать причиной возникновения и развития аллергического цистита. Это могут быть стиральные порошки или кондиционеры, применяющиеся для стирки нижнего белья. Часто раздражение вызывают гели для душа либо пены для ванн. Причиной воспалений из-за аллергической реакции могут быть и презервативы или влагалищные тампоны. Иногда даже «экзотическая» туалетная бумага провоцирует аллергию.
Аллергическая реакция в качестве причины возникновения цистита рассматривается довольно редко. Характерных симптомов ярко отображающих течение такого виды цистита обычно не наблюдается.
Болезнь протекает с признаками острого инфекционного цистита и сопровождается нарушением мочеиспускания, болезненными симптомами при мочеотделении и частыми позывами. Болевые ощущения при окончании мочеотделения могут доходить до степени колик. Основной объем выделения мочи приходится на ночное время, при этом она имеет сильный неприятный запах.
Если болевой симптом у мужчин длиться в течение всего процесса мочеиспускания, то это может свидетельствовать о воспалении и мочеиспускательного канала (из-за развития уретроцита).
При осложнении аллергического цистита болевой синдром усиливается и может отдавать в паховую и лобковую область, а также в органы малого таза. Моча в этом случае становиться очень темной и выделяется с примесью гноя( его обнаруживают при микроскопических анализах).
Проведение стандартного забора материалов для анализа может быть дополнено проведением цистоскопии. При этом у заболевших обнаруживают утолщения стенок мочевого пузыря и образование опухолевых формирований. Сам объем пузыря существенно уменьшается.
При таком исследовании выявляют отек в зоне задней стенки, а также в области мочепузырного треугольника. Сами устья мочеточника также становятся отечными. В некоторых случаях выявляют растущую опухоль из инфильтрата с желтыми или бело-красными бляшками. Иногда наблюдается стенозирование полости интрамурального отдела мочеточника.
В сложных случаях, при которых невозможно детерминировать фактор возникновения болезни, проводят биопсию опухолевого образования для микроскопического исследования и выявления ее этиологии. При игнорировании проведения биопсии пациенту может быть проведено ненужное хирургическое удаление такой опухоли.
Диагноз устанавливают и при обнаружении значительного количества в моче и крови эозинфилов.
Применение антибактериальных или противовоспалительных средств следует начинать после локализации и устранения влияния аллергена.
Избавиться от такой патологии помогают различные методики способствующие устранению воздействия аллергена на организм и купированию патогенных последствий. Для этого могут применяться методы десенсибилизации (уменьшению повышенной чувствительности к возбудителю), диетотерапии и исключение прямого контактирования с аллергеном.
Невозможно навсегда избавиться от аллергии, но есть препараты, помогающие уменьшать проявление ее симптомов и степень воздействия на организм. Как и любая аллергическая реакция, такой вид цистита требует приема антигистаминных препаратов. Пациентам назначают Фенекарол, Цетрин,Супрастин, Диазолин, Кларитин или Димедрол. Для снятия отечности применяют противоотечные средства, они способствуют снижению воспаления и снимают отечность тканей. Иногда применяют и стероидные средства, которые помогают уменьшать воспалительный процесс.
В качестве спазмолитических средств используют: Но-шпу, Цистенал, Папаверин или Ависан. Они способствуют уменьшению количества ложных позывов к мочеиспусканию, а также уменьшают проявления болевых ощущений.
Для устранения воспалительного процесса применяют противовоспалительные препараты: Целекоксиб, Ортофен, Нимесил.
Устранение прямого воздействия аллергена на организм пациента способствует благоприятному исходу лечения такого вида цистита.
Обладают широким спектром бактерицидного действия и показаны при кишечных инфекциях, заболеваниях мочевыводящих путей, инфекциях органов малого таза, придаточных пазух глотки, носа, среднего уха и т. д.
Прописываются для расслабления гладкой мускулатуры и снижения болевого синдрома при цистите у женщин:
Противопоказания. сердечная, печеночная или почечная недостаточность тяжелой степени, детский возраст до 6 лет (для таблеток), повышенная чувствительность к компонентам лекарства, период лактации.
Противопоказания. глаукома, пожилой возраст, печеночная недостаточность, детский возраст до 6 месяцев, гиперчувствительность к папаверину.
Способствует заметному уменьшению выраженности болевого синдрома и воспалительного процесса при воспалениях мочевыделительной системы. Принимать по 2 таблетки трижды в сутки.
Аллергические факторы вызывают воспаление мочевого пузыря. Такое заболевание называется аллергический цистит. Симптомы воспаления схожи с теми, что вызваны инфекционными заболеваниями. Аллергическую реакцию возбуждают различные причины — от питания до косметических средств. Влияние аллергена обусловлено индивидуальными особенностями каждого организма. Аллергическая реакция в виде цистита может быть спровоцирована другими аллергическими реакциями, такими как бронхиальная астма или анафилактический шок. Рассмотрим подробнее эту проблему.
Аллергены способны воспалять и мочевой пузырь, что определяется как цистит.
Аллергический цистит может быть вызван многими факторами, которые индивидуально для каждого организма являются возбудителями аллергической реакции в большей или меньшей степени. К таким факторам относятся медикаменты и лекарственные препараты. Пищевые продукты, химические средства, контрацептивы, косметические средства, средства личной гигиены тоже могут послужить причиной развития цистита. Некоторые аллергены вызывают только воспаление мочевого пузыря. Цистит, что возник на основе аллергической реакции, может быть побочным симптомом анафилактического шока или астмы.
Если сравнить воспаление, вызванное инфекционными бактериями, и аллергический цистит симптомы практически не будут иметь различий. Но боль при мочеиспускании, позывы учащаются к ночи и становятся более болезненны. Цвет мочи становится мутным, в запущенных случаях в моче появляется гной. Внизу живота появляется режущая боль. В тяжелых случаях поднимается температура и ощущается сильная слабость. Боль на протяжении мочеиспускания свидетельствует о развитии уретрита (воспаления стенок мочевыводящего протока).
Чаще этот цистит возникает внезапно и его развитие происходит быстро. Чем больше развита сила аллергической реакции, тем больше будут выражены симптомы заболевания. Цистит, вызванный аллергией, называется еще эозинфильным. Это название произошло по причине образования эозинфильного инфильтрата при морфологическом поражении слизистой мочесберегающего органа. Острое течение болезни может спровоцировать возникновение опухолей на стенках мочевого пузыря.
Женщины, страдающие таким видом цистита подвержены риску осложнения болезни путем присоединения бактериальных инфекций. Это обусловлено коротким мочеиспускательным каналом и близким местонахождением влагалища и прямой кишки с микрофлорой мочеполовых органов. В период беременности происходит застой мочи, потому что пузырь стеснен увеличившейся маткой. Такое положение провоцирует образование воспаления. Лечение аллергического цистита у женщин обязательно включает в себя прием антибактериальных медикаментов.
Дети подвержены аллергическим реакциям в большей степени, нежели взрослые. В случае цистита при отсутствии в моче гнойных выделений и инфекционных бактерий можно предположить, что он вызван аллергическим путем. Для выявления и дальнейшего исключения аллергена делают кожные пробы. Довольно часто причиной аллергического цистита выступают глисты, которые попадают в пузырь в ночное время. Девочки больше подвержены заболеванию аллергическим циститом, чем мальчики. Это обусловлено особенностями строения половых органов.
Для полноценной диагностики проводят стандартные анализы мочи и крови, а также дополнительно назначают проведение цистоскопии. Постоянным признаком цистита будут утолщенные стенки мочевого пузыря, в том числе наличие небольших опухолей внутри его стенок. Образовавшаяся отечность задней стенки пузыря уменьшает его объем. Стенки мочеточника тоже увеличиваются в объеме. Образование инфильтратом опухолей характеризуется присутствием бляшек желтого или красноватого цвета.
Когда постановление диагноза сомнительно, возникает необходимость проведения биопсии опухоли для ее дальнейшего лабораторного исследования и выявления причин появления. Такой способ дает возможность отличить аллергическое проявление цистита от возникшей злокачественной опухоли. В анализах мочи и крови обычно обнаруживается наличие эозинофилов.
Устранение влияния аллергена — главный фактор избавления от воспаления желчного пузыря данного типа.
Прежде, необходимо установить причины аллергии и как можно быстрее устранить ее негативное влияние. Далее назначаются медикаменты с антибактериальным и противовоспалительным эффектом. Для дальнейшей профилактики рекомендуется принимать специальные препараты, которые снижают негативное влияние аллергена при контакте с ним. Медикаменты в обязательном порядке должен назначить врач. Самолечение антибиотиками и другими препаратами не способствуют выздоровлению, а только усугубляют течение болезни. Антигистаминные препараты, такие как «Фенкарол», «Супрастин», быстро влияют на болезненное проявление организма, снимая воспалительную реакцию.
При лечении заболевания необходим постельный режим и обильный прием жидкостей. Применяемые медикаменты вызывают сонливость и могут тормозить жизненные функции организма, поэтому лечиться нужно дома. Регулярные посещения врача до полного выздоровления помогут быстрее избавиться от заболевания и предотвратить рецидив. При первых симптомах воспаления надо пройти обследование и сдать анализы. Это способствует раннему выздоровлению без развития осложнений.
Аллергический цистит у ребёнка устраняют диетой, тщательной гигиеной, уменьшением контактов с аллергеном.
Перед началом лечения воспалительного процесса в мочевом пузыре, спровоцированного аллергеном, у детей обязательно проводят обследование у врача-педиатра и сдают необходимые анализы для лабораторного исследования. Моча собирается утром, доставить в лабораторию ее нужно на протяжении 1-го часа. При подтверждении диагноза ребенку назначается постельный режим. Применяется диета, проводится регулярная гигиена половых органов и используется медикаментозное лечение. Из пищи исключается употребление жирных, кислых и острых блюд. В диету входят каши, приготовленные на молоке, кисло-молочная пища, нежирное мясо. Нужно принимать большое количество жидкости — воду, молоко, фруктовый сок, чай. Напитки не должны быть холодными. Обильное потребление жидкости способствует выздоровлению. При таком заболевании надо обратить особое внимание на восстановление функционирования иммунной системы ребенка.
При невозможности исключения контакта с аллергеном используется современная методика лечения — десенсибилизационный вид терапии, что основан на поэтапном введении в организм аллергена. Это позволяет снизить болезненную реакцию организма на негативное воздействие.
В первую очередь устраняется сама аллергия, а затем ее последствия. Основными медикаментами, что используются для лечения цистита у детей, являются антибиотические препараты и антимикробные средства. Такое лечение оказывает бактерицидный эффект на микроорганизмы, которые развиваются при наличии воспаления в мочевом пузыре. Используются такие препараты, как «Амоксиклав», «Цефтриаксон», «Монурал» и другие. Лечение обязательно должно проходить под контролем врача.
Вы знали, что аллергия — это не только слезящиеся глаза, насморк и зуд? Аллергическая реакция может проявиться и в виде цистита. Рассмотрим такой недуг как аллергический цистит: отчего он возникает, симптомы и течение заболевания, а также особенности его лечения.
Цистит — воспалительный процесс слизистой оболочки мочевого пузыря. Наиболее подвержены этому заболеванию женщины. Выделяют более 10 видов цистита, чаще всего встречается острая и хроническая форма. Аллергический цистит в отличие от инфекционного, вызывается попаданием в мочеполовую систему не микробов, а аллергенов.
Аллергический цистит может проявиться как самостоятельное заболевание, а также как сопутствующая реакция других состояний организма: бронхиальная астма, последствия анафилактического шока. Пусковым механизмом для развития цистита могут стать следующие факторы:
Признаки аллергического цистита не отличаются от цистита, например, инфекционного. Болезнь также начинается с болезненного и учащенного мочеиспускания, причем, боль часто носит характер колик.
Каждый поход в туалет сопровождается зудом и жжением. Моча темная, имеет специфический неприятный запах. В запущенных случаях боль отдает в область паха или таза, а в моче появляется гнойное содержимое.
Второе название аллергического цистита: эозинофильный. В крови появляется повышенное количество эозинофилов — клеток, отвечающих за уничтожение чужеродного белка в организме и свидетельствующих об аллергической реакции.
Кроме лабораторных исследований (анализы крови и мочи) проводят ультразвуковую диагностику и цистоскопию. При аллергическом цистите стенки мочевого пузыря становятся толще, на них образуются опухоли. Чтобы исключить наличие онкологии, проводят биопсию: образцы ткани исследуют под микроскопом.
Чтобы аллергический цистит не давал рецидивов, необходимо выявить аллерген и впредь избегать его. Одним из методов определения аллергенов являются скарификационные кожные пробы.
Тест проводят следующим образом: на кожу предплечья наносятся капли раствора аллергенов (лекарства, пища, яд насекомых, растения, пыльца, эпидермис животных и т.д.) а затем делают небольшие царапины.
Процедура абсолютно безболезненна. Если на коже в месте нанесения аллергена появился отек, покраснение, можно говорить об аллергической реакции на данное вещество. Скарификационные пробы считаются безопасным и точным методом диагностирования.
В первую очередь, учитывая характер заболевания, необходимо прекратить воздействие аллергена. Для этого назначаются антигистаминные препараты, соблюдение диеты и исключение прямого контакта с возбудителем аллергии (в случае с предметами гигиены и быта).
Среди антигистаминов используются:
Кларитин, супрастин, цетрин и другие.
В качестве обезболивающих и спазмолитических средств:
Пациентам выписывают но-шпу, папаверин, свечи. Они позволяют свести к минимуму количество ложных позывов к мочеиспусканию и облегчают боль.
В качестве противоспалительных медикаментов:
Применяются ортофен, целекоксиб, нимесил.
На период лечения лучше отказаться от копченой, соленой и пряной еды. Хорошо употреблять в пищу молочные продукты, пить минеральную воду и компоты из сухофруктов. Врачи рекомендуют соблюдать покой, в идеале — постельный режим.
При соблюдении всех этих условий и нейтрализации аллергена прогноз исхода болезни благоприятный. При грамотно назначенном лечении избавиться от цистита возможно уже через 7-10 дней.
Циститом называют заболевание, которое возникает при патологических воспалительных процессах в мочевом пузыре. Довольно часто эта болезнь проявляется вследствие инфицирования организма болезнетворными бактериями. Однако существует еще одна форма цистита, спровоцированная аллергической реакцией. В этом случае воспалительный процесс проявляется на фоне попадания в организм аллергенов. О причинах возникновения, симптомах и лечении аллергического цистита мы расскажем далее.
Аллергический цистит связывают с реакцией организма на аллергены, попадающие в организм человека. Причиной развития болезни могут выступать:
Аллергены действуют на каждого человека индивидуально, поэтому и степень их влияния зависит от состояния иммунитета больного.
В большинстве случаев этот вид заболевания возникает внезапно и развивается очень стремительно. Степень проявления симптомов аллергического цистита зависит от реакции организма на тот или иной вид возбудителя, спровоцировавший ее. Воспалительный процесс протекает остро, а накапливающиеся продукты инфильтратов провоцируют образование в поверхностных слоях мочевого пузыря своеобразных «опухолей». Причем такие новообразования могут достигать больших размеров за весьма короткий срок. По этой причине аллергический цистит нередко называют «опухолевидным».
Проявление симптомов этой болезни связано с попаданием в организм вещества, на которое у человека имеется аллергическая реакция. Поэтому данный вид цистита может возникнуть в виде самостоятельного заболевания или на фоне уже имеющейся патологии, например, бронхиальной астмы, аллергического ринита и других болезней.
Довольно часто провоцирующими факторами при этом типе цистита выступают пищевые добавки, бытовые, грибковые и гельминтные аллергены. Когда у человека нарушены иммунные реакции, то ему следует ограничивать контакт с известными видами аллергенов. То есть больные, находящиеся в группе риска развития аллергической реакции, должны помнить, что многие привычные бытовые вещи и предметы у них могут вызывать развитие болезни. Например, стиральные порошки, гели для душа или пены для ванн, презервативы или влагалищные тампоны. Даже туалетная бумага может спровоцировать аллергию.
При аллергическом цистите появляются нарушения мочеиспускания, болезненные симптомы при мочеотделении, сопровождающиеся частыми позывами. Моча имеет сильный неприятный запах. При осложнении заболевания болевой синдром усиливается и может отдавать в паховую или лобковую область, а также в органы малого таза. Моча в этом случае становится очень темной, нередко в ней содержатся примеси гноя.
При подозрении на развитие такого заболевания необходимо сдать анализ мочи и крови, пройти ультразвуковое исследование мочеполовых органов. Напомним, что аллергический цистит сопровождается утолщением стенок мочевого пузыря и образованием опухолевых формирований. При этом объем самого органа существенно уменьшается. В сложных случаях, при которых невозможно выявить фактор возникновения болезни, проводят биопсию опухолевого образования для микроскопического исследования и выявления ее этиологии. Диагноз устанавливают и при обнаружении значительного количества в моче и крови эозинофилов.
После локализации и устранения влияния аллергена в лечении этой формы цистита применяют антибактериальные и противовоспалительные средства. К сожалению, навсегда избавиться от аллергии нельзя, однако если принимать препараты, помогающие уменьшить ее симптомы, то избежать рецидива этой формы цистита вполне реально.
В терапии рассматриваемого заболевания для снятия отечности мочевого пузыря могут применяться стероидные средства, а для устранения боли — спазмолитики.
Напомним, что аллергический цистит требует своевременной медицинской помощи, поэтому при первых симптомах болезни не затягивайте с визитом к врачу.
Воспалительный процесс в мочевом пузыре чаще всего возникает при инфицировании. Однако есть и неинфекционная природа развития заболевания. Одна из них – аллергическая реакция на различные факторы. В этом случае развивается аллергический цистит, симптомы которого, практически, такие же, как и у инфекционного.
Наследственная склонность к аллергическим реакциям (атопия) – основная причина развития аллергического цистита.
Часто цистит развивается как один из компонентов общей реакции организма на внедрение аллергена: при анафилактическом шоке, сывороточной болезни, крапивнице, астматическом статусе. Иногда аллерген, попавший в организм с пищей, водой, вдыхаемым воздухом или другим путём, вызывает реакцию исключительно в стенке мочевого пузыря. Реакция может развиться на определённые виды пищи (пшеница, бобовые, шоколад и др.), лекарства, средства косметики, бытовой химии и личной гигиены, продукты жизнедеятельности паразитов, выделяемые ими в организм человека.
Аллергический цистит по-другому именуется эозинофильным. Это связано с обнаружением повышенного количества эозинофилов (клеток-свидетелей аллергии) в крови и моче. При цистоскопии (осмотр мочевого пузыря с помощью специальной тонкой видеокамеры, вводимой в его полость) выявляется утолщение стенки пузыря, напоминающее опухоль. Такое новообразование называется «эозинофильный инфильтрат». Чтобы отличить аллергическую реакцию от онкологического образования попутно проводят биопсию подозрительных участков.
Симптомы мало отличаются от инфекционного цистита. Мочеиспускание становится болезненным, позывы возникают часто, особенно в ночное время. Моча мутнеет, в осложнённых случаях из уретры выделяется гной. Могут присутствовать боли в нижних отделах живота. Температура и слабость выражены при тяжёлом течении процесса.
Аллергический цистит у женщин часто осложняется присоединением бактериальной инфекции. Это объясняется малой длиной мочеиспускательного канала, близостью влагалища и прямой кишки с характерной флорой. При беременности моча застаивается, так как мочевой пузырь несколько сдавлен беременной маткой, что тоже способствует воспалению. При лечении женщин оправданным становится назначение антибактериальных препаратов.
Склонность к аллергическим реакциям, диатезу часто встречается у детей. Отсутствие бактерий и гноя в моче ребёнка всегда должно навести на мысль об аллергической природе цистите. Кожные пробы помогают выявить аллерген и исключить его. Нередко причиной воспаления становятся глисты, попадающие в мочевой пузырь ребёнка из прямой кишки во время сна.
В силу анатомического строения мочевыделительной системы девочки чаще страдают этим заболеванием. Кроме того, недостаточное развитие яичников девочки не обеспечивает должной выработки женских половых гормонов, подавляющих воспаление в организме.
В неосложнённых случаях лечение не требует назначения антибиотиков, так как микроорганизмов в мочевом пузыре просто нет. Эффективны антигистаминные препараты (лоратадин, цетиризин и др.).
Излечение наступает быстро при соблюдении постельного режима, обильном тёплом питье, исключении из рациона острых, жареных, солёных и копчёных блюд.
Гормональные противовоспалительные препараты применяются при тяжёлом течении цистита.
В экстренных ситуациях, связанных с острой задержкой мочи, требуется хирургическая помощь.
Лечение аллергического цистита в детском возрасте направлено не просто на снятие симптомов (антигистаминные препараты), но и на нормализацию работы иммунной системы. Если аллерген не представляется возможным исключить, необходима десенсибилизационная терапия – новая методика лечения аллергических реакций, основанная на порционном введении доз аллергена в организм. Проводится строго после кожных проб, только вне обострения.
При обнаружении глистов, требуется немедленная противогельминтная терапия. В остальном рекомендации совпадают с лечением аллергического цистита у взрослых.
Механизм действия активного компонента препарата обусловлен торможением биологического синтеза медиаторов боли и воспаления. Оказывая ингибирующее действие на циклооксигеназу, диклофенак способствует снижению синтеза простагландинов в очаге воспаления и в центре терморегуляции гипоталамуса, уменьшает интенсивность воспаления и оказывает жаропонижающее действие. За счет снижения уровня простагландинов в нервных тканях, замедления генерации и проведения болевого импульса препарат производит болеутоляющий эффект.
Ортофен при приеме внутрь быстро и практически полностью всасывается через слизистую оболочку пищеварительного тракта. При использовании во время еды начало и скорость всасывания препарата незначительно замедляются. ЛС на 99,7% связывается с белками плазмы, преимущественно с альбуминами, быстро проникает через гематоэнцефалический и гематоплацентраный барьер. Объем распределения препарата составляет 0,12-0,17 л/кг. Диклофенак достигает максимальной концентрации в плазме крови в среднем через 2-3 часа, и еще через 2-4 часа – в синовиальной жидкости. Большая часть активно действующего компонента метаболируется в печени во время первого прохождения, с образованием 4-х метаболитов, после чего в кровоток поступает порядка 50% от его первоначального количества. Период полувыведения – 1-3 часа.
Дозировка препарата в каждом конкретном случае устанавливается сугубо индивидуально, с учетом клинических симптомов и тяжести течения заболевания.
Взрослым пациентам, как правило, Ортофен назначают в разовой дозе 25-50 мг, 2-3 раза в день. Максимальная суточная доза – 150 мг. При длительной терапии и в легких случаях рекомендуется использовать не более 75-100 мг препарата в сутки.
Детям с массой тела не менее 25 кг назначаются таблетки дозировкой по 25 мг (в расчете 1-2 мг на 1 кг массы тела ребенка, в зависимости от тяжести симптоматики, разделенные на 2-3 приема). При терапии ювенильного ревматоидного артрита суточную дозу лекарственного средства с разрешения врача повышают до 3 мг на 1 кг массы тела.
При лечении первичной дисменореи суточная доза ЛС назначается индивидуально (от 50 до 150 мг в сутки, не более 200 мг).
Таблетки глотают целиком, не разжевывая, и запивают большим количеством жидкости. Препарат рекомендуется принимать перед едой.
Комплексный прием диклофенака с другими нестероидными противовоспалительными препаратами или кортикостероидами существенно повышает риск развития негативных побочных реакций.
При одновременном приеме Ортофена с антикоагулянтами или антитромбическими средствами повышается риск возникновения желудочно-кишечных кровотечений.
Не рекомендуется принимать диклофенак в комплексе с метотрексатом, так как это приводит к повышению его токсичности. Во избежание развития негативных реакций НПВП принимаются не ранее, чем через сутки после использования метотрексата.
Сочетанное применение Ортофена с варфарином потенцирует его антикоагулянтный эффект.
Со стороны ЦНС: головокружение. головная боль, шум в ушах, нарушения сна, ночные кошмары, повышенная утомляемость, депрессия, шум в ушах, психотические расстройства, извращение вкусовых ощущений;
Со стороны иммунной системы: гиперчувствительность, анафилактические реакции, ангионевротический отек.
Со стороны гепатобилиарной системы. повышение печеночных ферментов, нарушение функции печени, желтуха, печеночная недостаточность;
Со стороны мочевыделительной системы. при нарушении функции почек олигурия, цистит. нефротический синдром, интерстициальный нефрит, медуллярный некроз почки;
Со стороны кожных покровов: аллергические реакции, крапивница. отек Квинке, синдром Лайелла, синдром Стивена-Джонсона, бронхоспазм, анафилаксия, эксолиативный дерматит, токсичный эпидермальный некролиз;
Со стороны кроветворной системы: анемия (гемолитическая и апластическая), лейкопения, тромбоцитопения, панцитопения, агранулоцитоз
При передозировке препарата у пациента развивается тошнота, рвота, диарея, появляется шум в ушах, головные боли, головокружение. В отдельных случаях наблюдается желудочно-кишечное кровотечение, судороги. В особо тяжелых случаях развивается острая печеночная и почечная недостаточность, метаболический ацидоз, кома.
Специфического антидота не существует. Пациенту назначается симптоматическое лечение, включающее в себя прием энтеросорбентов, щелочное питье и средства, вызывающие форсированный диурез (искусственную стимуляцию мочеотделения). Параллельно проводится коррекция нарушений со стороны желудочно-кишечного тракта, а также специальные мероприятия по устранению артериальной гипертензии, судорог и угнетения дыхания.
Препарат разрешается использовать в I и II триместре беременности только в том случае, когда предполагаемая польза для здоровья матери превышает потенциальный риск для плода. Диклофенак не рекомендуется использовать для лечения женщинам, планирующим беременность, так как он оказывает негативное влияние на фертильность.
Препарат может оказывать негативное влияние на способность управлять транспортными средствами или выполнять работы, требующие повышенной концентрации внимания и быстроты психомоторных реакций. Поэтому во время его приема рекомендуется воздержаться от подобных действий.
Ортофен – нестероидное противоспалительное средство, относится к фармакологической группе «производные уксусной кислоты и родственные соединения».
Таблетки с двояковыпуклой поверхностью, покрытые кишечнорастворимой оболочкой желтого или оранжевого цвета, белые или почти белые на изломе, ячейковые контурные упаковки, картонная пачка
Противовоспалительное, обезболивающее, жаропонижающее
В эквивалентных концентрациях данное лекарственное средство не подавляет биосинтез протеогликана в хрящевых тканях. Так же, как и другие нестероидные противовоспалительные препараты, способен ингибировать агрегацию тромбоцитов.
Полный системный клиренс ЛС — 263±56 мл/мин. Порядка 60% препарата выводится почками в виде метаболитов, остальное количество – вместе с калом.
Ортофен используется в качестве препарата симптоматической терапии в следующих ситуациях:
При одновременном применении Ортофена с препаратами лития возможно повышение концентрации лития в крови. Поэтому в данном случае требуется постоянный контроль его уровня.
Диклофенак способен повышать концентрацию дигоксина в плазме крови.
Одновременное применение антигипертензивных и мочегонных препаратов с Ортофеном может стать причиной снижения антигипертензивного эффекта данных лекарственных средств. Поэтому их комбинировать следует с собой осторожностью, под постоянным контролем артериального давления.
Ортофен может привести к повышению токсичности и плазменной концентрации циклоспоринов и такролимуса.
Диклофенак не вступает в лекарственное взаимодействие с антидиабетическими препаратами и не снижает их терапевтический эффект. Однако при одновременном использовании требуется постоянный контроль уровня глюкозы в крови, и, при необходимости, коррекция дозировки ЛС.
При применении Ортофена вместе с антибиотиками хинолонового ряда существует риск возникновения судорог.
Анальгезирующий эффект препарата усиливает кофеин.
Со стороны желудочно-кишечного тракта. тошнота, рвота, нарушения стула, метеоризм. В редких случаях раздражение прямой кишки, рвота с примесями крови, геморрагическая диарея, эзофагеальные нарушения, колит, панкреатит. мелена, гастроинтестинальная язва;
Со стороны сердечно-сосудистой системы. развитие отеков, лабильность АД, сердечная недостаточность, артериальная гипертензия;
Со стороны органов дыхания. диспноэ, пневмонит;
При применении других анальгезирующих средств перед использованием Ортофена необходима консультация врача.
Данное ЛС содержит в своем составе сахар, что следует учитывать при лечении пациентов, страдающих сахарным диабетом.
Пациентам преклонных лет и лицам с нарушениями функции печени и почек Ортофен следует принимать с особой осторожностью.
Ортофен таблетки относят к средствам безрецептурного отпуска.
источник